Как справиться с болезненными месячными?
Болезненные месячные иногда считаются нормой. Статистика утверждает, что сильные боли во время менструаций регулярно испытывают 10-15%, периодически – до 70% женщин детородного возраста. На самом деле это не норма, а нарушение менструальной функции, скорректировав которую, можно избавиться от боли.

Рисунок 1 – Боль не всегда локализуется внизу живота. Она может отдавать в поясницу или малый таз
Основной симптом недомогания – схваткообразная, ноющая, колющая или другого типа боль внизу живота. Она может отдавать в поясницу, малый таз, промежность, внутреннюю поверхность бедер. Чаще всего пик болевых ощущений приходится на первые дни цикла, затем интенсивность боли снижается.
- общее недомогание, потеря интереса к окружающему миру, снижение работоспособности;
- тошнота, диарея, другие проблемы с пищеварением;
- резкие перемены настроения, раздражительность, нарушения сна, головные боли;
- потливость, учащенное сердцебиение.

Рисунок 2 – Болезненные месячные часто провоцируют головную боль
Причины болезненных менструаций
В зависимости от причин, которыми вызваны болезненные месячные (по-научному – альгоменорея), врачи разделяют их на 2 типа – первичную и вторичную альгоменорею.
О первичной альгоменорее говорят тогда, когда достоверная органическая причина болезненных месячных во время обследования не выявлена. Ее основные причины – нестабильность уровня половых гормонов и гормоноподобных веществ и нарушения в работе нервной системы. В это время повышается сократимость маточной мышцы, вследствие чего сдавливаются маточные сосуды, а ткани не получают достаточного питания. Как результат – возникновение болевых ощущений. Параллельно из-за сбоев в работе нервной системы усиливается чувствительность к боли, вынуждая пациенток принимать обезболивающие лекарства. Первичная альгоменорея чаще всего наблюдается у молодых девушек, у которых только начал устанавливаться менструальный цикл. Во многих случаях через год-другой после первой менструации, когда гормональный уровень стабилизируется, вопрос, что делать с болезненными месячными, у подростка отпадает сам по себе.

Рисунок 3 – Девушки чаще страдают от болей, вызванных нервами и гормонами
Простагландины – гормоноподобные вещества, дисбаланс которых чаще всего является причиной болезненных месячных. У женщин, страдающих первичной альгоменореей, к началу менструального цикла выработка этих веществ существенно возрастает. Повышенная сократимость маточной мышцы, из-за которой возникают болевые ощущения, вызывается именно повышенным количеством простагландинов.
- Вторичная альгоменорея возникает из-за какого-либо заболевания. Чаще всего это воспаление, вызванное фибромиомой, эндометриозом, травмой, гинекологической операцией (прижигание эрозии, кесарево сечение, иссечение миомы и др.). Вероятность развития вторичной альгоменореи повышается при использовании внутриматочной спирали, абортах, после перенесенных инфекционных заболеваний, оперативных вмешательств. Живот начинает болеть за 2-3 дня до начала месячных и прекращает через 2-3 дня после их старта. Поскольку основная причина болей с окончанием месячных не исчезает, они периодически повторяются в течение всего цикла. От вторичной альгоменореи чаще всего страдают женщины старше 30 лет.
Еще одна возможная причина болезненных месячных – затрудненная очистка полости матки от выделений из-за врожденных или приобретенных анатомических особенностей. Самые распространенные из них – слишком узкий цервикальный канал (врожденная), миома (приобретенная). Боли во время месячных могут возникать также из-за того, что небольшое количество крови забрасывается в брюшную полость через просвет маточных труб.

Рисунок 4 – Причиной болезненных менструаций может стать слишком узкий цервикальный канал
Игнорировать менструальные боли не стоит. Если не устранить причину, которая их вызывает, в дополнение к неприятным ощущениям и последствиям возможного гинекологического заболевания можно получить снижение полового влечения и даже бесплодие.
Что делать при болях при месячных?
Советовать, что делать при сильных болях при месячных, должен ваш гинеколог. Обратитесь к врачу, не дожидаясь начала нового цикла, чтобы успеть сдать необходимые анализы и мазки, пройти УЗИ. Чем быстрее будет определена причина явления, тем быстрее вы сможете облегчить себе жизнь.
Чтобы достоверно узнать, почему болезненные месячные наблюдаются в первый день или в течение всей менструации, после проведения стандартного осмотра доктор может назначить:
- лабораторные анализы (мазки);
- гистероскопию – осмотр матки специальным оптическим устройством, которое вводится через шейку;
- УЗИ органов малого таза;
- диагностическую лапароскопию – осмотр матки и маточных труб, при котором оптическое устройство вводится через небольшие надрезы в брюшной стенке;
- исследование гормонального профиля;
- анализы на заболевания, передающиеся половым путем;
- анализ крови (проверяется наличие анемии).

Рисунок 5 – Чтобы выяснить причину болезненных месячных, врач может назначить гистероскопию
В некоторых случаях для постановки диагноза. помимо гинеколога, придется проконсультироваться с эндокринологом и неврологом. Вполне возможно, что придется сменить способ контрацепции.
Если причиной болезненных месячных является гинекологическое заболевание, после выздоровления боли должны пройти сами собой.
Справиться с первичной альгоменореей помогают не только таблетки. Эффективны немедикаментозные способы лечения:
- общее укрепление организма: полноценный ночной сон, сбалансированность физических и эмоциональных нагрузок, правильное питание, отказ от курения, алкоголя, крепкого чая, кофе;
- закаливание, регулярные занятия спортом (не для спортивных результатов, а для тонуса);
- физиопроцедуры: магнтитотерапия, электрофорез, диадинамик, ультразвук, массаж, ЛФК;
- иглоукалывание;
- прием курсов витаминов;
- гормонотерапия. Используются комбинированные оральные контрацептивы в низких дозировках, прием которых настраивает организм на выработку правильного количества гормонов. Минимальный курс – 3 месяца.
В качестве «скорой помощи» врач может назначить спазмолитики, анальгетики, успокоительные препараты. Если комплекс лечения не помогает, придется пересматривать стратегию контрацепции, использовать нестероидные противовоспалительные препараты, прогестины.
Что делать в домашних условиях при болезненных месячных?
Что пить при болезненных месячных, зависит от интенсивности боли и ее причин.
- Приступ альгоменореи легкой степени можно снять приемом анальгетика, спазмолитика (Ибупрофен, Но-Шпа, Спазмалгон, Анальгин) или комбинированного препарата (Новиган, Тамипул).
При средней степени альгоменореи боли более интенсивные и продолжительные. Часто они сопровождаются головными болями, расстройствами работы кишечника, перепадами настроения. Наряду с анальгетиками можно принимать препараты, которые облегчают вегетативную симптоматику (метеоризм, тошноту, изжогу, тахикардию).
Облегчить приступы тяжелой альгоменореи анальгетиками вряд ли удастся. Здесь необходимо использовать симптоматические препараты, которые назначит врач.
Если во время месячных живот побаливает эпизодически, боль можно терпеть, она длится всего миг или быстро снимается спазмолитиком, то беспокоиться не стоит. Такое состояние медики считают вариантом нормы. Какие симптомы в вашем случае дают повод для беспокойства, расскажет ваш лечащий врач.

Рисунок 6 – Острую боль с сильным кровотечением терпеть нельзя – вызовите «скорую»
Облегчить состояние при болезненных месячных помогут:
- Ароматерапия. Самое главное в этом случае – снять стресс и расслабиться. Подложите под голову подушечку из ароматных трав или зажгите аромалампу. К ваннам в этот период следует относиться с осторожностью. Чаще всего гинекологи рекомендуют заменить их душем.
Диета. На время месячных исключите из рациона острые, жареные, соленые, копченые блюда, чай, кофе, алкоголь, ненатуральные продукты. Налегайте на овощи, фрукты, зелень, нежирное мясо, рыбу, пейте достаточно жидкости.
Йога. Во время месячных активные физические нагрузки противопоказаны, но сделать несколько асан йоги не повредит. Инструкторы утверждают, что есть специальные позы, которые помогают сделать месячные не такими болючими, особенно если выполнять упражнения регулярно.
Прогулки. Прогулки на свежем воздухе помогают снять стресс, провентилировать легкие, размяться, настроиться на позитив. Если расслабиться вам больше помогает шопинг, можно отправиться и в магазины.
Осторожно с теплом! Если болезненные ощущения вызваны воспалением, греть живот грелкой или другим способом ни в коем случае нельзя. Тепло усиливает воспалительный процесс и увеличивает кровопотерю.

Рисунок 7 – Физические упражнения помогут снять боль и расслабиться
- Дневник самоконтроля. Записывайте в дневник даты начала и окончания месячных, связанные с этим ощущения в физическом и эмоциональном планах. Через несколько месяцев вы уже сможете выявить закономерность, заранее подготовиться к перепадам самочувствия и настроения. Вероятно, это облегчит жизнь не только вам, но и окружающим.
Расслабление. Постарайтесь скорректировать свой рабочий график так, чтобы выходные попадали на первые дни цикла. В этом случае вы сможете как следует расслабиться дома – когда захочется, полежать в постели, принять ванну или душ. Пейте успокоительные чаи и сборы на основе мяты, мелиссы. Можно использовать аптечные настойки – пустырник, валериану, пион.

Рисунок 8 – Чтобы облегчить боль, важно расслабиться
Если боль слишком сильная, не проходит около суток, кровотечение резко усилилось, в крови появились сгустки, срочно вызывайте «скорую помощь».
Болезненные месячные – не повод откладывать важные дела на потом. Выясните причины недуга, скорректируйте их соответствующим лечением и живите без боли!
Видео 1 – Причины болезненых месячных
Видео2 – Опасны ли болезненные месячные? Отвечает гинеколог.
Почему появляются боли при месячных: причины недомогания
Примерно у 70% женской половины населения отмечаются боли при месячных. В каждом отдельном случае дискомфорт имеет разную интенсивность и сопутствующие симптомы. Статья поможет понять, в каких случаях неприятные ощущения считаются нормой, а когда необходима диагностика и последующее лечение.

Дисменорея
Характеризуется дисменорея (альгодисменорея, альгоменорея) болезненными менструациями, которые могут присутствовать всего день или весь период месячных. У некоторых пациенток недомогание начинается за несколько суток до месячных, но не являются симптомом ПМС.
Группа риска – девушки и женщины в возрасте от 13 до 45 лет. Из-за индивидуальных особенностей организма ощущения проявляются по-разному. По их локализации и дополнительным симптомам можно выявить причину нарушения. Но лечение подбирается только после комплексного обследования.
Важно своевременно обращаться к специалистам, потому что болезненные схватки внизу живота, покалывания поясницы могут указывать на серьезные гинекологические заболевания. А подобные нарушения легче устранить на первых стадиях развития.
Классификация дисменореи
Выделяют две формы заболевания: первичная (функциональная) и вторичная (приобретенная). Если функциональная форма нарушения практически никогда не связана с гинекологическими патологиями, то приобретенная дисменорея указывает на негативные изменения в органах малого таза и заболевания не только половой системы, но и других органов.
Первичная форма
Болевой синдром отмечается у подростка девушки в первые три года становления менструального цикла. Болезненные месячные по своей сути не являются опасными и не указывают на самостоятельное гинекологическое заболевание.
Первичная альгодисменорея не всегда возникает с первыми менструациями. Иногда выраженные симптомы начинают появляться только с началом овуляторных циклов. Эти ощущения не сказываются на работоспособности и не доставляют сильного беспокойства. Отмечается следующая клиническая картина:
- месячные идут в нормальном режиме (незначительные задержки);
- боли слабые, чаще всего ноющие, но не режущие;
- нет необходимости принимать обезболивающие;
- дополнительная симптоматика отсутствует.
Среди причин болей при месячных в первичной дисменорее стоит выделить:
- аномалии развития половых органов;
- нарушение гормонального фона;
- повышенная выработка простагландинов и тромбоксанов;
- неврологические расстройства.
При месячных сильные боли не являются единственными жалобами пациенток с функциональной альгоменореей. Дополняют картину и другие проблемы:
- пролапс митрального клапана;
- вегето-сосудистая дистония;
- близорукость;
- сколиоз;
- плоскостопие.
Вторичная форма
Диагноз вторичная дисменорея чаще всего ставят женщинам в возрасте 25-30 лет, когда возникновение симптома во время критических дней спровоцировано заболеваниями или патологическими изменениями в структуре органов половой системы.
В большинстве случаев в зоне риска находятся нерожавшие женщины или девушки, которые прерывали беременность несколько раз. А вот после родов ситуация часто улучшается, и проблемы с месячными проходят самостоятельно.
Приобретенная дисменорея отличается следующими признаками:
- Ноющие боли до менструаций, практически не ощущаются.
- Максимальная интенсивность припадает на второй или третий день цикла.
- Спазмы отмечаются систематически, хватает желудок.
- Внезапно начинает тянуть и ныть во время физических нагрузок.
Среди дополнительных симптомов можно выделить:
- общую слабость и головокружение;
- головные боли при месячных;
- тошноту и рвоту;
- жидкий стул;
- проблемы с сердечным ритмом;
- увеличенное потоотделение;
- боли в суставах и мышцах всего тела;
- психоэмоциональные проблемы;
- повышенную температуру тела;
- скудные или обильные месячные.
Если с годами незначительный дискомфорт превращается в очень болезненные менструации, то заболевание называют декомпенсированным. При стабильной клинической картине (боли с одинаковой интенсивностью) дисменорея является компенсированной.
Когда боли при месячных не опасны
Боли считаются нормальным физиологическим явлением в следующих ситуациях:
- становление женского цикла (1-2 года после первых кровотечений);
- единичные болезненные ощущения (несколько дней не в каждом месяце);
- дискомфорт, вызванный внешними факторами.
Среди относительно неопасных причин болей во время менструации можно выделить:
- неправильное питание (нехватка витаминов);
- большие физические нагрузки;
- эмоциональное перенапряжение;
- пониженный тонус маточных мышц;
- малоактивный образ жизни;
- послеродовое восстановление.
Болевые ощущения часто уходят, если женщина улучшает рацион, избегает стрессовых ситуаций и начинает заниматься спортом. Но все же не помешает обычный гинекологический осмотр и УЗИ. Потому что систематические стрессы, постоянная усталость часто становятся почвой для развития гормональных сбоев.
Интенсивность и характер болей
Локализоваться неприятные ощущения могут везде. Часто болит в животе, отдает в зону промежности, район спины и органы, которые расположены в малом тазу. По характеру боли бывают:
- ноющие;
- колющие;
- дергающие;
- режущие;
- острые;
- схваткообразные.
Женщины подбирают разные слова, чтобы описать свои ощущения. Если для кого-то боль при месячных адская, невыносимая, жуткая, дичайшая, то другие из-за высокого болевого порога отмечают лишь незначительные рези и покалывания.
По этим ощущениям очень сложно самостоятельно определить причину, которая вызвала болевой синдром, поэтому лучше посетить гинеколога.
Степени дисменореи
Перед принятием решения о том, что делать при болезненных месячных, нужно точно определить степень тяжести альгодисменореи:
- Нулевая. Дискомфорт не ярко выражен, не мешает ежедневным делам, легким физическим нагрузкам. Отмечается только в первые дни цикла.
- Легкая. Возникают незначительные сокращения, отдающие в живот и поясницу. Есть сопутствующие симптомы в виде депрессии, расстройства пищеварения. Иногда нужны обезболивающие препараты, но в малом количестве.
- Средняя. Главный признак – это снижение повседневной активности и уменьшение боли в домашних условиях с помощью таблеток. Состояние сопровождается иногда слабостью, ознобом, эмоциональной нестабильностью.
- Тяжелая. Обезболивающие средства уже не помогают. Ситуация усугубляется еще до месячных. Во время выделений, кроме сильнейших болей, возникает рвота, а также возможны потери сознания. В редких случаях требуется срочная госпитализация.
В большинстве случаев недуги, вызвавшие дисменорею, усугубляются, поэтому болевые ощущения становятся сильнее. При нулевой и легкой степени патологии отсутствуют или находятся на начальной стадии развития. Средняя и тяжелая степени указывают на более серьезные нарушения в работе половых органов.
Когда следует обратиться к врачу
Со временем могут начаться более сильные неприятные ощущения. В этом случае нужно обязательно обратиться к гинекологу. Особенно если присутствуют следующие симптомы:
- болезненность начинается до менструаций;
- длительность дискомфорта увеличивается;
- отмечается схваткообразный характер болей;
- неприятные ощущения распространяются на другие органы (яичники, мочевой пузырь);
- симптомы отмечаются в каждом цикле;
- повышается температура тела.
После принятия обезболивающих таблеток должно стать легче, но только на время. Менструальные боли и дальше будут мешать нормально жить и работать. Поэтому в интересах самой женщины обратиться за медицинской помощью, чтобы ситуация не усугубилась.
Диагностика
Только по боли, характеру выделений и сопутствующей симптоматике сложно самостоятельно поставить диагноз. Поэтому женщине необходимо пойти в больницу, рассказать врачу, что она пила и описать свои проблемы.
После гинекологического осмотра специалист назначит:
- общий анализ крови и на гормоны;
- анализ мочи;
- УЗИ;
- мазки;
- допплерографию сосудов.
Обычно еще требуется посещение:
- невропатолога;
- эндокринолога;
- сосудистого хирурга.
Больные женщины боятся такой диагностики. Но чем полнее будет картина анализов и обследования, тем больше шансов дать точное объяснение происходящим процессам.
Что провоцирует дисменорею
Причины сильных болей при месячных:
- проблемы с гормонами;
- недостаточность лютеиновой фазы;
- эндометриоз;
- миома матки;
- использование внутриматочной спирали;
- последствие абортов;
- воспаление матки и ее придатков;
- инфекционное заболевание органов половой системы;
- сальпингит;
- эндометрит;
- спайки;
- варикозное расширение вен;
- травматический разрыв маточных связок;
- аномалия положения матки;
- туберкулез половых органов.
Как устранить проблему
Основывается лечение болезненных месячных на причинах, которые спровоцировали дискомфорт в начале цикла. Без устранения заболевания болевой синдром можно на время заглушить таблетками, но он обязательно вернется в следующем месяце с новой силой.
- спазмолитиков;
- анальгетиков;
- НПВС.
Если медики установили, что дискомфорт является последствием гормонального сбоя, то женщине необходимо пройти лекарственную коррекцию:
- Легкая, средняя степень – Дюфастон, Утрожестан.
- Тяжелая степень – Линдинет 20.
Читайте о том как проходят месячные после Утрожестана в одной из наших статей.
Но гормоны нельзя принимать без рецепта лечащего доктора.
Подобные проблемы также лечатся физиотерапевтическими методами, после которых ускоряются восстановительно-компенсаторные функции тела:
- азотные, хвойные ванны;
- гальванизация мозга;
- ультратонотерапия;
- электростимуляция шейки матки;
- гелиотерапия.
Физиотерапия противопоказана, если у пациентки боли появились из-за воспалительных процессов, новообразований и других заболеваний половых органов.
Этим женщинам разрешается:
- классический массаж;
- акупунктура;
- баночная терапия;
- аппликатор Кузнецова;
- СПА-процедуры.
- гимнастика;
- физические упражнения;
- прием витаминных комплексов;
- рецепты народной медицины.
Ужасные и дикие болевые ощущения, покалывания и спазмы требуют специальных уколов для облегчения состояния. Вероятнее всего, женщину госпитализируют для диагностических и лечебных мер.
Устранение боли в соответствии с днем месячных
В большинстве ситуаций дискомфорт возникает только в первые сутки менструаций. В тяжелых случаях неприятные ощущения начинаются еще до месячных, а прекращаются спустя несколько дней после окончания ежемесячных кровотечений. И здесь без врачебной помощи не обойтись.
А вот в домашних условиях девушкам необходимо знать, что делать при сильных болях при месячных в первый день. Действовать нужно по типу ощущений и их интенсивности.
- обезболивающие медикаменты (не больше трех таблеток);
- грелка на низ живота;
- седативные препараты;
- постельный режим (лучше не ходить вообще);
- расслабляющий массаж;
- травяная настойка на основе мелисы и мяты;
- проветривание помещения.
Если при месячных схваткообразные боли не проходят после подобных действий, то лучше обратиться к гинекологу. Не исключено возникновение болевого шока, который опасен для нервной, дыхательной и сердечно-сосудистой системы.
Возникнуть шок может резко и на фоне сильного кровотечения. Хорошо, если женщина сразу обратилась за помощью. Ведь в обратной ситуации существует серьезная угроза для жизни.
Узнайте в статье по ссылке, какие еще обезболивающие таблетки при месячных прописывают гинекологи.
Профилактика
- своевременно посещать гинеколога;
- несколько раз в год проверяться на инфекционные заболевания;
- не использовать внутриматочную спираль;
- избегать механического повреждения слизистой матки (аборты).
По отзывам женщин понятно, что главное правило предотвращения дисменореи – это здоровый образ жизни:
- полноценный отдых;
- оптимальный распорядок дня;
- активные прогулки на свежем воздухе (хотя бы два часа в сутки);
- плавание, занятия аэробикой;
- защищенный секс;
- специальные диеты;
- употребление не мене 1,5 л воды в сутки;
- отказ от сигарет и алкоголя;
- исключение стрессовых ситуаций;
- травяной чай и ароматерапия.
Причин, вызывающих ноющие, хватающие, резкие боли на фоне регул, много. Необходимо устранить нарушение, а не купировать болевые ощущения. Поэтому сделайте обследование в больнице, чтобы получить рекомендации специалиста. Именно они помогут избавиться от сильных болей при менструации и предотвратить их появление в будущем.
Боль при месячных (дисменорея)
Болевыми ощущениями во время месячных страдает около 80% женщин, обратившихся к врачу. При этом 10% из них переносят менструацию тяжелее, вплоть до потери трудоспособности.
О болях во время менструального цикла
Каждая женщина хотя бы раз в своей жизни сталкивалась с неприятными и болезненными ощущениями во время месячных. У кого-то они случаются эпизодически при простудах и ослабленном иммунитете, а кто-то страдает болями всю жизнь. Гинекологи ФНКЦ ФМБА утверждают: «Боль во время месячных – это не нормально!».
В современной медицине синдром болезненных месячных расценивают как заболевание, которое имеет название «альгодисменорея» или «дисменорея». Первое название принято считать более точным, но за счет его длины, чаше используют второе – дисменорея.
Выделяют два типа заболевания:
- первичная (функциональная) дисменорея – наблюдается в юношеском возрасте и у женщин в возрасте 20-25 лет. Повторяется циклически, боль возникает за 12 часов до месячных или в первый день менструального цикла, длится от 2 до 42 часов. Имеет ноющий, схваткообразный характер или распирающий, отдающий в кишечник или мочевой пузырь. Заболевание не связано с патологическими изменениями половых органов;
- вторичная (органическая) дисменорея – возникает на фоне патологических процессов органов малого таза по причине урогенитальных заболеваний и воспалительных процессов. Свойственна женщинам после 25-30 лет. Характеризуется обильным кровотечением со сгустками, сильными болями в пояснице. Боль появляется и усиливается за 1-2 дня до начала менструального цикла.
Причины возникновения болей при месячных
В зависимости от типа дисменореи причины возникновения болевых ощущений отличаются.
При функциональной дисменореи причины:
- физиологические – нарушение синтеза гормонов. Происходит повышенная выработка простагландинов – липидные вещества, которые отвечают за сокращение матки в период менструации. Избыточное количество приводит к сильному маточному сокращению, что провоцирует возникновение болевого синдрома. Также к дискомфорту приводит повышенная выработка адреналина, норадреналина, дофамина, серотонина;
- психологические – низкий болевой порог, страх перед болью, неврологические расстройства и психоэмоциональные отклонения, которые усиливают и обостряют восприятие боли;
- сосудистые нарушения;
- нехватка магния в крови.
Вторичная дисменорея наблюдается у пациенток с патологиями репродуктивных органов и может быть вызвана:
- аномальным расположением матки, ее недоразвитостью и пороками развития;
- аномалией развития половых органов, затрудняющих отток менструальной крови;
- эндометриозом (разрастание внутреннего слоя стенки матки на другие органы);
- воспалительными процессами в органах репродуктивной системы;
- варикозным расширением тазовых вен;
- спайками в малом тазу и маточных трубах, вызванные воспалением труб, яичников или перенесенными операциями;
- миомой матки, кистами яичника;
- инфекциями, передающимися половым путём;
- установкой внутриматочной спирали;
- травмированием (последствие оперативного вмешательства, частые медицинские аборты);
- психологическим и физическим переутомлением (частые стрессы, нарушение режима отдыха и труда).
Симптомы
Неприятные ощущения во время или за несколько дней до месячных могут быть различной степени и интенсивности. Если недомогание не ярко выраженное и носит кратковременный характер, а боль не значительна и не влияет на привычный образ жизни, переживать не стоит. Небольшой дискомфорт внизу живота в первые дни менструального цикла считается нормой для организма.
Однако сильные болевые симптомы и сопутствующие недомогания могут указывать на патологию в организме:
- болевой синдром: сильная боль внизу живота различного характера (тянущая, колющая, схваткообразная). Может отдавать в область придатков, поясницу, кишечник, мочевой пузырь, внутреннюю поверхность бедер;
- психоэмоциональное расстройство: нарушение сна, нервозность и раздражительность, тревожность, подавленность, излишняя чувствительность, перепады настроения, непереносимость запахов, изменение вкусовых предпочтений;
- вегетативные нарушения: тошнота, вздутие живота, диарея или запор, сухость во рту, частое мочеиспускание, озноб или жар, повышенное потоотделение;
- вегето-сосудистые нарушения: головная боль, головокружение, потеря сознания, онемение конечностей, отек лица, тахикардия, брадикардия, боли в сердце;
- обменно-эндокринные проявления (дисбаланс гормонов): изменение температуры тела (как понижение, так и повышение), слабость, упадок сил, боли в суставах, отечность, обмяклость в теле (ватные ноги), кожный зуд.
Перечисленные симптомы могут выступать признаками незначительной патологии или указывать на серьезное заболевание. Многопрофильный центр ФНКЦ ФМБА рекомендует пациенткам обратиться к нашим специалистам для установления причин недомогания и их лечения.
В зависимости от тяжести болевых симптомов дисменорею классифицируют:
- первая степень (легкая) – умеренные, кратковременные боли внизу живота. Отсутствуют нарушения других систем организма. Сохраняется работоспособность;
- вторая степень (средняя) – выраженный характер болевых ощущений, сопровождается эндокринными и вегетативными нарушениями: слабостью, тошнотой, рвотой, учащенным мочеиспусканием, ознобом, бессонницей, изменениями в настроении, депрессией. Требует консультации врача и назначения лекарственных препаратов;
- третья степень (тяжелая) – сильные, нестерпимые боли в животе и пояснице дополняются симптомами второй степени. Сопровождается обмороками, тахикардией, болями в сердце. Обезболивающие препараты не действуют, полностью пропадает работоспособность.
Если Вы ежемесячно сталкиваетесь с болями во время месячных, не терпите! Со временем их интенсивность может вырасти, а патологические процессы перерасти в серьёзные заболевания. В нашей клинике вы можете пройти плановое гинекологическое обследование, которое поможет выявить причины недомогания, обнаружить сопутствующие заболевания и начать адекватное лечение.
Диагностика
Диагностика во время болей при месячных должна проходить комплексно. На первичном осмотре важно детально рассказать врачу, что Вас беспокоит. На основе жалоб, симптомов, описания образа жизни гинеколог сможет исключить синдром острого живота (например, аппендицит). После устного опроса врач осматривает пациентку и назначает ряд исследований. В них входит:
- гинекологический мазок (в том числе на флору, венерические заболевания, гормональную функцию эпителия, цитологию);
- клинический анализ крови и мочи;
- биохимический анализ крови на уровень гормонов в крови;
- УЗИ органов малого таза;
- вульвоскопия;
- кольпоскопия.
В нашем центре ФНКЦ ФМБА диагностика проводится по международным стандартам. Клинико-диагностический центр, входящий в состав клиники, гарантирует точность результатов и быстроту их предоставления. Современное оборудование гинекологического отделения позволяет проводить точную диагностику.
Профилактика болей при месячных
Как и любое другое заболевание дисменорея нуждается в профилактике. Чтобы предотвратить появление болезненных ощущений во время месячных необходимо соблюдать несколько правил:
- регулярно посещать врача (при отсутствии жалоб 1 раз в год);
- своевременно лечить гинекологические заболевания;
- пользоваться контрацепцией, чтобы избежать венерических инфекций и нежелательного зачатия (как следствие – аборт);
- соблюдать рекомендации гинеколога;
- незамедлительно обратиться к врачу при болях во время месячных.
К дополнительным рекомендациям можно отнести: занятие спортом и ведение активного образа жизни, воздержание от вредных привычек, поддержание витаминного-минерального комплекса в организме, соблюдение режима дня, сбалансированное питание, регулярную половую жизнь с постоянным партнером (для взрослых женщин).
Как лечить
Гинекологическое отделение ФНКЦ ФМБА определяет и разрабатывает подход в лечении дисменореи индивидуально для каждой пациентки. В зависимости от причин заболевания, лечение может носить профилактический характер с назначением медикаментов (обезболивающие средства, спазмолитики, седативные лекарственные препараты), либо комплексный.
Комплексная терапия включает:
- прием антибиотиков и противовоспалительных препаратов;
- восстановление гормонального баланса;
- коррекцию приема или вида оральных контрацептивов (установка спирали до родов нежелательна);
- хирургическое лечение.
Во время терапии может быть показана консультация смежных специалистов (эндокринолог, маммолог, психолог).
Важно понимать, что снятие болевых симптомов обезболивающими препаратами – не лечение. Дисменорея – патологическое состояние и лечить его необходимо комплексно под контролем опытного специалиста!
Записаться на прием или получить консультацию нашего специалиста Вы можете по номеру: +7 499 725 44 40 или заполнив удобную форму на сайте.
Причины сильных менструальных болей

Согласно медицинским исследованиям, боли во время менструального цикла – результат работы женской половой системы. При менструации организмом вырабатываются гормоны простагландины, которые и являются причиной сокращения матки. В итоге, внутренняя оболочка матки отслаивается и выделяется менструальная кровь. Боль во время месячных – как раз результат этих процессов.
Непродолжительные и слабые менструальные боли, которые не мешают заниматься повседневными делами, работать, являются нормой. Однако у 5 – 10 % женщин боль бывает невыносимой. Такое состояние называют альгодисменорея.
Часто женщины испытывают резкие, схваткообразные боли внизу живота, которые мешают любой физической и умственной активности. Иногда она отдает в области поясницы, реже – в области паха, бедер и в наружных половых органах. Сильная боль зачастую имеет характер приступов и беспокоит женщину в течение нескольких дней (возможно, даже за несколько суток до начала менструации).
Во время этого состояния у женщины истощается нервная система, появляются беспричинные вялость и слабость. Также дополнительно могут возникнуть головные боли, тошнота, головокружение (доходит до обмороков) и диарея.
Причины сильных менструальных болей
Самая опасная и наиболее возможная причина сильных болей – неинфекционное заболевание в матке, такие как фиброзные узлы (опухоль мышц матки), эндометриоз (быстрый рост внутренней оболочки матки) и т.д. Таких заболеваний достаточно много, поэтому каждый случай рассматривается по отдельности. Определить природу заболевания возможно только путем биохимических исследований. Не пытайтесь лечить симптомы самостоятельно и сразу же обратитесь к врачу-гинекологу, который назначит вам анализы, рентгеноскопию и определит дальнейшее лечение.
Вторая причина – недостаточность лютеиновой фазы.По существу это означает, что желтое тело работает не так, как нужно, и выделяет мало прогестерона. Следствием такого нарушения является невозможность матки принять развивающийся эмбрион.
Третья причина – недостаточные физические нагрузки, в результате чего вагинальные мышцы развиты слабо, они неэластичны, поэтому сильнее реагируют на любое изменение в организме. В таких случаях самой лучшей профилактикой будут регулярные занятия физкультурой. Единственное, исключите их во время менструального цикла.
Следующая причина – наследственный фактор. Обязательно спросите у мамы или бабушки, как они переносят или переносили менструацию, какие боли при этом испытывали, в какие дни боль была сильнее. Постарайтесь выяснить причину, возможно, это какое-то заболевание, оно было и у вашей мамы, и бабушки и, возможно, у других женщин в семье.
Также причиной сильных болей может служить избыток «плохих» простагландинов, которые вызывают спазмы мышечной стенки матки и сужение кровеносных сосудов.
Дефицит кальция в крови – тоже она из возможных причин патологии. В этом случае постарайтесь увеличить его потребление. Для этого покупайте пищу с высоким содержанием кальция (молочные продукты, мясо), а также специальные витамины в таблетках.
Недостаточный уровень эндогенных опиатов (эндорфинов, энкефалинов);
Недостаток магния сильно сказывается на самочувствии женщины во время месячных, т.к магний поддерживает нормальный уровень аденозинтрифосфорной кислоты, отвечающую за работу мышц. Для профилактики рекомендуется есть хотя бы по 1 банану в день, если причина болей в недостатке элемента, то скорее всего, при следующем менструальном цикле вы почувствуете себя значительно лучше. Если это не поможет, можно попробовать принимать карбонат магния в порошке, это очень эффективное средство, но для начала проконсультируйтесь с вашим лечащим врачом.
Повышенная болевая чувствительность также может стать причиной боли. Повышение чувствительности часто происходит из-за стресса, высоких физических нагрузок, переутомления и любого нервного расстройства. При этом, почти у половины женщин снижение порога болевой чувствительности носит генетический характер.
Неправильное, нерегулярное питание также способствует неприятным ощущениям внизу живота. Ешьте поменьше сладостей, жирного и мучного. Питаться лучше чаще маленькими порциями.
У женщин после 30 – ти к вышеперечисленным причинам менструальным болям могут прибавиться и другие:
Во первых, в результате родов, абортов и воспалительных гинекологических процессов.
Во-вторых, одной из наиболее частых причин альгодисменореи называют эндометриоз. , при котором ноющие боли внизу живота отдают в прямую кишку и беспокоят на протяжении всего цикла и усиливаются за 2-3 дня до месячных.
В-третьих, причиной может стать субмукозная миома матки, когда миоматозные узлы выталкиваются через канал шейки матки;
И, в-четвертых, если у женщины есть варикозное расширение тазовых вен в результате, системного заболевания вен (расширение геморроидальных вен) или воспаления и спаек.
Дорогие женщины, мы рекомендуем вам сразу обращаться к гинекологу в следующих случаях:
Сильные боли продолжаются после окончания менструации;
Во время менструации у вас наблюдается сыпь, диарея и повышение температуры;
У вас очень обильные менструальные кровотечения на протяжении всего цикла;
После нормальной менструации наступает болезненная;
Менструация и в частности боли сопровождаются проблемами с пищеварением (черный дегтеобразный стул или диарея с кровью).
Список обезболивающих средств при менструации

Нередко у женщин случаются болезненные месячные — это называется дисменорея. Сам процесс отторжения эндометрия, из-за которого и происходят регулярные кровотечения у женщин, сопровождается небольшими сокращениями матки. Если женщину беспокоят сильные боли при месячных, то стоит подобрать обезболивающие средства.
- Причины болезненных месячных
- Виды боли в критические дни
- Виды таблеток от боли во время месячных
- Спазмолитики
- Но-шпа, дротаверин
- Папаверин
- Анальгетики и нестероидные средства
- Аспирин
- Парацетамол
- Ибупрофен
- Лекарства с метамизолом натрия
- Таблетки при болезненных месячных и алкоголь
- Пероральные контрацептивы
- Обезболивающие свечи во время менструации
- Бускопан
- Индометацин, кетопрофен, напроксен
- Обезболивающие пластыри во время менструации
- Обезболивающие уколы во время менструации
- Обезболивающие таблетки для лечения дисменореи у девочек
- Народные способы
- Можно ли справиться с болью без таблеток
- Профилактика менструальных болей
Причины болезненных месячных
Выделяют первичную и вторичную дисменорею. Первичная дисменорея не связана с заболеваниями половых органов. Обычно она возникает в подростковом периоде, в течение первых 3 лет после наступления первых месячных (менархе). С возрастом у женщины симптомы могут быть более ярко выражены. При первичной дисменорее обычно наблюдаются схваткообразные, тянущие, ноющие боли, могут отдавать в область придатков, прямой кишки, поясницы, крестца.

Вторичная дисменорея обусловлена различными заболеваниями органов малого таза. Чаще всего она проявляется у женщин старше 30 лет. Частыми причинами вторичной дисменореи называют такие заболевания, как эндометриоз и миома (доброкачественная опухоль) матки. Также появление вторичной дисменореи связывают с использованием внутриматочной спирали и с хирургическими вмешательствами (аборты, чистки, операции).
Болезненные менструации у некоторых женщин бывают регулярно или же случаются время от времени. Боли при месячных обычно естественны, если нет тревожных симптомов: повышения температуры тела, зуда половых органов, обильных выделений с вкраплениями гноя. В таких случаях следует незамедлительно обратиться к врачу.
Причинами болезненных менструаций могут быть такие заболевания, как эндометриоз, цистит, воспаления придатков и другие гинекологические заболевания.
Виды боли в критические дни
Обычно в критические дни женщин беспокоят боли внизу живота, также боли в пояснице и в крестцовом отделе. Также дисменорея может сопровождаться другими симптомами: головной болью, головокружением, тошнотой, рвотой, обмороками, вздутием живота. Есть различные виды обезболивающих при месячных.
Виды таблеток от боли во время месячных

Список обезболивающих препаратов для обезболивания при менструальных болях довольно богат. Есть несколько групп болеутоляющих средств при болях во время месячных: анальгетики, нестероидные средства, спазмолитики.
Кроме таблеток при месячных можно использовать пластырь, свечи и инъекции.
Спазмолитики
Самыми эффективными средствами при боли внизу живота при месячных считаются спазмолитики. Это группа лекарств, которые ослабляют и устраняют спазмы гладкой мускулатуры внутренних органов и кровеносных сосудов.
Но-шпа, дротаверин
Наиболее известным спазмолитиком, который применяют при болезненных менструациях, является но-шпа, которая содержит дротаверин. Также дротаверин можно купить в таблетках и в ампулах. Но-шпа и дротаверин имеют довольно широкий спектр действия, например, их назначают при почечных и кишечных коликах, холецистите, язвенной болезни желудка и 12-перстной кишки, при спазме зева матки во время родов, послеродовых схватках. И главное, целенаправленно эти препараты принимают при болезненных месячных, поэтому их можно назвать лучшими средствами при болях внизу живота, болях в поясничном и крестцовом отделе во время менструации или же за день или два до начала менструации, в период ПМС (предменструального синдрома).
Папаверин
Папаверин — спазмолитическое средство, выделен из опиума. Обладает спазмолитическим и гипотензивным (то есть снижающим артериальное давление) действием. Папаверин рекомендуется к применению при спазмах гладких мышц органов брюшной полости, сосудов головного мозга, почек, бронхоспазме. Считается эффективным и безопасным средством при менструационных болях.
У него достаточно небольшой перечень противопоказаний, в числе которых AV блокада, печеночная недостаточность, глаукома, пожилой возраст и гиперчувствительность к компонентам препарата.
Анальгетики и нестероидные средства
Анальгетики имеют довольно широкий спектр применения, то есть могут быть эффективными при болях различного происхождения, в том числе и при болях внизу живота во время менструаций, а также при болях в пояснице и крестце и головных болях. Среди всех анальгетиков выделяют нестероидные противовоспалительные средства (НПВС), которые обладают не только анальгезирующим, а еще и жаропонижающим, противовоспалительным и десенсибилизирующим эффектом. К ним относятся такие известные препараты, как ибупрофен, диклофенак, индометацин, пироскам, апсирин, напроксен, кетопрофен и другие. Считается, что нестероидные средства при болезненных менструациях наиболее эффективны, если принимать их заранее, накануне месячных или за один-два дня до начала менструации.
Прежде чем принять определенный препарат, следует проконсультироваться с врачом, а также внимательно ознакомиться с инструкцией по применению и убедиться, что вы не имеете противопоказаний.
Аспирин

Аспирин, или ацетилсалициловая кислота, — распространенное лекарственное средство, которое оказывает обезболивающее, жаропонижающее и противовоспалительное действие. Аспирин широко применяется для лечения головной боли, боли после операций, боли в суставах. При этом аспирин неэффективен при лечении мышечных судорог и вздутия живота.
Аспирин имеет множество противопоказаний, в частности — аллергия на ибупрофен, напроксен, непереносимость салицилата, с осторожностью надо принимать при бронхиальной астме, диабете и язве.
Также аспирин увеличивает риск желудочно-кишечного кровотечения.
Парацетамол
Парацетамол также применяется как анальгетик и антипиретик (жаропонижающее). Парацетамол не относится к нестероидным противовоспалительным препаратам. Обычно используется для уменьшения слабой или умеренной боли.
Всемирной организацией здравоохранения (ВОЗ) парацетамол включен в список жизненно необходимых и важнейших лекарственных препаратов. Парацетамол считается наиболее безопасным анальгетиком, с узким кругом противопоказаний и побочных эффектов. Также это одно из самых дешевых обезболивающих средств. При болезненных менструациях может быть эффективен при не сильно выраженных болях.
Ибупрофен

Ибупрофен — распространенный обезболивающий и жаропонижающий препарат, он относится к нестероидным противовоспалительным средствам, его противовоспалительный эффект слабо выражен. Среди побочных эффектов ибупрофена отмечают изжогу и сыпь. Ибупрофен противопоказан при бронхиальной астме. При этом ибупрофен имеет меньше противопоказаний и побочных эффектов по сравнению с другими нестероидными противовоспалительными препаратами, в частности — меньше риск развития желудочно-кишечных кровотечений.
Лекарства с метамизолом натрия
Препараты на основе метамизола натрия следует отнести в отдельную группу обезболивающих, поскольку они считаются токсичными из-за побочных эффектов, главным образом — из-за риска развития патологического состояния под названием агранулоцитоз.
При этом заболевании снижается устойчивость иммунитета к бактериальным и грибковым инфекциям. Организм поражают различные инфекции, клиническая картина похожа на острую лучевую болезнь.
Недавние исследования опровергают связь метамизола натрия с агранулоцитозом. Однако препараты с метамизолом натрия запрещены во многих странах. В России препараты применяются, например, при лихорадке, травмах, почечной колике и пр. Лекарства с метамизолом натрия представлены в свободной продаже под такими названиями, как анальгин, баралгин, брал, максиган, спазмолгон, темпалгин, седальгин, ревалгин.
Таблетки при болезненных месячных и алкоголь

Поскольку менструации у женщин происходят регулярно, не всегда удается в критические дни избежать важных мероприятий и торжеств. При болезненных менструациях приходится принимать обезболивающие таблетки. Как правило, анальгетики нельзя совмещать с приемом алкоголя. Обычно информация об этом присутствует в инструкции по применению препаратов.
Так, особые указания о том, что в период лечения следует исключить употребление алкоголя, содержатся в инструкциях по применению папаверина, аспирина, парацетамола, ибупрофена.
При сочетании аспирина, а также ибупрофена с алкоголем увеличивается риск желудочного кровотечения.
Парацетамол в сочетании с алкогольными напитками может усилить побочные эффекты, среди которых у парацетамола числятся диспепсические явления (то есть нарушения пищеварения, такие как изжога, тяжесть в животе, диарея, тошнота), а также при длительном применении в высоких дозах — гепатотоксическое действие (то есть нарушение функций печени).
Лекарства с метамизолом натрия при сочетании с алкоголем усиливают эффекты этанола (то есть усиливают опьянение).
В целом, рекомендуется воздерживаться от употребления алкоголя при приеме любых лекарственных средств.
Пероральные контрацептивы
Комбинированные оральные контрацептивы (КОК) содержат синтетические аналоги женских половых гормонов эстрогены и синтетические формы прогестерона (прогестагены). Таким образом, они воздействуют на простагланиды — вещества, которые приводят к сокращению матки при менструации. КОК помогут уменьшить боли и спазмы при месячных путем уменьшения количества простагланидов.
КОК, конечно же, подходят только для женщин, не планирующих беременность в ближайшее время. Подобрать противозачаточные таблетки может только врач.
Обезболивающие свечи во время менструации
При болезненных менструациях эффективными считаются свечи, предназначенные специально для снятия боли внизу живота во время месячных. Это анальгезирующие и спазмолитические средства. К ним относятся:
- бускопан;
- папаверин;
- индометацин;
- кетопрофен;
- напроксен.
При использовании свечей при болях внизу живота во время месячных снижается вероятность развития аллергии на препарат, поскольку свечи вводятся во влагалище и оказывают местное воздействие, таким образом, действующие вещества не попадают в кровоток.
Бускопан
Препарат бускопан оказывает спазмолитическое действие на гладкую мускулатуру внутренних органов.
Применяется при кишечных, желчных, почечных коликах, холецистите, при обострении язвы, а также при альгодисменорее. Бускопан считается эффективным и безопасным средством с минимумом противопоказаний, в числе которых повышенная чувствительность к компонентам препарата и редкие наследственные заболевания, такие как непереносимость фруктозы, мальабсорбция глюкозы-галактозы, недостаточность сахаразы-изомальтазы.
Индометацин, кетопрофен, напроксен
Индометацин, кетопрофен, напроксен относятся к нестероидным противовоспалительным средствам, обладают противовоспалительным, анальгезирующим, жаропонижающим действиям, вводятся ректально. Это так называемые «общие» анальгетики — в показаниях к применению этих препаратов дисменорея не значится, но могут быть эффективны при снятии общего болевого синдрома.
Эти средства имеют широкий список побочных эффектов и противопоказаний, в частности — язвенная болезнь желудка и ДКП, сердечная недостаточность, почечная недостаточность, бронхиальная астма и ряд других. Перед применением следует проконсультироваться с врачом.
Обезболивающие пластыри во время менструации

Пластыри — не очень распространенное обезболивающее средство. Есть пластыри, специально предназначенные для снятия болей в период критических дней. Например, самый известный, представленный на рынке на данный момент, — термопластырь японского производства Frauplast. Он оказывает согревающее и успокаивающее воздействие и снимает спазмы мышц. Пластырь нужно крепить на нижнюю часть живота, на белье. Важно помнить о противопоказаниях, в числе которых — различные гинекологические заболевания (киста, миома и другие). Перед применением следует проконсультироваться с врачом.
Обезболивающие уколы во время менструации

К обезболивающим уколам во время болезненных месячных можно прибегнуть, когда боль требуется снять незамедлительно, а также если по каким-то причинам женщине не подходят обезболивающие таблетки при месячных.
Таблетки действуют спустя какое-то время, а эффект от инъекций ощущается сразу, поскольку лекарство моментально поступает в кровь.
В виде уколов, которые могут быть эффективны при болях во время месячных, выпускаются такие препараты, как баралгин, анальгин, диклофенак, ибупрофен, кетонал. Перед применением необходима консультация врача.
Обезболивающие таблетки для лечения дисменореи у девочек
Дисменорея у подростков чаще выражается более слабо, чем у взрослых женщин. Специфического лечения не требует. Вышеупомянутые препараты можно рассмотреть как обезболивающие при месячных для подростков. Главное условие — чтобы препарат был разрешен к применению в определенном возрасте. Также необходимо соблюдать соответствующую дозировку — обычно разрешенные дозы препаратов для детей до 12 лет вдвое меньше, чем для взрослых.
Для снятия симптомов дисменореи у девочек подойдут наиболее безопасные препараты с минимальным набором противопоказаний, такие как парацетамол, папаверин, но-шпа, бускопан. При выборе лекарственного средства рекомендуется проконсультироваться с врачом.
Народные способы

Для облегчения болей при месячных есть и народные способы. В частности – целебные растения и травяные чаи.
Благодаря своим противовоспалительным и спазмолитическим свойствам полезными для женского здоровья травами считаются крапива, полынь, мята, ромашка, календула, тысячелистник, шалфей.
При сильных спазмах и болях внизу живота во время менструаций эффективно помогает чай из мяты, настой из корней девясила или отвар из ромашки. Для улучшения вкусовых качеств травяных отваров в них добавляют малину, ежевику, мед.
Отвар из крапивы рекомендуется женщинам при обильных месячных.
Важно отметить, что у каждого растения также есть рекомендуемая дозировка, которую нельзя превышать. Перед употреблением следует ознакомиться с рекомендациями на упаковке травяного сбора.
Можно ли справиться с болью без таблеток
Спазмы и боли внизу живота во время месячных можно попытаться уменьшить и без лекарственных средств. Например, расслабиться и снять спазмы хорошо помогает горячий душ или грелка. При болях в крестце можно сделать легкий массаж душем, включив поток воды на максимум. Но при обильных кровотечениях душ и грелка должны быть теплыми, а не горячими.

Легкие упражнения, фитнес также могут быть эффективны для снятия болей в животе, если болевые ощущения выражены не сильно. В практике йоги есть упражнения для критических дней, которые помогают нормализовать общее состояние и снять болевой синдром.
Профилактика менструальных болей
Лучшая профилактика менструальных болей — это подвижный образ жизни и правильное питание. Спортивные занятия, тренировки, пешие прогулки, фитнес должны являться неотъемлемой частью жизни женщины. Также стоит позаботиться о сбалансированном питании, исключить из рациона жирные блюда, свести до минимума употребление сладкого, включать в рацион больше свежих овощей и фруктов, богатых клетчаткой. Питаться нужно регулярно и небольшими порциями, не допускать переедания и тяжести в желудке.
Отказ от вредных привычек, курения и алкоголя благотворно скажется на всех сферах жизни и на здоровье. Также необходимо нормализовать сон и полноценный отдых. Это снижает неврозы, чувства тревоги и раздражение, свойственные предменструальному синдрому.
Патология шейки матки — список заболеваний
Заболевания шейки матки занимают третье место в статистике по недугам органов репродуктивного отдела.
Когда я впервые столкнулась с диагнозом «эрозия» передо мной встал вопрос, насколько болезнь опасна и чем грозит в будущем. Длительный поиск по специализированным сайтам помог получить представление о патологиях шейки и тела матки.

Заключение
Появление одного из заболеваний шейки матки не должно приводить к панике. Решение проблемы заключается в следующем:
- проведение независимого диагностического обследования – платные клиники оснащены лучшим оборудованием, чем государственные;
- подбор хорошего специалиста – от его профессионализма зависит дальнейшее здоровье репродуктивной системы;
- выполнение назначений, прохождение периодических проверок.
Всем женщинам гинекологи советуют не избегать ежегодных контрольных визитов к врачу. Своевременно обнаруженная болезнь излечивается, в отличие от запущенных стадий, часто переходящих в хронические или раковые формы.

Причины и механизмы
Патологии шейки и тела матки провоцируются следующими факторами:
- бактериальным, грибковым, вирусным, протозойным агентом;
- абортами, климаксом, приёмом гормональных контрацептивов;
- диагностическими выскабливаниями, наследственной предрасположенностью;
- дисфункцией щитовидки, яичников, иммунной системы;
- химической, радиационной, биологической интоксикацией.
Большое влияние оказывает образ жизни пациентки: увлечение алкогольной и табачной продукцией, излишки массы тела и гиподинамия – прямой путь к формированию отклонений.
Разновидности заболеваний
Аномалии шейки и самой матки подразделяются на несколько подгрупп:
- воспалительно-инфекционного происхождения;
- предрасполагающего – основное поражение возникает как осложнение начального;
- опухолевидного с делением на доброкачественные, злокачественные и предраковые формы.
В список включены аномалии развития органа, а также состояния после механических повреждений.
Патология шейки матки
Поражения репродуктивного отдела относятся к распространённым, образуются у женского пола любого возраста. У каждой имеется характерная симптоматика, собственные требования по диагностике и лечению.
Эрозия
Подразделяется на истинную и ложную, первая встречается достаточно редко. Эрозивное поражение шейки матки возникает:
- после родов, абортов;
- при беспорядочной половой жизни;
- инфекционно-воспалительных процессах, нарушении работы иммунитета.
Эрозия не имеет характерной симптоматики, выявляется при гинекологическом осмотре.
Лейкоплакия
Определяется врачом, проявляется полупрозрачной или молочной плёнкой на шейке, может встречаться в форме уплотнённых беловатых бляшек.
Истинные причины развития лейкоплакии неизвестны, к предположительным факторам причисляют инфекции, механические повреждения, дисфункция эндокринного отдела. Из 2-х её форм опасной считается профилирующая, относящаяся к предраковым состояниям.
Эритроплакия
Вызывает поражение слизистой со значительным истощением эпителия. Атрофические изменения приводят к гиперплазии глубоких слоёв, появлению атипичных клеток. При осмотре определяется по красным участкам с неровными, но чёткими краями.
Папилломы
Провоцируются ВПЧ, встречаются у 80% населения. Проявляется кондиломами, бородавками и папилломами, передаётся половым путём. Отдельные разновидности вируса провоцируют перерождение изменённых тканей в раковые.
Цервицит
Представлен воспалением шейки матки с наружной стороны. Патология проявляется:
- выделением гноя или слизи;
- дискомфортом в нижней части живота;
- болезненностью при мочеиспускании и половых контактах.
Хроническая форма болезни определяется по развитию эрозий, уплотнению стенок матки, инфекционному процессу в верхнем участке влагалища.
Дисплазия
Изменения затрагивают слизистую шейки матки и вагины, представлены патологическим перерождением тканей. Формируются после:
- эрозии или эктопии;
- лейкоплакии и ВПЧ;
- инфекционных и венерических болезней.
Дисплазия может возникать при вагинитах, вагинозах или кольпитах.
Злокачественное поражение шейки органа относится к распространённым онкологиям, занимает следующее место после рака груди. К предрасполагающим факторам развития относят:
- раннюю половую жизнь и частую смену партнёров;
- вирусные болезни, травмы после абортов и родов;
- вирусные поражения.
Рак на ранних стадиях не имеет характерных симптомов.
Патология тела матки
Заболевания часто встречаются, могут провоцировать проблемы с зачатием и вынашиванием плода. У каждой болезни собственная симптоматика и подходы к лечению.
Гиперплазия эндометрия
Характеризуется разрастанием внутренних слоёв, выстилающих матку, напоминает естественное увеличение тканей при менструальном цикле.
Формируется под влиянием нарушения процессов цикличности, приводит к серьёзному разрастанию эндометрия. Проявляется задержкой месячных, обильными выделениями, болями в районе матки.
Полипы
Представлены наростами, имеющими доброкачественную этиологию. Отсутствие лечение приводит к перерождению в раковое поражение у 5% женщин. Образования возникают на шейке или в полости матки в любом возрасте, чаще встречаются у пациенток от 40 до 50 лет.
Фибромиома
Доброкачественный процесс образуется в мышечном слое матки. Патология развивается длительно, на протяжении нескольких лет или десятилетий не имеет выраженной симптоматики. Разрастание новообразования происходит весь детородный период, останавливается при климаксе.
Эндометрит
Воспалительная реакция во внутреннем слое эндометрия матки проходит в острой, подострой и хронической фазе. Патология проявляется:
- дискомфортом, выделениями с неприятным запахом;
- повышением температуры тела, ознобом;
- болезненным мочеиспусканием.
Хроническая и подострая формы имеют менее выраженные проявления.
Рак эндометрия
Чаще возникает у женщин от 55 до 60 лет. Клинические признаки на начальных этапах развития появляются белями, кровотечениями, болью внизу живота. Летальный исход рак эндометрия матки вызывает в редких случаях – 70% заболеваний определяется на первой стадии.
Обследование
При подозрении на патологии шейки, тела матки пациентке показан ряд диагностических исследований:
- биохимическое исследование крови;
- диагностическое выскабливание с гистологическим изучением образцов;
- клинический анализ крови и мочи;
- кольпоскопию, гистероскопию;
- лапароскопию;
- ПЦР, микроскопическое исследование посевов;
- соскоб или мазок с шейки матки;
- УЗИ, МРТ, биопсию.
Назначением терапии после выставления диагноза занимается врач исходя из результатов гинекологического и клинического обследования.
Заболевания шейки матки

Заболевания шейки матки делятся на фоновые, предраковые (дисплазии) и рак. Часть из них, в том числе дисплазии и ранняя стадия рака, протекают бессимптомно. При этом онкологический процесс развивается медленно, и полностью излечим на ранних стадиях.
Чтобы вовремя обнаружить патологию и начать лечение необходимо проходить регулярные профилактические осмотры у гинеколога.
Строение органа
Шейка матки – это орган, который соединяет матку с влагалищем. Имеет цилиндрическую форму: во внутренней части проходит канал, один конец которого располагается во влагалище, а второй выходит полость тела матки.
Слизистая оболочка канала представляет собой слой цилиндрического эпителия. А его влагалищный отдел выстлан многослойным плоским эпителием – такой же тип ткани покрывает само влагалище.
Переходная зона (зона трансформации) – это место, где область цилиндрических клеток цервикального канала переходит в зону многослойного плоского эпителия. Именно в зоне трансформации, чаще всего, развивается рак.
Заболевания шейки матки – классификация
Фоновые заболевания (не склонные к озлокачествлению):
- эктопия;
- лейкоплакия без атипии;
- новообразования – полипы, кондиломы.
- три стадии дисплазий;
- лейкоплакия с атипией;
- эритроплакия с атипией.
Рак. Имеет IV стадии.
Эктопия шейки матки
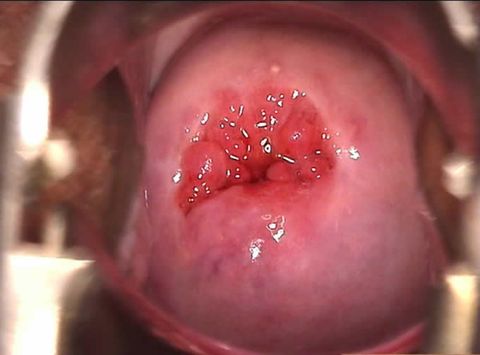
Это состояние также называют псевдоэрозией, эндоцервикозом. Возникает в случае разрастания цилиндрического эпителия в область влагалищной части канала, многослойный плоский эпителий которой имеет бледно розовый цвет. Цилиндрический эпителий красного цвета, поэтому на влагалищной поверхности его участок выглядит как ярко-красное пятно вокруг наружного отверстия цервикального канала.
Протекает эктопия, как правило, бессимптомно. В этом случае она не требует лечения. Чаще происходит естественная замена эктопированных цилиндрических клеток на плоские. Современная медицина все более склонна считать эктопию вариантом нормы.
Однако в ряде случаев требуется лечение. Например, при сопутствующем воспалительном процессе отмечаются кровянистые выделения из влагалища. Также возможны кровянистые выделения и боль при половом контакте.
Диагностируется болезнь при помощи кольпоскопии.
Справка! Кольпоскопия – визуальное исследование канала шейки матки при помощи оптического прибора кольпоскопа.
Лечение – удаление эктопированного участка. различными методами. Прижигание электротоком, криодеструкция, лазерная хирургия, радиохирургия, фармакологическая коагуляция.
Эктропион
Это заболевание относится к осложненной форме эктопии шейки матки. В этом случае происходит выворот ее слизистой оболочки наружу. Эктропион шейки матки может быть, как врожденным, так и приобретенным.
Часто патология никак себя не проявляет. Но иногда возникают такие симптомы:
- сбой месячного цикла;
- боли в поясничной области и внизу живота;
- молочные выделения;
- кровянистые выделения после полового акта.
Возможно сопутствующее развитие других патологий: лейкоплакии, эритроплакии цервикального канала, в тяжелый случаях – рака. Это значит, что при выявлении эктропиона, лечение должно быть проведено в обязательном порядке.
- кольпоскопия;
- цитологические и гистологические исследования;
- анализ крови на половые гормоны;
- гистероскопия (осмотр полости матки).
При эктропионе используются такие методы лечения:
- медикаментозная терапия;
- деструкция патологической зоны различными методами;
- конизация.
Способы терапии подбирают исходя из тяжести патологии.
Справка! Конизация шейки матки — малоинвазивная хирургическая операция, при которой удаляют конусовидный участок пораженных заболеванием тканей органа.
Лейкоплакия шейки матки
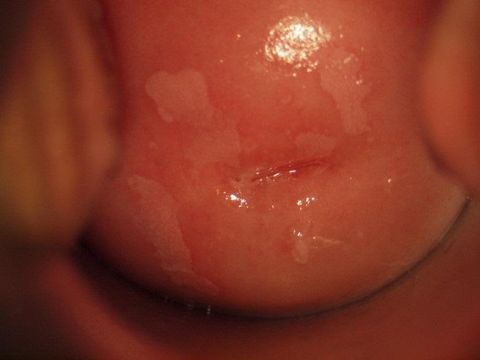
Это заболевание, для которого характерно патологическое уплотнение клеток многослойного эпителия. На стенках слизистой оболочки появляются плотные ороговевшие участки, которые визуально выглядят как сероватые или белые бляшки.
Причины болезни:
- сбои гормональной системы
- травматические поражения шейки матки;
- заболевания, передающиеся половым путем;
- вирус папилломы человека;
- нарушения функции яичников;
- эрозия;
- воспалительные процессы женской половой сферы;
- ранняя половая жизнь.
Причины, симптомы и форма заболевания связаны.
Лейкоплакия шейки матки может проявляться в 3-х формах:
- Простая – находится в одной плоскости со стенками слизистой оболочки. Часто протекает бессимптомно. При прогрессировании болезни возникает зуд в зоне промежности, сухость влагалища, неприятные ощущения во время секса.
- Пролиферативная или бородавчатая – возвышается над стенками органа. Неприятные ощущения и жжение в промежности. Бородавчатые образования могут распространяться на внешние половые органы.
- Эрозивная – проявляется в виде углублений в верхнем слое эпителия. После сексуального контакта у женщины наблюдаются кровянистые выделения.
При лейкоплакии возможно озлокачествление, поэтому она требует обязательного лечения.
Диагностика включает в себя такие методы:
- кольпоскопия;
- цитологические и гистологические исследования;
- мазок на флору;
- анализы крови на ЗППП, ВПЧ;
- иммунограмма;
- анализ крови на половые гормоны.
Лечение направлено на удаление пораженных участков. И, в зависимости от причины болезни – на уничтожение инфекции, коррекцию иммунного и гормонального статуса пациентки.
Эритроплакия шейки матки
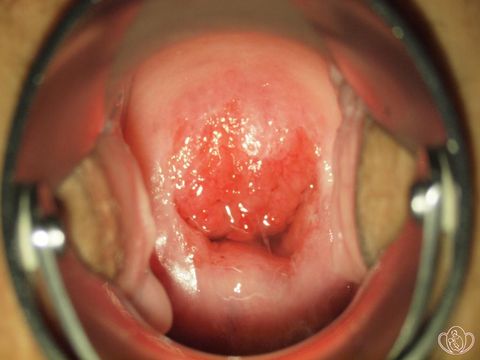
Это атрофические изменения слизистой ткани, которые возникают благодаря истончению многослойного плоского эпителия.
Причина патологии достоверно неизвестна.
Зачастую болезнь протекает бессимптомно. К эритроплакии шейки матки часто присоединяются воспалительные заболевания – кольпит и цервицит. В этом случае возможны молочные выделение и сукровичные выделения после полового контакта.
Если эритроплакии сопутствует атипическая гиперплазия — это относится к предраковым состояниям.
- кольпоскопия;
- мазок на флору;
- цитологические и гистологические анализы материала.
Лечение направлено на устранение воспалительных процессов. При обнаружении атипичных клеток, пораженный участок подлежит деструкции.
Полипы шейки матки
Это доброкачественные новообразования на поверхности слизистой оболочки органа. При гинекологическом осмотре полипы выглядят как наросты красного или фиолетового цвета.
Обычно полипоз протекает без выраженных симптомов. Однако он может стать причиной белей, слишком обильных месячных, вагинальных кровотечений в постклимактерический период, контактных кровотечений.
Этиология болезни достоверно не выяснена.
Диагноз полип шейки матки подтверждается гистологическим анализом биоматериала, который берется во время осмотра.
Полипы редко перерождаются в злокачественную опухоль – не более, чем в 1% случаев.
Лечение заболевания состоит из двух этапов – хирургическое удаление полипа и реабилитационный период.
Дисплазии
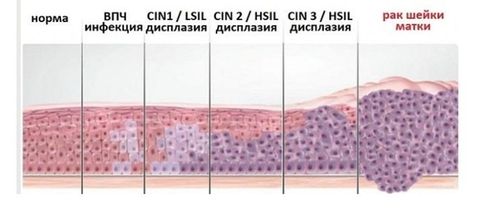
Атипичные изменения в структуре плоскоклеточного эпителия называют дисплазией шейки матки. Это состояние относится к предраковым.
Дисплазия имеет 3 степени тяжести:
I степень – обнаруживается незначительная атипия клеток эпителия. Патологизированный слой распространен менее, чем на 1/3 толщины стенок шейки матки.
I степень – средняя степень изменения клетки. Атипичный слой занимает половину и более толщины стенок органа.
III степень – значительная клеточная патология, которая распространена на ⅔ толщины канала.
Дисплазии прогрессируют относительно медленно и способны к полному излечению при своевременной диагностике.
На первой стадии гинеколог может занять выжидательную позицию с периодическим контролем заболевания – зачастую организм женщины справляется с легкой атипией сам.
На второй стадии назначают деструкцию пораженного участка различными методиками.
На третьей обычно выполняется конизация шейки матки.
Протекают дисплазии обычно бессимптомно, и могут быть обнаружены лишь благодаря специфическому анализу – цитологическому мазку (ПАП-мазок). Затем проводится кольпоскопия и обязательное гистологическое исследование образца пораженной ткани.
Рак шейки матки
Это распространенный вид рака с благоприятным прогнозом при ранней его диагностике. Однако на ранних стадиях болезнь никак себя не проявляет, и может быть обнаружена только при медицинском обследовании.
Первые признаки перехода онкологического процесса в инвазивную фазу – патологически обильные водянистые выделения. Затем появляются кровянистые выделения после полового акта или проведения пальпации.
На поздних стадиях возникают сильные боли в тазовой области, болезненное мочеиспускание и затруднения при дефекации. Влагалищные выделения приобретают неприятный запах.
Причины рака шейки матки – инфицирование вирусом папилломы человека (ВПЧ) типов: 16, 18, 31, 33, 35, 39.
Диагностика включает такие исследования:
- ПАП-тест;
- гистологическое исследование образца опухоли;
- анализ крови на ВПЧ;
- УЗИ, КТ или МРТ органов малого таза и других внутренних органов.
При необходимости могут быть назначены и другие виды обследования.
Злокачественная опухоль и ее стадия может быть диагностирована только по результатам гистологического анализа.
На ранней стадии болезни возможно проведение лечения с сохранением репродуктивной функции. В этом случае иссекают лишь пораженную область органа, сохраняя его в целом. Но при этом велика вероятность рецидива. Чаще практикуется полное удаление матки с придатками, тазовых лимфоузлов и верхней части влагалища. Также проводится химио- и радиотерапия.
Так как данный вид рака прогрессирует медленно, проходя три стадии дисплазий, задача женщины – не допустить этой болезни. Для этого достаточно лишь раз в году посещать гинеколога и сдавать ПАП-тест.


