Кишечная инфекция у детей: симптомы и лечение

Кишечная инфекция у детей – заболевание, вызывающее воспаление слизистых ЖКТ с расстройством пищеварения и стула. Дети страдают от подобных инфекций чаще взрослых. Это связано с тем, что в юном возрасте гигиенические навыки еще не закреплены, и дети не всегда соблюдают элементарные санитарные правила.

С момента заражения до появления первых симптомов может пройти неколько часов или дней
Как заражаются
Переносчиком инфекции может быть заболевший человек или латентный носитель, выделяющий бактерии и вирусы во внешнюю среду вместе с отправлениями организма, а также с мочой и слюной. Выделение микробов происходит с самого начала заболевания и продолжается до исчезновения всех симптомов.
Кишечной инфекцией можно заразиться только через рот, съев зараженный продукт или выпив грязной воды. Нередко возбудитель болезни попадает в организм через грязные руки или предметы. Наиболее часто случаи кишечной инфекции у детей регистрируются там, где пищу неправильно хранят, обрабатывают или готовят в плохих санитарных условиях. Следует также отметить, что подавляющее большинство инфекционных агентов не погибает на холоде.
Даже если продукт, обсемененный вредными бактериями, долго хранился в морозилке, это не гарантирует его безопасность. Более того, чем дольше пища находится в холодильнике, тем выше вероятность инфицирования вне зависимости от дальнейшей термической обработки.
Чаще всего отравление вызывают скоропортящиеся продукты – мясо, молоко, майонез, яйца и блюда из них. Именно в результате употребления мясо-молочной пищи в организм попадает золотистый стафилококк, сальмонелла, цереус (bacillus cereus), иерсиния, кишечная палочка, шигелла, кампилобактер.
В сырой и вареной рыбе и моллюсках может находиться парагемолитический вибрион, повсеместно распространенный как в морской, так и в пресной воде.
Острая вирусная инфекция «подхватывается» преимущественно бытовым и воздушно-капельным путем. Например, взрослый человек целует ребенка в щеку, оставляя на коже вредоносные микробы. Позже малыш прикасается рукой к месту поцелуя, а затем тянет эту руку в рот: так происходит заражение, в частности, ротавирусной инфекцией.
Так же заражаются дети, которые ходят в детский сад или играют с друзьями: слюна зараженного ребенка попадает на кожу здорового, затем микробы переносятся через руки в ротовую полость и проникают в желудок и кишечник. Собственно заражение может переходить от ребенка к ребенку через поцелуи, плевки и укусы.
Виды и классификация
Кишечная инфекция у детей встречается очень часто и занимает второе место по распространенности после ОРВИ. Кроме того, малыши более уязвимы для вирусов и бактерий, чем взрослые.
Самыми восприимчивыми к острым токсикоинфекциям являются дети до года. Почти половина случаев «кишечного гриппа» приходится на ранний возраст до трех лет. В педиатрической практике наиболее часто встречаются:
- дизентерия (шигеллез);
- сальмонеллез;
- эшерихиоз;
- иерсиниоз;
- кампилобактериоз;
- клостридиоз;
- криптоспоридиоз;
- ротавирусная, плезио-, аэромонадная и стафилококковая инфекция.

Летом кишечная инфекция у детей диагностируется в разы чаще, поскольку в жаркую погоду бактерии быстрее размножаются и вызывают порчу продуктов
По характеру течения заболевание бывает типичным и нетипичным. Типичная кишечная инфекция может протекать в легкой, среднетяжелой и тяжелой форме. Нетипичное протекание означает наличие стертой и расплывчатой либо, напротив, ярко выраженной клинической картины. Выраженность симптомов оценивается по степени поражения органов ЖКТ, дегидратации и отравления.
Кишечная инфекция способна поражать разные отделы ЖКТ и провоцировать воспаление желудка, тонкого и толстого кишечника. Инфекционно-токсический синдром, при котором возникают общие симптомы, обусловленные распространением возбудителя за пределы пищеварительного тракта, чаще развивается у грудных и ослабленных детей.
Сколько длится
Хроническая инфекция может беспокоить ребенка полгода и больше. Затяжным заболевание считается, если его продолжительность более полутора месяцев. При остром кишечном поражении дети выздоравливают не позднее чем через 1.5 месяца.
Характерные признаки
После попадания в пищеварительный тракт вирусы и патогенные микроорганизмы подвергаются воздействию слюны, соляной кислоты и «полезных» бактерий кишечника. Однако даже такая мощная защита иногда не срабатывает при сниженном иммунитете, несбалансированной диете, высокой активности или сверхконцентрации возбудителя.
Определить, что ребенок заразился, можно по ряду характерных признаков, к которым относятся:
- слабость, вялость;
- снижение или абсолютная потеря аппетита;
- повышение температуры;
- тошнота, переходящая в рвоту (нечасто);
- дискомфорт и боли в животе;
- метеоризм;
- кожные высыпания;
- частый и упорный понос.
Большинство описанных симптомов появляются в 100% случаев. Примерно у 1 ребенка из 10 наблюдается задержка мочеиспускания. Почти всегда в каловых массах обнаруживаются следы крови, а сами фекалии жидкие или напоминают рисовый отвар.
Согласно статистике, которую ведет Всемирная Организация Здравоохранения (ВОЗ), каждый год от кишечных инфекций погибает почти два миллиона детей в возрасте до пяти лет.
Основные проявления кишечной токсикоинфекции у взрослых и детей практически идентичны. Однако дети переносят отравление гораздо хуже и чаще сталкиваются с осложнениями. Кроме того у них быстрее развивается обезвоживание. Такую особенность следует обязательно учитывать, и с первых часов болезни давать ребенку пить солевые растворы.

Лечение ребенка, которому не исполнился год, проводится строго в стационаре
Важно знать, что при наличии признаков интоксикации дети до года обязательно госпитализируются и проходят лечение в условиях стационара. В возрасте до 12 месяцев организм стремительно теряет влагу, что может приводить к критическим последствиям вплоть до летального исхода.
Дети, которым исполнился год, обычно лечатся дома при условии отсутствия обезвоживания. Вызвать скорую помощь необходимо, если есть один или несколько из следующих признаков:
- быстро повышается температура тела, болит живот, или усиливается рвота на фоне прекратившейся диареи;
- наблюдается задержка мочеотделения в течение 6 часов и больше;
- потемнение мочи;
- сильная сухость во рту;
- западение глаз;
- изматывающая рвота, когда ребенок не может даже пить;
- сероватый тон кожи.
Принципы лечения
Терапия любой кишечной инфекции включает лечебное питание и соблюдение питьевого режима. Принимать лекарственные препараты необязательно, а зачастую и нежелательно, поскольку организм способен справиться с инфекцией сам. Для этого потребуется некоторое время, за которое появится достаточное количество антител к возбудителю болезни, и состояние начнет улучшаться.
Крайне важна профилактика обезвоживания. Для восполнения потери жидкости и солей назначают регидратационные растворы:
- Регидрон;
- Цитраглюкосолан;
- Гастролит, Гидровит;
- Глюкосолан;
- Хумана Электролит;
- Маратоник;
- Реосолан, Регидрарь, Ре-соль;
- Оралит, Орасан.
Регидратирующие средства для лечения кишечных расстройств продаются в форме порошков, которые перед употреблением разводят с водой и пьют мелкими глотками примерно по полстакана каждые 10 – 15 минут. Лучше всего разводить раствор в теплой воде, чтобы жидкость и соли быстрее усваивались организмом.
Для профилактики обезвоживания можно приготовить солевой раствор самим и растворить сахар, соль и соду в литре воды. Соды и соли нужно взять по одной чайной ложке, а сахара – столовую ложку.
После каждого эпизода жидкого стула или рвоты следует выпивать 1 – 2 стакана воды (чая, солевого раствора, компота).
Если под рукой не оказалось соли, соды, сахара, и невозможно купить регидратационный раствор в аптеке, то нужно давать ребенку пить любые жидкости. Подойдет минералка без газа, соки, морсы, компоты, чай с сахаром и пр.
Диета
При болезнях кишечника, сопровождающихся расстройством стула, назначается диетический стол №4 по Певзнеру. До прекращения диареи и рвоты разрешается есть только слизистые супы с крупами, слабые бульоны, вареное перекрученное нежирное мясо и рыбу, паровой омлет, кашу-размазню, подсушенный белый хлеб и сухарики, галетное печенье, печеные яблоки без кожуры.

Пока держится температура, можно кормить ребенка некрепким бульоном или жидкой кашей
Маленьким детям объем питания снижают, увеличивая при этом кратность кормлений. Рекомендуется применять смеси, в которых содержатся защитные факторы, и вводить в рацион протертую легкоусвояемую пищу.
Под временный запрет попадают все молочные продукты, копчености, консервы, а также острые, жирные и жареные блюда, лук, чеснок, редиска и газировка. Воздержаться от употребления этих продуктов необходимо минимум на 3 недели.
Переваривающая функция кишечника полностью восстанавливается через 3 месяца после перенесенной инфекции.
Жаропонижающие, пробиотики и антибиотики
Жаропонижающие средства – это единственная группа препаратов, рекомендованная к приему при кишечной инфекции. Их можно и нужно принимать, если температура тела поднялась выше отметки 37.5°. При повышенной температуре ускоряется потеря жидкости, так как кожа охлаждается за счет испарения влаги с поверхности. Чтобы остановить этот процесс, следует пить лекарства на основе Парацетамола или Ибупрофена.
Назначение антибиотиков требуется в крайне редких случаях. Они применяются при тяжелом протекании холеры, упорном поносе, вызванном лямблиозом.
При необходимости врач может назначить:
- сорбенты – Полисорб, Полифепан, Смекту;
- ферменты – Мезим Форте, Панкреатин, Панзинорм, Креон;
- кишечные антисептики – Энтерофурил, Фуразолидон, Гентамицмн, Налидиксовую кислоту, Канамицин, Полимиксин, Интетрикс.
Самое важное
Все родители должны знать, что при подозрении на кишечную инфекцию нельзя давать ребенку обезболивающие, противорвотные (Церукал) и закрепляющие средства (Лоперамид). Запрещается делать клизму, в особенности с теплой и горячей водой, и прогревать живот, используя грелку и другие приспособления.
Кишечная инфекция у детей
Кишечная инфекция у детей – группа инфекционных заболеваний различной этиологии, протекающих с преимущественным поражением пищеварительного тракта, токсической реакцией и обезвоживанием организма. У детей кишечная инфекция проявляется повышением температуры тела, вялостью, отсутствием аппетита, болями в животе, рвотой, диареей. Диагностика кишечной инфекции у детей основана на клинико-лабораторных данных (анамнезе, симптоматике, выделении возбудителя в испражнениях, обнаружении специфических антител в крови). При кишечной инфекции у детей назначаются антимикробные препараты, бактериофаги, энтеросорбенты; в период лечения важно соблюдение диеты и проведение регидратации.
Общие сведения
Кишечная инфекция у детей – острые бактериальные и вирусные инфекционные заболевания, сопровождающиеся кишечным синдромом, интоксикацией и дегидратацией. В структуре инфекционной заболеваемости в педиатрии кишечные инфекции у детей занимают второе место после ОРВИ. Восприимчивость к кишечной инфекции у детей в 2,5-3 раза выше, чем у взрослых. Около половины случаев кишечной инфекции у детей приходится на ранний возраст (до 3 лет). Кишечная инфекция у ребенка раннего возраста протекает тяжелее, может сопровождаться гипотрофией, развитием дисбактериоза и ферментативной недостаточности, снижением иммунитета. Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.

Причины кишечной инфекции у детей
Спектр возбудителей кишечных инфекций у детей крайне широк. Наиболее часто патогенами выступают грамотрицательные энтеробактерии (шигеллы, сальмонеллы, кампилобактеры, эшерихии, иерсинии) и условно-патогенная флора (клебсиеллы, клостридии, протей, стафилококки и др.). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Заражение детей кишечными инфекциями происходит посредством фекально-орального механизма алиментарным (через пищу), водным, контактно-бытовым путями (через посуду, грязные руки, игрушки, предметы обихода и т. д.). У ослабленных детей с низкой иммунологической реактивностью возможно эндогенное инфицирование условно-патогенными бактериями. Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.
Наиболее часто регистрируются спорадические случаи кишечной инфекции у детей, хотя при пищевом или водном пути инфицирования возможны групповые и даже эпидемические вспышки. Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция – зимой.
Распространенность кишечных инфекций среди детей обусловлена эпидемиологическими особенностями (высокой распространенностью и контагиозностью возбудителей, их высокой устойчивостью к факторам внешней среды), анатомо-физиологическими особенностями пищеварительной системы ребенка (низкой кислотностью желудочного сока), несовершенством защитных механизмов (низкой концентрацией IgA). Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
Классификация
По клинико-этиологическому принципу среди кишечных инфекций, наиболее часто регистрируемых в детской популяции, выделяют шигеллез (дизентерию), сальмонеллез, коли-инфекцию (эшерихиозы), иерсиниоз, кампилобактериоз, криптоспоридиоз, ротавирусную инфекцию, стафилококковую кишечную инфекцию и др.
По тяжести и особенностям симптоматики течение кишечной инфекции у детей может быть типичным (легким, средней тяжести, тяжелым) и атипичным (стертым, гипертоксическим). Выраженность клиники оценивается по степени поражения ЖКТ, обезвоживания и интоксикации.
Характер местных проявлений при кишечной инфекции у детей зависит от поражения того или иного отдела ЖКТ, в связи с чем выделяют гастриты, энтериты, колиты, гастроэнтериты, гастроэнтероколиты, энтероколиты. Кроме локализованных форм, у грудных и ослабленных детей могут развиваться генерализованные формы инфекции с распространением возбудителя за пределы пищеварительного тракта.
В течении кишечной инфекции у детей выделяют острую (до 1,5 месяцев), затяжную (свыше 1,5 месяцев) и хроническую (свыше 5-6 месяцев) фазы.
Симптомы у детей
Дизентерия у детей
После непродолжительного инкубационного периода (1-7 суток) остро повышается температура (до 39-40° C), нарастает слабость и разбитость, снижается аппетит, возможна рвота. На фоне лихорадки отмечается головная боль, ознобы, иногда – бред, судороги, потеря сознания. Кишечная инфекция у детей сопровождается схваткообразными болями в животе с локализацией в левой подвздошной области, явлениями дистального колита (болезненностью и спазмом сигмовидной кишки, тенезмами с выпадением прямой кишки), симптомами сфинктерита. Частота дефекации может варьировать от 4-6 до 15-20 раз за сутки. При дизентерии стул жидкий, содержащий примеси мутной слизи и крови. При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
У детей раннего возраста при кишечной инфекции общая интоксикация преобладает над колитическим синдромом, чаще возникают нарушения гемодинамики, электролитного и белкового обмена. Наиболее легко у детей протекает кишечная инфекция, вызванная шигеллами Зоне; тяжелее – шигеллами Флекснера и Григорьеза-Шига.
Сальмонеллез у детей
Наиболее часто (в 90% случаев) развивается желудочно-кишечная форма сальмонеллеза, протекающая по типу гастрита, гастроэнтерита, гастроэнтероколита. Характерно подострое начало, фебрильный подъем температуры, адинамия, рвота, гепатоспленомегалия. Стул при сальмонеллезе жидкий, обильный, каловый, цвета «болотной тины», с примесями слизи и крови. Обычно данная форма кишечной инфекции заканчивается выздоровлением, однако у грудных детей возможен летальный исход вследствие тяжелого кишечного токсикоза.
Гриппоподобная (респираторная) форма кишечной инфекции встречается у 4-5% детей. При данной форме сальмонеллы обнаруживаются в посеве материала из зева. Ее течение характеризуется фебрильной температурой, головной болью, артралгией и миалгией, явлениями ринита, фарингита, конъюнктивита. Со стороны сердечно-сосудистой системы отмечаются тахикардия и артериальная гипотония.
На тифоподобную форму сальмонеллеза у детей приходится 2% клинических случаев. Она протекает с длительным периодом лихорадки (до 3-4-х недель), выраженной интоксикацией, нарушением функции сердечно-сосудистой системы (тахикардией, брадикардией).
Септическая форма кишечной инфекции обычно развивается у детей первых месяцев жизни, имеющих неблагоприятный преморбидный фон. На ее долю приходится около 2-3% случаев сальмонеллеза у детей. Заболевание протекает крайне тяжело, сопровождается септицемией или септикопиемией, нарушением всех видов обмена, развитием тяжелых осложнений (пневмонии, паренхиматозного гепатита, отоантрита, менингита, остеомиелита).
Эшерихиозы у детей
Данная группа кишечных инфекций у детей крайне обширна и включает коли-инфекци, вызываемые энтеропатогенными, энтеротоксигенными, энтероинвазивными, энтерогеморрагическими эшерихиями.
Кишечная инфекция у детей, вызванная эшерихиями, протекает с субфебрильной или фебрильной температурой, слабостью, вялостью, снижением аппетита, упорной рвотой или срыгиваниями, метеоризмом. Характерна водянистая диарея (обильный, брызжущий стул желтого цвета с примесью слизи), быстро приводящая к дегидратации и развитию эксикоза. При эшерихиозе, вызываемом энтерогеморрагическими эшерихиями, диарея носит кровавый характер.
Вследствие обезвоживания у ребенка возникает сухость кожи и слизистых оболочек, снижается тургор и эластичность тканей, западает большой родничок и глазные яблоки, снижается диурез по типу олигурии или анурии.
Ротавирусная инфекция у детей
Обычно протекает по типу острого гастроэнтерита или энтерита. Инкубационный период в среднем длится 1-3 дня. Все симптомы кишечной инфекции у детей разворачиваются в течение одних суток, при этом поражение ЖКТ сочетается с катаральными явлениями.
Респираторный синдром характеризуется гиперемией зева, ринитом, першением в горле, покашливанием. Одновременно с поражением носоглотки развиваются признаки гастроэнтерита: жидкий (водянистый, пенистый) стул с частотой дефекаций от 4-5 до 15 раз в сутки, рвотой, температурной реакцией, общей интоксикацией. Длительность течения кишечной инфекции у детей – 4-7 дней.
Стафилококковая кишечная инфекция у детей
Различают первичную стафилококковую кишечную инфекцию у детей, связанную с употреблением пищи, обсемененной стафилококком, и вторичную, обусловленную распространением возбудителя из других очагов.
Течение кишечной инфекции у детей характеризуется тяжелым эксикозом и токсикозом, рвотой, учащением стула до 10-15 раз в день. Стул жидкий, водянистый, зеленоватого цвета, с небольшой примесью слизи. При вторичной стафилококковой инфекции у детей кишечные симптомы развиваются на фоне ведущего заболевания: гнойного отита, пневмонии, стафилодермии, ангины и пр. В этом случае заболевание может принимать длительное волнообразное течение.
Диагностика
На основании осмотра, эпидемиологических и клинических данных педиатр (детский инфекционист) может лишь предположить вероятность кишечной инфекции у детей, однако этиологическая расшифровка возможна только на основании лабораторных данных.
Главную роль в подтверждении диагноза кишечной инфекции у детей играет бактериологическое исследование испражнений, которое следует проводить как можно ранее, до начала этиотропной терапии. При генерализованной форме кишечной инфекции у детей проводится посев крови на стерильность, бактериологическое исследование мочи, ликвора.
Определенную диагностическую ценность представляют серологические методы (РПГА, ИФА, РСК), позволяющие выявлять наличие Ат к возбудителю в крови больного с 5-х суток от начала болезни. Исследование копрограммы позволяет уточнить локализацию процесса в ЖКТ.
При кишечной инфекции у детей требуется исключить острый аппендицит, панкреатит, лактазную недостаточность, дискинезию желчевыводящих путей и др. патологию. С этой целью проводятся консультации детского хирурга и детского гастроэнтеролога.
Лечение кишечной инфекции у детей
Комплексное лечение кишечных инфекций у детей предполагает организацию лечебного питания; проведение оральной регидратации, этиотропной, патогенетической и симптоматической терапии.
Диета детей с кишечной инфекцией требует уменьшения объема питания, увеличения кратности кормлений, использования смесей, обогащенных защитными факторами, употребление протертой легкоусвояемой пищи. Важной составляющей терапии кишечных инфекций у детей является оральная регидратация глюкозо-солевыми растворами, обильное питье. Она проводится до прекращения потерь жидкости. При невозможности перорального питания и употребления жидкости назначается инфузионая терапия: внутривенно вводятся растворы глюкозы, Рингера, альбумина и др.
Этиотропная терапия кишечных инфекций у детей проводится антибиотиками и кишечными антисептиками (канамицин, гентамицин, полимиксин, фуразолидон, налидиксовая кислота), энтеросорбентами. Показан прием специфических бактериофагов и лактоглобулинов (сальмонеллезного, дизентерийного, колипротейного, клебсиеллезного и др.), а также иммуноглобулинов (антиротавирусного и др.). Патогенетическая терапия предполагает назначение ферментов, антигистаминных препаратов; симптоматическое лечение включает прием жаропонижающих, спазмолитиков. В период реконвалесценции необходима коррекция дисбактериоза, прием витаминов и адаптогенов.
Прогноз и профилактика
Раннее выявление и адекватная терапия обеспечивают полное выздоровление детей после кишечной инфекции. Иммунитет после ОКИ нестойкий. При тяжелых формах кишечной инфекции у детей возможно развитие гиповолемического шока, ДВС-синдрома, отека легких, острой почечной недостаточности, острой сердечной недостаточности, инфекционно-токсического шока.
В основе профилактики кишечных инфекций у детей – соблюдение санитарно-гигиенических норм: правильное хранение и термическая обработка продуктов, защита воды от загрязнения, изоляция больных, проведение дезинфекции игрушек и посуды в детских учреждениях, привитие детям навыков личной гигиены. При уходе за грудным ребенком мама не должна пренебрегать обработкой молочных желез перед кормлением, обработкой сосок и бутылочек, мытьем рук после пеленания и подмывания ребенка.
Дети, контактировавшие с больным кишечной инфекцией, подлежат бактериологическому обследованию и наблюдению в течение 7 дней.
Кишечная инфекция: симптомы и лечение у детей

Медико-статистические показатели ежегодной смертности от инфекций, сопровождающихся диареей, свидетельствуют о летальном исходе 2 миллионов граждан от общей численности населения. Статистика показывает, что наиболее восприимчивым к инфекционным заболеваниям является растущий детский организм. В повседневной жизни мы довольно часто сталкиваемся с кишечной инфекцией, поэтому нужно уметь распознавать «врага» и знать, как с ним бороться.
Что такое кишечная инфекция
Ряд острых заболеваний, сопровождающихся дисфункцией пищеварительного тракта, носит название кишечных инфекций и имеет разную клиническую картину. Кишечные инфекции очень опасны для организма. Патологический процесс, вызванный кишечной палочкой, негативно сказывается на работе пищеварительной системы человека и особенно ребенка.
Кишечные инфекции, согласно существующей статистической основе в здравоохранении, Международной классификации болезней, числятся под номерами А00-А09. Согласно лечебному принципу этиологии природа кишечных инфекций детской возрастной группы различна. Так, выделяют инфекции бактериальной природы, вирусной и протозойной этиологии, вызываемой простейшими паразитами.
Зафиксированная структура заболеваемости варьируется в разных возрастных категориях: 28 % пациентов до года, 66,4 % заболевших до 6 лет. Почти 80% заболеваний у малышей до 3 лет приходится на вирусные возбудители, 20% – на бактериальные.
Виды кишечной инфекции
Кишечные инфекции делятся на виды в зависимости от того, какие микроорганизмы стали возбудителями кишечного заболевания. Все кишечные инфекции делятся на вирусные, бактериальные, и кишечные инфекции, вызванные паразитарными организмами.
Бактериальные кишечные инфекции
Бактериальные кишечные инфекции вызывают бактерии. Это кишечная палочка, сальмонеллы, стафилококки, шигеллы, гонококки, иерсинии и прочие микробактерии. Их отличительная особенность состоит в тяжелом течении заболевания, так как поселившиеся в эпителии кишечника бактерии выделяют плоды своей жизнедеятельности – токсины. Инкубационные период бактериальных кишечных инфекций может длиться от 6 часов до нескольких суток, иногда до 1,5 недель.
Характерные признаки бактериальный кишечных инфекций – высокая температура, тошнота и рвота (как следствие интоксикации организма), обезвоживание, головные, мышечные и суставные боли. Бактериальные виды кишечной инфекции сопровождаются тяжелой формой диареи, часто с примесью гноя, крови или слизи.
Вирусные кишечные инфекции
Возбудителями этой группы кишечных инфекций являются вирусы: аденовирусы, ротавирусы, калицивирусы, цитомегаловирусы, вирусы гепатита и герпеса и друге. У детей эта группа чаще всего проявляется на фоне ОРВИ.
Вирусные кишечные инфекции хорошо поддаются лечению и в течение 1-3 дней проходят. Инкубационный период у них по сравнению с бактериальными инфекциями значительно короче (исключением является вирус гепатита).
К признакам относят рвоту, слабость, повышение температуры, диарею (водянистой консистенции без примесей гноя, крови или слизи). Симптомы менее выражены и имеют более легкий характер, чем при бактериальной кишечной инфекции.
Кишечные инфекции, вызванные паразитами
Возбудителями являются лямблии, амебы, криптоспоридии, изоспоридии. Чаще всего встречаются лямблиозы и амебиозы у детей старше 5 лет.
Тяжесть кишечной инфекции зависит от многих факторов, а не только от вида возбудителя. Например, при сниженном иммунитете часто развиваются тяжелые формы заболевания, а так же от степени обезвоживания организма. При высокой скорости обезвоживания срочно вызывайте ребенку скорую помощь.
Инкубационные период зависит от вида возбудителя и может длиться от 1 недели до 3-4 месяцев. Характерные признаки – тошнота, рвота, диарея (обильная водянистая), боли в правом подреберье, высокая температура, интоксикация, потеря жидкости.
Причины кишечной инфекции
Несоблюдение норм гигиены, условий хранения продуктов питания, нечистоплотность рук — все это основополагающие предпосылки возникновения инфекций кишечника. Причины заражения варьируются от воздушно-капельного до контактно-бытового.
Одни источники инфекции вызывают симптоматику, вырабатывая токсины, другие паразитируют на стенке кишечника, проникая в кровоток. Оградить организм человека от воздействия бактерий не представляется возможным.

Природа позаботилась о нейтрализации микробов посредством слюны и ядовитого сока желудка. Исключение составляет избыточное количество микробов, самостоятельно нейтрализовать которые не в силах организм.
Благоприятно существуя в почве, воде, обитая на предметах быта, кишечные микробы весьма устойчивы к воздействиям нейтрализации. Влага и тепло — питательная среда для болезнетворных бактерий.
Например, в летний период микробы с молниеносной скоростью размножаются в продуктах молочного производства, мясных блюдах.

Как проявляется кишечная инфекция у детей
Клиническая картина заражения кишечной инфекцией многолика. Первые симптоматические признаки проявляются сразу. Обезвоживание организма ребенка происходит на фоне дисфункция органов пищеварения.
Рвота, боль в животе, диарея — общие признаки дисфункции кишечника. Кроме этого, кишечная инфекция обостряет имеющиеся у ребенка заболевания. Клиническая картина гастрита — частая рвота при постоянной тошноте. Вздутие, регулярная дефекация водянистыми испражнениями, острая боль в кишечнике — признаки энтерита.
Общие признаки проявления кишечной инфекции включают в себя следующие проявления:
- повышенная температура (выше 39 градусов);
- головная боль, сопровождающаяся слабостью, головокружением;
- беспокойное поведение;
- холодные конечности;
- цвет кожи лица приобретает сероватый оттенок с проступающей капиллярной сеткой;
- усиленная одышка.
В зависимости от того, какой микроорганизм стал возбудителей кишечной инфекции, выделяются и вторичные симптомы заболевания. Рассмотрим отдельно по каждому виду инфекций их характерные признаки.
Дизентерия и шигеллез
Вслед за инкубационным периодом, продолжительность которого составляет от 1 до 7 суток, резко возрастает температура до 40° C. Снижение аппетита сопровождается слабостью и рвотой. Причинами возникновения лихорадки служат озноб, судороги, бред.
Частота испражнений варьируется от 4 до 20 раз в течение суток. Стул жидкой консистенции с примесью мутной слизи, кровью. Наличие развивающегося на фоне симптомов геморроя, кишечного кровотечения указывает на тяжелую форму дизентерии.
Эшерихиоз
Самая обширная группа кишечных инфекций. Эшерихиоз, вызываемый эшерихиями (кишечная палочка), протекает на фоне вялости, сниженного аппетита, срыгиваний, метеоризма. Характер диареи кровавый.
Эшерихиоз сопровождается обезвоживанием, а именно: сухость слизистой, эластичность тканей снижается, глазные яблоки западают, понижается мочеотделение или полностью прекращается.
Сальмонеллез
Аналогом 90% случаев развития сальмонеллеза является симптоматика гастрита. Обилие жидких каловых масс болотного цвета с кровяной слизью — признаки сальмонеллеза.
Традиционно подобная форма кишечной инфекции завершается благополучным выздоровлением. Опасность летального исхода по причине тяжелейшего токсикоза угрожает грудным детям.
4-5% детей составляют группу, у которой кишечная инфекция имеет гриппоподобную форму, сопровождающуюся явлениями ринита, конъюнктивита, фарингита.
Иерсиниоз
От 1 до 6 дней колеблется инкубационный период иерсиниоза. Клиническая картина представлена рядом синдромов: температура достигает 40 °С, головная боль, ломота в мышцах.
При тяжелом течении отмечается лихорадочный период продолжительностью от 7 до 10 суток. Боль в животе, тошнота, завершающаяся рвотой, диарея — традиционные признаки иерсиниоза.
Иногда данная инфекция сопровождается экзантемой: появлением на участках кожи пятнистых высыпаний различного диаметра. Чаще сыпь встречается в нижней части конечностей, оставляя признаки шелушения.
Ротавирусная инфекция
У ротавирусной инфеуции период инкубации длится от 1 до 3 дней. Вся симптоматика проявляется в течение первых суток. Першение в горле, кашель характеризуют респираторный синдром.
Поражение носоглотки происходит на фоне развивающегося гастроэнтерита, а именно: частота пенистого стула до 15 раз в течение суток, тошнота, обильная рвота. У детей ротавирусная инфекция длится от 4 до 7 дней, но часты случаи осложнений, когда ребенок нуждается в госпитализации.
Кампилобактериоз
Источник заражения — животные сельскохозяйственного подворья. Способ передачи осуществляется посредством употребления в пищу загрязненных молочных и мясных продуктов.
От 5 до 15% заболевших приходится на долю данной кишечной инфекции в системе диарейних заболеваний. Подвержены инфекции представители разных возрастных групп. Наибольшее число пациентов составляет категория детей дошкольного возраста.
Кампилобактериоз – сезонная инфекция, так как пик приходится на летние месяцы и осенний период.
Как лечить кишечную инфекцию у детей
В России показатель роста заболеваемости на 100 тысяч человек превышает 400 случаев. В летний период 2015 года в стране наблюдалась вспышка эпидемии у детей: 17 случаев массового заражения кишечными инфекциями.
Лечебное питание
Вид питания и его объем устанавливается в соответствии с возрастом ребенка. Исключается ночное кормление, и не допускается насильный прием пищи.
В случае легкой формы инфекции питание на ближайшие два дня корректируется за счет снижения объема до 20%, увеличения кратности приема пищи на 2 кормления.
Среднетяжелое течение заболевания сопровождается уменьшением объема пищи до 30% за 6 приемов.
Тяжелая форма кишечной инфекции ориентирует родителей на снижение объема пищи до 50% суточного объема. Процесс кормления дробится и увеличивается только спустя 4 дня.
Для грудных детей необходимо сократить интервал между приемами пищи, уменьшить объем суточной нормы молока или искусственной смеси на треть.
Этиотропная терапия
Терапия осуществляется посредством назначения антибактериальных препаратов. Выбор фармакологических препаратов в условиях современной медицины велик.
Однако в последнее десятилетие принципы данной терапии пересмотрены в сторону ограничения назначения антибиотиков. Причиной тому послужили исследования, выявившие благоприятное протекание ряда форм заболевания без употребления антибиотиков детьми дошкольной возрастной группы.
Тяжелые формы кишечной инфекции составляют исключение. Детям младшего возраста назначают антибиотики в случае смешанной кишечной инфекции либо ослаблении организма предшествующим заболеванием.
Патогенетическая терапия
Патогенетическая терапия направлена на ликвидацию обезвоживания, интоксикации.
Оральная регидратация — это эффективный способ лечения в домашних условиях. Компенсировать ребенку потерю жидкости может раствор, обогащенный глюкозой и минеральными солями. Среди отечественных препаратов качественно зарекомендовали себя регидрон, глюкосолан.
Действия родителей в отношении ребенка должны быть незамедлительными. При первых признаках обезвоживания свежеприготовленный раствор дается каждые 5 минут.
Симптоматическая терапия
Суть терапии — прием антидиарейных препаратов курсом лечения от 10 до 14 дней. Диарол и имодиум, как правило, назначают детям разных возрастных групп.
Болевой синдром снимается посредством следующих спазмолитиков: дротаверин, спазмомен и ряд других лекарственных препаратов.
Симптоматическая терапия — это комплексная мера воздействия, состоящая из мероприятий, целью которых является и жаропонижение, и снятие болевого синдрома, и купирование метеоризма.
Как избежать кишечной инфекции: профилактические мероприятия
Как и любой другое заболевание, кишечную инфекцию легче предупредить, нежели потом заниматься ее лечением. Особенно, что делать это не сложно. Самым важным правилом является соблюдение гигиены.
Мытье рук после туалета, перед приемом пищи, игр на улице или просто после возвращения с прогулки должно статья правилом номер один для вашего ребенка.
Если прогулка слишком затянулась, и вы с ребенком решили перекусить в городе, обязательно оботрите руки влажными салфетками, если нет возможности помыть руки.
Сырые овощи и фрукты необходимо тщательно мыть перед употреблением, и обязательно проточной водой.
К покупке кисломолочных, мясных продуктов также следует относиться очень внимательно. Не покупайте их там, где нет специальных холодильников для хранения.
Как бы ни манили сельскохозяйственные рынки, задумайтесь над тем, как долго может сохранять свежесть и качество мясо, пролежавшее под палящими лучами солнца несколько часов.
Кишечная инфекция у детей: причины, симптомы и адекватное лечение

Кишечные инфекции у детей: ситуации, когда ребенку необходим врач
Кишечные инфекции (как и любые другие) у детей могут быть как вирусными, так и бактериальными – разница, как видно из названий, в природе возбудителя. Среди вирусных кишечных инфекций у детей наиболее распространенная – ротавирус.
Кроме ротавируса, к наиболее часто встречающимся у детей кишечным инфекциям относятся:
Однако не стоит пугаться и отчаиваться! Педиатры утверждают — более 90% всех случаев заболевания кишечными инфекциями у детей болезнь можно победить без применения каких-либо особых лекарств, в домашних условиях, только лишь соблюдая меры против обезвоживания детского организма.
Однако, остаются коварные и страшные 10% кишечных инфекций у детей — это те случаи заболевания, когда ни о каком самолечении не может быть и речи. Когда главная задача родителей и близких малыша — это как можно быстрее доставить ребенка в больницу к профессионалам-инфекционистам.
Итак, при подозрении на кишечную инфекцию ребенку незамедлительно нужна срочная врачебная помощь, если:
- 1 Его невозможно напоить (ребенок либо не может проглотить воду, либо тут же срыгивает ее обратно);
- 2 В испражнениях или в рвотных массах обнаруживаются сгустки крови;
- 3 Обнаруживаются явные признаки обезвоживания, к которым относятся:
- сухость кожи и слизистых оболочек;
- так называемый «сухой» язык;
- отсутствие слез и пота;
- отсутствие мочеиспускания (ни разу не писал за последние 5-6 часов).
- 4 При диарее или рвоте имеются следующие сопутствующие симптомы:
- ребенка сильно знобит;
- его кожа имеет бледный цвет;
- или на коже ребенка выступила сыпь;
- наблюдается резкое и сильное повышение температуры тела;
- малыш жалуется на сильную головную боль.
Признаки и симптомы кишечной инфекции у детей
Вышеперечисленные признаки и симптомы описывают ситуации, когда та или иная кишечная инфекция приобретает тяжелую или даже смертельно опасную форму. Но, к счастью, подобные ситуации возникают не часто. В большинстве же случаев заражение кишечной инфекцией, как правило, выражается рядом универсальных симптомов:
- Небольшое повышение температуры тела;
- Вялось, бледность, сонливость;
- Отказ от еды;
- Понос (диарея);
- Рвота.
Как происходит заражение кишечными инфекциями
Заражение происходит тогда, когда болезнетворный вирус или бактерия попадает в организм ребенка, а именно — в его систему ЖКТ. На заражение кишечными инфекциями у детей влияют три наиважнейших фактора:
- Люди-носители (то есть заразиться можно от больного человека, например, через поцелуй или поедая с ним одно на двоих яблоко);
Продукты питания (подхватить болезнетворный вирус или бактерию можно, съев некачественный или несвежий продукт);
Особенности лечения кишечных инфекций у детей
Профилактика обезвоживания. Лишь некоторое число кишечных инфекций у детей лечатся с помощью антибиотиков. Большинство же проходят сами по себе, под натиском иммунной системы организма ребенка, которая спустя несколько дней вырабатывает необходимую защиту против болезни. Задача же детского организма — продержаться эти несколько дней. И наиболее опасный риск в это время для ребенка представляет отнюдь не деятельность вредный микробов или бактерий, а банальное обезвоживание.
Как и чем поить ребенка во время кишечной инфекции, расскажем чуть ниже и максимально подробно.
Борьба с высокой температурой. Мы привыкли считать, что повышенную температуру тела у ребенка, например, при ОРВИ, сбивать не нужно, если она не перешла рамки 38° С. Однако в случае с кишечными инфекциями у детей сбивать повышенную температуру не только можно, но и нужно. В основном именно потому, что жар провоцирует значительные потери жидкости организмом, а именно обезвоживание особенно опасно при кишечных инфекциях у детей.
Запомните: чем выше температура тела малыша при кишечной инфекции, тем интенсивнее его необходимо поить!
Лечение кишечных инфекций у детей с помощью антибиотиков. Мы уже упоминали, что лишь небольшой процент кишечных инфекций требуют в лечении использования противомикробных средств. Причем, применение антибиотиков при кишечных инфекциях строго регламентировано ВОЗ.
Итак, показания для использования антибиотиков при кишечных инфекциях у детей, утвержденные Всемирной Организацией Здравоохранения:
- 1 Гемоколит (иными словами – примесь крови к каловых или рвотных массах);
- 2 Тяжелые формы холеры.
- 3 Длительная диарея (которая продолжается несколько дней подряд) при диагнозе лямблиоз — это заболевание, вызванное паразитами в тонкой кишке.
Только в этих трех случаях применение антибиотиков при кишечной инфекции у ребенка оправдано и эффективно. Во всех же остальных случаях противомикробная терапия практически бессмысленна и безосновательна.
Лечение кишечных инфекций у детей с помощью сорбентов. Некоторый резон в применении сорбентов (специальные лекарственные средства, способные избирательно поглощать внутри ЖКТ большинство ядов, токсинов и других вредных веществ) при кишечных инфекциях присутствует — они действительно, благодаря своей поглощающей способности, могут избавить организм из переизбытка токсинов, газов и прочих «вредностей».
Увы, у ВОЗ нет никакой инструкции по поводу использования сорбентов при кишечных инфекциях у детей (поскольку пока нет и прямых доказательств целесообразности использования подобных лекарств). Однако при этом многие практикующие педиатры считают, что применение сорбентов действительно помогает в некоторой степени уберечь детский организм от обезвоживания и интоксикации при кишечных инфекциях. Единого мнения пока нет, но во всяком случае до сих пор никто еще не смог доказать, что применение сорбентов – явно вредно для организма.
Как и чем отпаивать ребенка во время рвоты и диареи при кишечных инфекциях
Самыми лучшими препаратами для скорейшего восполнения физиологических норм жидкости организма являются средства для пероральной регидратации. К ним относятся такие препараты как: Регидрон, Хумана Электролит, Орасан, Гастролит, Маратоник и другие.
Если, например, при ОРВИ, ребенок теряет жидкость от лихорадки и при этом наотрез отказывается пить соленый (по правде сказать откровенно невкусный) раствор, вы вполне можете предложить ему в качестве замены куда более вкусный чай, компот или морс.
Однако при кишечных инфекциях такой «фокус» не пройдет: для восстановления жизненно важного водно-солевого баланса организма ребенка ему придется восполнять потери жидкости именно с помощью солевых растворов. Потому что именно потери солей при кишечных инфекциях особенно велики и наиболее опасны.
Если вы в силу каких-либо причин не можете купить аптечные средства для пероральной регидратации, то в крайних случаях похожий раствор можно приготовить и самостоятельно (рецепт рекомендован ВОЗ). Для этого потребуется:
- 1 литр воды
- 2 ст. ложки сахара
- 1 ч. ложка поваренной соли
- 1 ч. ложка пищевой соды
Все ингредиенты необходимо тщательно перемешать — и вот раствор готов к употреблению. Но перед тем как дать его ребенку, необходимо нагреть раствор до температуры тела ребенка (то есть если у малыша температура тела 36,6° С — раствор тоже надо нагреть до 36,6° С, а если у ребенка 38° С — то и раствор следует греть до 38° С). Для чего это нужно? Все просто — скорость всасывания жидкости в кровь становится максимальной только тогда, когда температура жидкости сравнивается с температурой тела.
Как и чем кормить ребенка при кишечной инфекции
Совершенно очевидно, что почти любая еда на фоне любой кишечной инфекции (и особенно мясные продукты, молочные продукты и т.п.) значительно ухудшает протекание заболевания. Это обусловлено тем, что во время протекания кишечной инфекции (и еще некоторое время после выздоровления) ферментативная активность в системе ЖКТ ребенка резко снижена.
Поэтому теоретически в идеале ребенок с кишечной инфекцией, во имя скорейшего своего выздоровления, должен быть «посажен» на 1-2-дневное голодание, или как минимум — на строгую диету с массой ограничений.
Меж тем, далеко не все дети и тем паче – далеко не все родители готовы (не только морально, но и физически!) выдержать подобное «лечебное голодание». В связи с этим рекомендации ВОЗ настаивают, что ребенка во время кишечной инфекции вполне можно кормить практически точно так же, как и до заражения. И особенно это касается деток с низкой массой тела — им голодать или «поститься» во время протекания кишечной инфекции вообще катастрофически опасно.
Однако, если ваш ребенок имеет нормальную массу тела, то во время болезни весьма полезно перевести его на жидкую вегетарианскую диету (то есть рацион должен состоять преимущественно из жидких блюд на основе круп и овощей).
Как кормить ребенка сразу после кишечной инфекции
Напомним: во время большинства кишечных инфекций у ребенка возникает временная ферментативная недостаточность — то есть активность ферментов на некоторое время значительно снижается. Но более того – эта недостаточность сохраняется и некоторое время после болезни. Это крайне важно учитывать при составлении меню для выздоравливающего ребенка.
Ситуация зачастую складывается так: малыш выздоравливает после кишечной инфекции, его состояние улучшается и просыпается аппетит. И вот родители (а особенно бабушки) на радостях выставляют на стол яства, как в том известном фильме — «пожирнее да погуще». Но физиологически организм ребенка к таким пиршествам пока еще не готов – у него попросту нет ферментов для того, чтобы переварить подобный обед. И вот недо-переваренная пища попадает в кишечник, где начинает бродить и гнить, становясь новой причиной тому, что у ребенка болит живот.

Поэтому крайне важно в первые дни после кишечной инфекции всячески сдерживать аппетит выздоравливающего ребенка – не кормить его жирной и «тяжелой» пищей, а продлить «лечебную» диету (крупяные каши на воде, овощные супы, фруктовые пюре, галеты и печенье) еще на 5-7 дней, пока ферментативная активность полностью не восстановится.
Однако существует и второй вариант решения этой проблемы – некоторое время можно давать ребенку, выздоравливающему после кишечной инфекции, специальные ферменты. Однако, большинство педиатров все-таки считают, что пролонгированная диета предпочтительнее употребления аптечных ферментов.
Увы, но к абсолютному большинству кишечных инфекций человеческий организм не способен вырабатывать длительный и стойкий иммунитет. Другими словами – ребенок может болеть кишечными инфекциями так же часто, как и ОРВИ. Именно поэтому очень важно знать, как правильно вести себя в то время, пока ваш ребенок болеет кишечной инфекцией.
Напомним основные правила:
- 1 Активно поить специальными растворами, восстанавливающими водно-солевой баланс;
- 2 Кормить по облегченной диете, исключающей продукты животного происхождения;
- 3 Следить за диетой в течение примерно одной недели после выздоровления.
Эти простые, но очень эффективные меры помогут вашему ребенку пережить кишечную инфекцию всего лишь за 4-5 дней, позволив своей иммунной системе быстро выстроить мощную защиту. И при этом ему не понадобится никакая дополнительная лекарственная помощь. Вы будете удивлены, но свыше 90% случаев всех кишечных инфекций именно так и лечатся – без лекарств, но обильным питьем и особой диетой!
Кишечная инфекция у детей
Острые кишечные инфекции – разновидность заболеваний желудочно-кишечного тракта, вызванные вирусами или бактериями. К сожалению, каждый второй ребенок на планете сталкивается с кишечными заболеваниями, которые могут стать угрозой для его здоровья.
Причины
Острые заболевания желудочно-кишечного тракта характеризуются сезонностью, обостряются летом, ведь именно этот сезон благоприятен для развития болезнетворных микробов. Ведь именно летом детки долгое время находятся на свежем воздухе, при этом у них появляется желание перекусить на улице, забыв о грязных руках.

К главным факторам занесения инфекции в кишечник также относятся:
- мухи, которые переносят на лапках огромное число микробов;
- неправильное хранение пищевых продуктов, в которых мгновенно размножаются микроорганизмы, таким образом,ваше питание становится токсичным.
Острые кишечные заболевания могут провоцировать различные возбудители (вирусы, бактерии, грибок).
Бактериальные
Бактериальная кишечная инфекция чаще всего провоцируется такими бактериями, как дизентерийная палочка, сальмонелла, эшерихия.
Дизентерия
Зачастую, ребенок заболевает дизентерией в июле-августе. Возбудителями дизентерии являются шигеллы, проникающие в организм ребенка при употреблении инфицированной воды, пищевых продуктов или просто через грязные руки.
Сальмонеллез
Сальмонеллез может обнаружиться у малыша, если вы неправильно храните продукты питания животного происхождения, такие как, мясо, яйца, масло, кисломолочные продукты.
Эшерихиоз
Эшерихиоз (коли-инфекция, коли-энтерит) – острые бактериальные антропонозные инфекционные болезны, которые вызывают патогенные штаммы кишечных палочек. Этим инфекциям характерна общая интоксикация и разрушение пищеварительного тракта, при котором развиваются гастроэнтерит и энтероколит.
Эшерихия коли – это обычная микрофлора кишечника всех теплокровных существ. Эшерихия коли спокойно обитает, помогая хозяину воссоздавать обычный микробиологический фон организма.
Главным источником коли-инфекции является человек. Передаются бактерии коли у детей в садах и школах через питание, немытые руки и инфицированные игрушки. В детских садах и яслях это заболевание эшерихия коли чаще всего обостряется, когда в группу поступают новые детки.
Вирусные
Среди кишечных заболеваний у детей, вызванных вирусами, главным образом встречаются такие виды: энтеровирусная, аденовирусная, ротавирусная.
Энтеровирусная
Энтеровирусная инфекция – группа, в которую входят острые инфекционные болезни, спровоцированные проникновением в кишечник вирусов (энтеровирусов). Существует 2 резервуара вирусов, из-за которых развивается энтеровирусная болезнь:
- внешняя среда (почва, продукты питания);
- организм человека.
Энтеровирусная инфекция передается воздушно-капельным путем или через грязные руки. В основном, энтеровирусная инфекция обостряется в осенне-летний период. После перенесения инфицирования, иммунитет может сохраняться на протяжении нескольких годов.
Энтеровирусная болезнь в большинстве случаев постигает детей и лиц молодого возраста. Также, доказано, что если у мамочки, беременной малышом, обнаружена энтеровирусная инфекцию – вероятность заболевания ребенка значительно повышается.
Ротавирусная
Ротавирусное заболевание кишечника – это инфекция, вызванная ротавируса. В народе и даже некоторые врачи болезнь часто называют «кишечный грипп». Хотя, к примеру, доктор Комаровский считает, что ротавирусы не имеют ничего схожего с вирусами гриппа.
Ротавирус считается болезнью «грязных рук», который передается в быту через контакт и продукты питания. Но если даже ребенок находиться в идеальных условиях, где строго соблюдается гигиена – он все равно может быть подвергнут этому недугу. У грудных детей течение заболевания очень сложное.
Адновирусная
Аденовирусная кишечная инфекция – это острое заболевание, после заражения которой поражается носоглотка, конъюнктивы и лимфоидная ткань. Передается заболевание воздушно-капельным путем или через воду. Зачастую, дети заражаются аденовирусами в плавательном бассейне. В основном, аденовирусы поражают грудных и детей до 3 лет.
Симптомы
Симптомы кишечной инфекции у детей могут быть различными, зависимо от возбудителя, спровоцировавшего инфицирование. Болезнетворные микроорганизмы и вирусы, попадая в организм в пищеварительный тракт, начинают размножаться и нарушать работу кишечника, уничтожают тканевые клетки желудка.

Самые распространенные признаки кишечного заболевания у детей следующие:
- тошнота;
- рвотные рефлексы;
- отсутствие аппетита;
- повышенная температура тела;
- стул жидкостного характера;
- изжога;
- недомогание (ребенок вялый и сонливый).
[veo >Острый период у ротавирусной инфекции начинается с 3-7 суток, при тяжелом течении – более 7. На восстановление после заболевания малышу потребуется около 4-5 суток. Основные признаки:
- частые рвотные позывы и резкое повышение температуры;
- характерный стул (на 1-й день он желтый и жидкий, на 2-3-й – серо-желтый похож на глину);
- насморк;
- болевые ощущения в горле и боль при глотании.
Энтеровирусная инфекция у детей сложно диагностируется, если ее главными признаками не является рвота, симптомы могут быть размытыми. Например, у грудных детей она проявляется подобно герпетической ангине, при этом, происходит появление мелких пятен в зеве, а после – образуются эрозии с белым налетом.
Заражение энтеровирусами можно выявить по таким характерным чертам, как мышечные боли в грудной клетке, животике, пояснице и в ногах. При энтеровирусной экзантеме появляется мелкоточечная сыпь. Если энтеровирусная инфекция не вылечена, возможны острые осложнения (менингит, энцефалит, отек легких).
Признаки аденовирусной инфекции выявляются насморком, коньюктивитом и жидким стулом, поскольку поражается тонкий кишечник ребенка. Острая стадия болезни длится около 2-3 дней. Малыш считается заразным, если после проявления первичных симптом инфицирования не прошло 10-ти дней.
Инфекция бактериальной этиологии характерна повышенной температурой (до 38С), рвотой, изменением стула (стул становится частым с зеленоватым оттенком, иногда со слизью и кровью).
Лечение
Лечебная терапия может осуществляться как в стационаре, так и дома. Детей госпитализируют в стационар, если обнаружена среднетяжелая или тяжелая форма заболевания (при лихорадке, судорогах, потере сознания и признакам обезвоживания).

Первая помощь
Первая помощь ребенку должны предоставить родители – вызвать врача, который правильно оценит симптоматику и определит возбудителя инфицирования. До прибытия медицинской помощи, попробуйте снизить температуру малыша. Можно обтереть его слабеньким спиртовым раствором, после чего одеть хлопчатобумажные носочки. Не нужно кутать малые в теплое одеяло, достаточно укрыть простынкой.
Если у малыша нет рвотных рефлексов, можно дать жаропонижающее на основе Ибупрофена или Парацетамола. Жаропонижающая свечка используется, если отсутствует понос.
Разрешается применять энтеросорбенты (при соблюдении инструкции) – лекарства, с помощью которых связываются токсины и выводятся из организма:
Регидратация
Регидратация (отпаивание) – восстановление жидкости и минералов после рвоты и диареи. Как только вы заметили признаки обезвоживания у малыша – приступайте к отпаиванию. Многие родители считают, что воды надо давать столько, сколько ему захочется. Поить можно маленькими порциями (по 5-15 мл) из ложечки.
Порция годовалого малыша – 1 чайная ложка за раз, карапузу от 1 года до 3 можно давать по 2 чайные ложечки, а деткам постарше можно пить по столовой ложке за один прием. Пропорция в сутки должна составлять 100 мл на1 кг массы малыша – это необходимая норма употребления жидкости.
В аптечке родителей на случай необходимости регидратации должны быть такие растворы:
- Регидрон;
- Оралит;
- Глюкосалан.
- готовый морковно-рисовый отвар, который есть в продаже в аптечной сети.

Если нет возможности приобрести лекарства, приготовьте отвар из риса или изюма, или просто используется кипяченая водичка. Запрещается давать ребенку сладкую жидкость (сладкий чай, газированная вода и др.)
В случае если после всех вышеуказанных процедур восстановление нормального состояния не наблюдается – прибегают к госпитализации. В стационарных условиях специальные растворы вливаются внутривенно. Когда произошло восстановление и стабилизация функционирования организма – после возвращаются к отпаиванию.
Антибиотики
Поскольку, в основном, антибиотик действует в широком спектре, то есть воздействует на все болезнетворные микробы, убивает микрофлору кишечника. Ни в коем случае, не применяйте без рекомендаций врача БАДы, всяческие травки и бабушкины рецепты, тем более антибиотик!
Все лекарства, исключая сорбенты назначаются только врачом. При беседе с родителями о осмотре малютки, он правильно определит источник инфекции и предпишет терапию. Не стоит использовать опыт соседей, у которых переболел кроха похожей болезнью, а тем более вносить в список лечения антибиотик, что вам посоветовали!
Антибиотик не назначается при легкой и среднетяжелой форме кишечной инфекции, только при инвазивных диареях:
- брюшной тиф;
- дизентерия;
- сальмонеллез;
- кампилобактериоз;
- энтероинвазивный эшерехиоз.
Самая многочисленная группа антибактериальных средств – бета-лактамы. Эффективно использовать антибиотик, который устойчив против воздействия бета-лактамаз. К этим препаратам относятся:
- сульбактам (ампициллин + ингибитор бета-лактамаз);
- аугментин (амоксициллин + клавулановая кислота);
- цефалоспорины 3-го поколения.

Антибиотик аминогликозидной группы назначают при тяжелой и септической форме острых кишечных заболеваний. Чаще все рекомендуется амикацин и нетромицин, но эти препараты характерны побочными следствиями.
Если лечение повторяется антибактериальным препаратом, который использовался раньше, то возникают устойчивые штаммы микроорганизмов. Потому, назначается резервный антибиотик (ципрофлоксацин, норфлоксацин, пефлоксацин, офлоксацин).
В медицинской практике используют антибиотик фторхинолового ряда при продолжительном отсутствии результата от предыдущего лечения. Также рекомендуяемыми являются нитрофурановый антибиотик, невиграмон, канамицина моносульфат.
Диета
Лечебное питание является одним из главных компонентов в терапии кишечных заболеваний. Диета направлена на восстановление функционирования процессов пищеварительного тракта. Диета должна исключать «голодные» и «водно-чайные паузы», поскольку при тяжелой форме инфекции функции пищеварения остаются, а «голодная диета» ослабляет иммунитет.
Диета должна быть составлена с учетом следующих требований:
- питание должно быть легкоусвояемым и разнообразным;
- меню должно состоять из проваренных, пропаренных и пюрированных продуктов;
- диета исключает из рациона жиры, углеводы, калории и поваренную соль;
- необходимо питание, насыщенное белком;
- диета включает низко- и безлактозные продукты, кисломолочное меню, обогащенное бифидобактериями;
- питание нужно снизить в количестве на 15-20% при проявлении первичных симптом;
- питание назначается в 5 или 6 приемов.
Диета запрещает употребление кислых ягод и фруктов, соков, сырых овощей, сливочного и растительного масел. В питание не входит так же цельное молоко. Питание при остром течении инфекции состоит из молочных продуктов. Когда последствия интоксикации исчезают, диета допускает использование творога, мяса, нежирной рыбки и парового омлета.

Диета при выздоровлении малыша предусматривает употребление плодово-овощных продуктов (яблок, моркови и картофеля). Питание грудничков состоит из материнского молока до 10 приемов в день (каждые 2 часика по 50 мл). Диета назначается доктором с учетом возраста ребенка и тяжести болезни.
Профилактика
Кишечная инфекция у детей – проблема которой можно избежать. Ведь в 90% случаев заболеваний причиной всему являются последствия несоблюдения родителями элементарных норм гигиены и неправильного присмотра за ребенком. Все очень просто – содержите себя и вашего малыша в чистоте и порядке. Эти профилактические меры помогут вам сохранить здоровье семьи!
Виды кишечных инфекций у детей, симптомы и лечение
Кишечные инфекционные заболевания возникают у детей почти с той же частотой, что и ОРВИ. Анатомические особенности пищеварительной системы, а также тесный контакт с возможными носителями инфекции в детских коллективах способствуют тому, что малыши легче заражаются, болеют чаще, чем взрослые. Последствия некоторых болезней могут быть очень тяжелыми. Родителям необходимо знать, как можно распознать кишечные инфекции и отличить их от других заболеваний. Нельзя заниматься самолечением. При возникновении тревожных признаков надо обязательно обратиться к врачу.
Содержание:
- Виды и формы кишечных инфекций
- Пути заражения и типы возбудителей
- Микроорганизмы-возбудители болезней
- Формы протекания
- Фазы течения болезней
- Причины заражения
- Осложнения инфекционных заболеваний кишечника
- Симптомы отдельных заболеваний
- Дизентерия
- Сальмонеллез
- Ротавирусная инфекция
- Стафилококковая инфекция
- Кампилобактериоз
- Что делать при признаках заболевания кишечника у ребенка
- Диагностика
- Лечение
Виды и формы кишечных инфекций
Возбудители инфекции, попадая в кишечник, начинают размножаться, отравляя организм токсинами, что приводит к появлению характерных тяжелых симптомов. Дети гораздо более восприимчивы к инфекциям, чем взрослые. Это обусловлено тем, что защитные силы организма у них слабее, микробы быстро распространяется по различным отделам более короткого кишечника. К тому же кислотность желудочного сока у ребенка ниже, чем у взрослого, поэтому жизнеспособность патогенных микроорганизмов выше.
Наиболее часто такие заболевания возникают у малышей в возрасте до 3 лет. Частые кишечные инфекции у ребенка могут стать причиной отставания его в физическом и психическом развитии. Особенно легко заражаются ослабленные дети.
Пути заражения и типы возбудителей
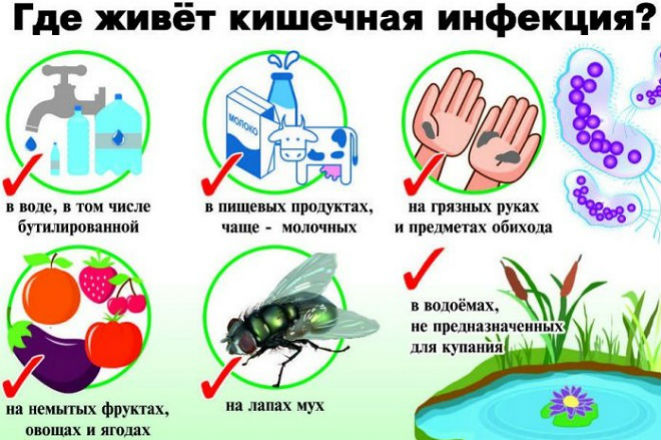
Основные пути передачи возбудителей – это контакт с больным или вирусоносителем, а также фекально-оральный (через воду, продукты, грязные руки и предметы быта), воздушно-капельный (через воздух, при кашле больного) и трансмиссионный (инфекцию распространяют грызуны и насекомые).
В особую группу выделяются пищевые инфекции, к которым относятся холера, дизентерия, сальмонеллез, вирусный гепатит А. Возбудители пищевых инфекций могут длительно сохраниться в таких продуктах, как яйца, сливочное масло, сметана, сыр, творог.
К пищевым инфекциям относят также так называемые зооантропонозы. Это бруцеллез, ящур, туберкулез, сибирская язва. Носителями инфекции являются животные. Заразиться можно, употребляя в пищу мясо и молоко (молочные продукты) больных животных.
Микроорганизмы-возбудители болезней
Возбудителями чаще всего являются бактерии. К ним относятся, например, дизентерийная палочка, вибрион холеры, сальмонелла, кампилобактерия. Если малыш физически крепок, у него достаточно сильный иммунитет, то большая часть бактерий нейтрализуется слюной, желудочным соком, подавляется полезной микрофлорой кишечника.
Предупреждение: Если ребенок плохо пережевывает пищу, ест на ходу, переедает, у него не успевает выделяться достаточное количество слюны, способной уничтожать вредные бактерии. Употребление щелочной минеральной воды снижает эффективность воздействия на них соляной кислоты желудочного сока. Антибиотики убивают полезную микрофлору, которая не дает развиваться патогенным микробам.
Существуют так называемые условно-патогенные бактерии (стафилококки, кишечные палочки), которые являются неотъемлемой частью естественной микрофлоры кишечника и не наносят вреда организму. Однако при неблагоприятных условиях (нехватке полезных лактобактерий, ослаблении иммунной защиты) они начинают усиленно размножаться.
Помимо бактерий, вызывать заболевания могут вирусы (ротавирусы, аденовирусы, энтеровирусы), простейшие микроорганизмы (амебы, лямблии), грибки.
Наиболее часто у детей встречаются такие инфекционные заболевания, как дизентерия, сальмонеллез, кампилобактериоз, ротавирусная, стафилококковая инфекция. Заболевание развивается у отдельно взятого малыша (спорадическое заражение), но нередко в детских учреждениях возникают вспышки (эпидемии) тяжелых кишечных инфекционных заболеваний, которые зачастую носят сезонный характер. Замечено, что пик заболеваемости дизентерией приходится на летне-осенний сезон, а ротавирусной инфекцией – на зиму.

Формы протекания
Кишечная инфекция у детей может развиваться в легкой, средней тяжести и тяжелой форме. В зависимости от того, насколько ярко выражены симптомы, протекание болезни может быть типичным и атипичным (со стертыми симптомами).
Возбудители могут поражать пищеварительный тракт не полностью, а лишь некоторые его отделы. В зависимости от того, в каком отделе желудочно-кишечного тракта развивается инфекция, выделяют следующие виды заболеваний:
- гастрит (воспаление слизистой оболочки желудка);
- дуоденит (воспаление двенадцатиперстной кишки);
- энтерит (поражение тонкого кишечника);
- колит (поражение толстого кишечника).
Очень часто возникают смешанные формы заболевания, например, гастроэнтерит, гастроэнтероколит.
Фазы течения болезней
В развитии кишечного инфекционного заболевания выделяют 3 фазы.
Острая фаза может длиться до 1.5 месяцев.
Затяжной называют фазу болезни, не прекращающейся через 1.5 месяца.
Хроническая – это фаза, при которой эпизоды заболевания периодически повторяются, так как инфекция продолжает оставаться в организме свыше 6 месяцев.
Видео: Причины и виды кишечных инфекционных заболеваний
Причины заражения
Причинами заражения являются обычно:
- несоблюдение правил гигиены (ребенок ест грязными руками, не приучен мыть их после посещения туалета, игры с домашним животным);
- употребление некачественной воды и еды;
- прием на работу в детские учреждения (особенно на кухню) лиц, не имеющих справки об отсутствии у них инфекционных заболеваний (не только кишечника, но и других органов, кожи);
- плохие санитарно-бытовые условия проживания (обилие мух, тараканов – переносчиков заразы, грязь в помещениях, плохое водоснабжение).
Вирусы и бактерии попадают в желудок и кишечник через рот. Возможно контактное заражение при общении с больным человеком или вирусоносителем. Существует несколько источников.
Некачественная пища. Употребление несвежих блюд, просроченных продуктов очень опасно для любого человека, особенного для маленького ребенка. Важнейшее значение имеет правильное хранение продуктов в холодильнике.
Предупреждение: Продукты, которые не подвергаются тепловой обработке, нельзя держать рядом с сырым мясом или рыбой, откуда в них легко попадают возбудители тяжелых инфекций. Ребенку можно давать только хорошо сваренные яйца. Опасно покупать ему еду на улице, в лотках и киосках, где могут быть нарушены правила ее приготовления и хранения. Острая кишечная инфекция у детей, особенно в теплое время года, возникает из-за употребления пирожных с кремом, в котором бактерии размножаются очень быстро.
Плохо очищенная вода. Качество сырой воды из-под крана часто не соответствует санитарным нормам. Употребление некачественной воды – это самый распространенный путь попадания кишечных бактерий и вирусов в организм. Нередко из-за этого происходит массовое заражение людей.
Бытовые предметы (посуда, игрушки) содержат на своей поверхности множество кишечных бактерий. Попадая в рот ребенка, они проникают в желудочно-кишечный тракт.

Осложнения инфекционных заболеваний кишечника
Попадая в желудочно-кишечный тракт детей, возбудители кишечных инфекций травмируют слизистые оболочки, что приводит к их воспалению, нарушению пищеварения, попаданию в кровь токсинов. При этом возникают такие симптомы, как понос, тошнота, рвота, повышение температуры. Происходит резкая потеря жидкости и солей.
Вместе с жидкостью из организма уходят соли калия, натрия и кальция, без которых невозможно функционирование всех систем организма. Поэтому обезвоживание является наиболее опасным последствием развития инфекции в пищеварительном тракте у ребенка. Неукротимая рвота и понос могут привести к его гибели в течение нескольких часов.
Обезвоживание становится причиной резкого уменьшения объема циркулирующей крови, нарушения свертываемости, образования тромбов, возникновения отека легких, почечной и сердечной недостаточности.
Симптомы отдельных заболеваний
Важно вовремя обратиться к врачу, который по симптомам и с помощью обследования сможет диагностировать наличие конкретного возбудителя и принять все меры для эффективного лечения. Различные кишечные заболевания отличаются характером протекания и имеют специфические проявления.
Дизентерия
Инфекция локализуется, главным образом, в толстой кишке. Проявления возникают через 1-5 дней после заражения. Появляется сильный понос, схваткообразные боли в животе, больше слева.
Температура поднимается до 39-40°С. Ребенок слабеет, его рвет, он жалуется на головную боль, бредит. Малыша знобит, могут появиться судороги, обмороки. Жидкий стул с примесями слизи и крови возникает до 15-20 раз в сутки. При тяжелой форме дизентерии происходит кишечное кровотечение.

У маленьких детей в большей степени проявляются симптомы отравления организма (тошнота, рвота, понос, слабость, потеря сознания), чем у старших. Для больших детей и подростков более характерными являются явления колита (чередование запоров и поноса, вздутие живота, боли в кишечнике).
При своевременном лечении на 4-5 день состояние больного улучшается, к 15 дню исчезают основные симптомы. Полное выздоровление наступает примерно через 1 месяц.
Сальмонеллез
Бактерии поражают желудок, толстый и тонкий кишечник.
При легкой форме подобная кишечная инфекция у детей сопровождается подъемом температуры до субфебрильных значений (37.5-38°С). Стул имеет жидкую консистенцию, темно-зеленоватый цвет, появляются примеси крови и слизи. У больного прощупываются увеличенные печень и селезенка. Возникает рвота, наблюдается слабость. После лечения чаще всего у детей происходит быстрое выздоровление. Для грудного ребенка возможен летальный исход вследствие тяжелого отравления организма.
Иногда наблюдается развитие респираторной и тифоподобной форм, при которых к симптомам поражения кишечника присоединяются насморк, боль в горле, нарушения работы сердца (тахикардия, снижение артериального давления и частоты пульса). В очень редких случаях у детей нескольких месяцев жизни возникает септическая форма заболевания – наиболее опасная. При этом развиваются тяжелейшие осложнения (пневмония, менингит, остеомиелит).
Ротавирусная инфекция
После инкубационного периода, составляющего 1-3 дня, в течение 1 суток развиваются симптомы гастрита и энтерита. У ребенка возникает частый пенистый стул, рвота, слабость, вызванная интоксикацией. Повышается до 38° температура. Эти симптомы сочетаются с проявлениями респираторного заболевания (кашлем, раздражением горла, насморком). Выздоровление обычно наступает через 4-7 дней.
Видео: Лечение при ротавирусе
Стафилококковая инфекция
Проявляется тяжелым токсикозом. Каловые массы водянистые, зеленого цвета, имеют примеси слизи. Как правило, такое кишечное заболевание проявляется на фоне бактериального поражения других органов, сопровождает пневмонию, гнойный отит, ангину. Выздоровление зависит от тяжести основного заболевания.
Кампилобактериоз
Передаются человеку от больных животных через мясные и молочные продукты питания (зоонозная инфекция). Чаще всего заражаются дошкольники. Бактерии начинают развиваться в тонком кишечнике, затем по лимфоузлам распространяются на остальные отделы. Инкубационный период составляет 2-3 дня.
Появляются боли в мышцах, судороги, температура до 40-41°С, понос (стул частый, жидкий, зловонный), тошнота, рвота. Происходит резкое обезвоживание, истощение организма, снижение уровня гемоглобина в крови, увеличение печени.
Нередкими осложнениями являются аппендицит, гастроэнтероколит. Возможно появление очагов гнойного воспаления в сердце, легких, суставах.
Видео: Симптомы различных кишечных заболеваний
Что делать при признаках заболевания кишечника у ребенка
Врачи советуют, не теряя драгоценного времени, повести малыша к врачу. Необходимо вспомнить, чем его кормили в последнее время, какой продукт мог быть зараженным.
Всем остальным членам семьи рекомендуется как можно чаще мыть руки, используя дезинфицирующие средства. Больному ребенку должна быть выделена отдельная посуда, которую следует каждый раз кипятить после употребления.
Не следует стараться сразу остановить понос и рвоту. Организм должен очиститься от токсинов. Если ребенка тошнит, но рвоты нет, следует ее вызвать специально. Ускорить выведение токсинов можно с помощью очистительной клизмы (используется кипяченая вода с температурой 20°).
О возникновении обезвоживания можно судить по потемнению мочи, редкому мочеиспусканию, отсутствию слез при плаче.
Необходимо немедленно вызвать «скорую», если боль в животе усиливается, наблюдается беспрерывная рвота, так что ребенка невозможно напоить. У больного наблюдаются признаки тяжелого обезвоживания: он не мочился больше 6 часов, кожа имеет сероватый оттенок, под глазами темные круги, язык сухой. В каловых массах появилась кровь.
Диагностика
Основным методом диагностики кишечных заболеваний является бактериологический анализ кала, рвотных масс, крови. При этом устанавливается тип возбудителя инфекции.
Проводится иммуноферментный анализ крови (ИФА), позволяющий выявить возбудителей по наличию антител.

Расшифровка копрограммы, полученной после расширенного анализа кала, позволяет установить локализацию инфекции по цвету каловых масс, их консистенции, запаху, наличию слизи, крови, непереваренных остатков пищи.
Кишечная инфекция у детей может по симптомам иметь сходство с такими патологиями, как лактозная недостаточность, панкреатит. Анализы позволяют точно установить характер заболевания и определить необходимость лечения.
Примечание: Если жалоб на плохое самочувствие нет, но бактерии или вирусы обнаружены, значит, ребенок является их носителем, а его иммунная система с инфекцией справляется, не давая малышу заболеть. Для окружающих он заразен, для нейтрализации инфекции обязательно требуется лечение.
Лечение
При появлении у ребенка симптомов кишечного инфекционного заболевания, в первую очередь, проводится борьба с обезвоживанием организма, вводится строгая диета. Поить больного следует не просто водой, а специальными солевыми растворами (такими как регидрон, гастролит, хумана), чтобы восполнить потерю важнейших минеральных веществ.
В домашних условиях при отсутствии готовых препаратов можно поить ребенка раствором, приготовленным из 1 л воды, 1 ч. л. поваренной соли, 1 ч. л. пищевой соды и 2 ч. л. сахара. Для того чтобы всасывание жидкости происходило быстрее, ее надо подогреть до температуры тела больного. В стационаре при невозможности напоить ребенка обычным способом ему внутривенно вводится физраствор с глюкозой.
Очень часто голодание и обильное лечебное питье приводят к полному выздоровлению за несколько дней без применения лекарственных средств.
Основой диетического питания должны стать жидкие супы с добавлением риса и овощей, а также каши из различных круп, приготовленные на воде. Соблюдать диету необходимо и после выздоровления, добавляя в пищу постепенно фруктовые пюре, печенье, вареное нежирное мясо.
Для восстановления работы кишечника назначаются ферменты, препараты с лактобактериями, бактериофаги (дизфаг, колифаг и другие). Применяются жаропонижающие средства, а также спазмолитики для обезболивания.

Лечение антибиотиками (гентамицином, канамицином), а также антисептическими препаратами (фуразолидоном, невиграмоном) проводится в тех случаях, когда в каловых и рвотных массах присутствует кровь, диарея не прекращается в течение нескольких дней. Такие препараты обязательно применяются при лечении холеры, лямблиоза, тяжелых форм других кишечных заболеваний.
Часто врачи назначают энтеросорбенты (смекта, энтеросгель, полисорб, фильтрум), способные поглощать токсины и ускорять очистку организма от вредных веществ.


