Первая одежда ребенка: правила выбора
Позаботиться о первом гардеробе крохи стоит еще до его рождения. Ведь после родов у молодой мамы вряд ли окажутся силы и возможности ездить по магазинам, а первая одежда для ребенка будет нужна уже после выписки из роддома. Какой же минимум вещей понадобится малышу в первые месяцы?
Екатерина Белова
Товаровед, г. Москва
Первая одежда для ребенка: распашонки и кофточки
Традиционно самая первая одежда новорожденных детей – распашонки. У распашонок очень простой крой, шьются они швами наружу из легких и мягких хлопчатобумажных тканей: бязь, ситец, фланель, трикотаж. Запахивать распашонки можно как на груди, так и задом наперед на спинке. Однако если мама не планирует пеленать кроху, то распашонки вряд ли пригодятся. Не имеющие застежек, они постоянно будут распахиваться и выбиваться из-под ползунков или штанишек. Лежать на образовавшихся складках крохе неудобно, к тому же его животик, спинка и грудка будут постоянно оголяться и мерзнуть. В этом плане, конечно, практичнее распашонки, уже имеющие завязки (безопаснее, если они будут не на шее, а по бокам под рукавами) или кнопки-застежки на плечах. Но даже и они по удобству не сравнятся с кофточками или боди.
Кофточки из мягкого бельевого трикотажа не запахиваются, а застегиваются спереди на кнопочки или пуговки, хорошо сидят на малышах. Выбирая кофточки, лучше отдать предпочтение моделям не на пуговицах, а на кнопках: во-первых, их быстрее застегивать, а во-вторых, нет опасности, что кроха оторвет плохо пришитую пуговицу и проглотит ее.

И распашонки, и кофточки шьются как с коротким, так и с длинным рукавом. Для самых маленьких предлагаются модели с зашитыми рукавами, чтобы кроха не мог случайно поцарапать себя, а также чтобы маленьким ручкам было теплее. В этих же целях используются и рукавички-царапки.
Однако злоупотреблять такими «приспособлениями» не стоит. Ведь малыш должен все трогать и щупать – это очень важно для его развития. Хороший выбор – рукава с отворотами-кармашками, в которые по необходимости можно прятать маленькие кулачки, а потом так же быстро их вынимать.
Понадобится еще и теплая кофточка с капюшоном или без. Например, шерстяная или хлопчатобумажная. Приятны на ощупь мягкие кофточки из кашемира, флиса и велюра. Главное, чтобы кофта не была слишком «пушистой», так как ворсинки и пушинки будут прилипать к ручкам и есть риск, что они попадут малышу в рот, нос, глаза. Это опасно – он может поперхнуться.
Первая одежда для ребенка: боди

Боди для новорожденного – одна из самых любимых мамами малышовых одежек, совмещающая в себе сразу и кофточку, и трусики, ластовица которых застегивается на кнопочки. Можно без проблем сменить подгузник, лишний раз не раздевая и не беспокоя тем самым малыша, при этом подгузник будет хорошо поддерживаться снизу, а его липучки останутся закрытыми, поэтому ребенок не сможет их расстегнуть. За счет того, что боди шьется из хорошо растягивающегося хлопчатобумажного трикотажа, оно комфортно облегает тело малыша, одновременно оставляя ему полную свободу движения.
Выбирая боди для новорожденного, лучше остановиться на моделях, которые не нужно надевать через голову. Для первых двух-трех месяцев очень удобны боди, которые расстегиваются полностью. Чтобы переодеть кроху, достаточно будет лишь положить его на разложенное боди, вставить ручки в рукава и застегнуть кнопочки спереди (или по бокам) и между ножек. У боди должен оставаться некоторый запас длины, в том числе и с расчетом на наполненный подгузник.
На лето малышу двух-трех месяцев от роду можно купить парочку песочников. По сути, это прогулочный вариант боди, у которого вместо «трусиков» – «шорты» с кнопками по шаговому шву. Есть песочники с короткими рукавами и без них. Модели без рукавов (в том числе на лямках и с открытой спинкой) предполагается носить как на голое тело, так и на футболку или рубашечку, часто идущие в комплекте.
Первая одежда малыша: ползунки и комбинезоны
.jpg)
Еще одна широко используемая малышовая одежка – ползунки: с грудкой на лямках или завязках и ползунки-штанишки с резинкой по талии. Чтобы определиться, какие же из них удобнее, стоит купить на пробу ползунки разных фасонов. Например, штанишки на резинке быстрее и проще менять. Однако их не рекомендуется использовать, если у младенца еще не зажила пупочная ранка (чтобы лишний раз не задевать ее резинкой). К тому же, как только малыши подрастают, начинают активно переворачиваться и ползать, штанишки имеют обыкновение сползать с их попок. А вот ползунки с грудкой, застегивающиеся на плечах, хорошо держатся, поэтому даже самый непоседливый ребенок не сможет их потерять. Резинка штанишек должна быть мягкой, эластичной и не пришивной, а вставной. В этом случае мама сама по необходимости сможет подтянуть ее потуже или ослабить, ориентируясь на своего малыша.
Предпочтительнее ползунки и штанишки не просто с зашитыми снизу «ножками», а с пришивным оформленным следом – в них крохе будет удобнее. Причем нужно следить за тем, чтобы длина следа соответствовала размеру стопы ребенка, и ему не приходилось поджимать пальчики. То же самое касается и длины штанин – в слишком объемных, но ставших уже короткими ползунках (и комбинезонах тоже) можно сразу и не заметить, что кроха вынужден подгибать ножки в коленях. Быстро сменить испачканный подгузник помогут кнопки по шаговому шву ползунков.
Комбинезончики (их еще называют слипы) удобны тем, что ребенок будет в два счета полностью одет буквально одной одежкой. Помимо комбинезонов с длинными рукавами и штанишками со следом, есть модели с коротким рукавом и открытыми «ножками». Комбинезончики шьются из разных материалов, на любую погоду – есть совсем тонкие и легкие, есть более теплые, с мягким начесом. У одних моделей имеется застежка на кнопки/пуговицы/молнию спереди, у других – диагональная застежка от ножки до противоположного плеча. Для замены подгузника предусмотрены застежки в шаговом шве.
Размерный ряд
.jpg)
Определившись с тем, что покупать, возникает вопрос с размерами. А здесь могут возникнуть сложности из-за того, что на изделиях разных производителей размеры могут обозначаться совершенно по-разному. Например, размер самых маленьких ползунков на ярлыках может выглядеть так:
«56» (по росту ребенка), «18» (по полуобхвату груди), «(50–56)-36» или «56-40» (учитывается соотношение «рост – обхват груди»), «(0–1)» или «newborn» (указывается возраст малыша). С такой «вариативностью» в размерах запутаться при подборе детской одежды для своего крохи совсем не мудрено. С таблицей определения размеров выбрать одежду для грудничков будет гораздо проще.
Как выбрать детскую одежду
Современные магазины детской одежды представляют огромный ассортимент вещей. Задача родителей – выбрать наиболее подходящие наряды, обувь, учитывая множество моментов и индивидуальные особенности малыша. Как сделать гардероб ребёнка идеальным? Важно проследить, чтобы каждая вещь была безопасной, комфортной, приносила только пользу. Стоит подумать и о развитии малыша, эстетике нарядов. Из этой статьи вы узнаете, как правильно выбирать детскую одежду. Мы рассмотрим основные принципы отбора.

Вы хотите воспитать у ребенка хороший вкус в одежде? Что ж, добиться этого не так уж сложно. Взять, например, наш подход к развитию детской речи. Еще до того момента, как ребенок произнесет свои первые слова, мы стараемся говорить с ним правильным и красивым языком. Так же и в вопросах вкуса: с самого раннего возраста старайтесь уделять особое внимание тому, что вы надеваете на ребенка. Важны и цвет, и фасон, и стиль, и рисунок, и комбинации вещей. Ребенок с радостью будет воспринимать эту игру в одевание и впоследствии станет расценивать ее как легко разрешимую задачу.
Очень важные моменты
В первую очередь надо обращать внимание на самые важные критерии, связанные с безопасностью, комфортом малыша, а также устойчивостью вещей к износу. Рассмотрим ключевые моменты подробнее.
Безопасность
Дети особенно уязвимы. Необходимо приобретать товары в хорошо зарекомендовавших себя магазинах, от известных производителей. Они шьют одежду из безопасных, экологичных материалов, используют специальные безопасные красители. Такая одежда не вызывает раздражения на коже, аллергические реакции. Если продавец выдал чек с гарантией качества на изделие – это хороший знак. Значит, что одежда качественная и соответствует необходимым требованиям.
Комфорт
Ребёнок должен ощущать себя максимально комфортно. Особые материалы, сеточки, подкладки и наполнители способны сделать одежду удобной. Создаётся оптимальный микроклимат, кожа дышит. Важно подбирать наряды таким образом, чтобы в любую погоду малыш мог спокойно пойти погулять.
Устойчивость к износу
Детские вещи, устойчивые к износу, можно дольше использовать, даже передавать младшим ребятам. Кроме того, мамам приходится часто стирать наряды, поэтому они должны сохранять первозданные характеристики и после многочисленных стирок. Качественная одежда хорошо выдерживает износ, длительное время оставаясь привлекательной. (читаем полезную статью о том, как правильно ухаживать за детской одеждой)
Заглядывайте в отделы одежды как для мальчиков, так и для девочек
Вы обращали внимание, что существует много универсальных вещей? Кофточки, свитера, штаны на резинках с одинаковым успехом могут носить мальчики и девочки. Также многие универсальные оттенки, принты и фасоны подходят всем детям вне зависимости от того, мальчик это или девочка. Поэтому запомните хороший совет: обязательно расширяйте сферу поиска, когда выбираете в магазине наряды для малыша – заходите в оба отдела: для девочек и мальчиков.
Одежда большего размера тоже подойдёт!
Дети растут быстро, поэтому иногда вы вполне можете приобретать наряды большего размера. Например, брючки подворачивают, а футболки используют в роли туник. Качественная одежда носится долго, легко выдерживает частые стирки. Поэтому наряды, купленные на вырост, непременно пригодятся. Конечно, это должны быть хорошие вещи, которые понравились вам и ребёнку. Тогда малыш будет с радостью долго их носить, и вы останетесь довольны.
Джинсовые наряды
В моде снова джинсовые вещи. Ребята любят такие наряды за их красоту, популярность, а родители высоко ценят практичность. Действительно, за джинсовой одеждой проще ухаживать, она хорошо выдерживает стирки. Кроме того, в джинсовых брюках, курточках и юбочках очень удобно. Создаётся оптимальный микроклимат, движения не сковываются. В любой сезон дети с удовольствием носят модные джинсовые наряды. Фабрики выпускают очень красивые, броские модели, украшая материал блёстками и бисером, всевозможными аппликациями, набивными рисунками и шнуровками.
Как правильно выбрать цвет?
Для многих родителей проблемой становится выбор оттенка. Магазины предлагают яркую, многоцветную детскую одежду. Кому-то больше по душе натуральные гаммы, а кто-то любит броские цвета. Что же выбрать? Остановимся на ключевых моментах.

- Однотонные наряды позволят вам с лёгкостью составлять ансамбли. Выглядит такая одежда более стильно. Подобные вещи обязательно должны быть в гардеробе;
- Пёстрые многоцветные наряды, вещи с яркими принтами, аппликациями набивными рисунками очень нравятся самим детям. Следует иногда пополнять гардероб и такой одеждой, чтобы ребёнок мог носить понравившиеся вещи;
- Нейтральные оттенки помогают быстро комбинировать наряды. Естественные приглушённые цвета успокаивающе действуют на детскую нервную систему. Если ребёнок гиперактивный, ему как раз подойдёт одежда спокойных натуральных тонов. Эти наряды станут лучшим выбором и для тех, кто планирует заводить ещё одного малыша: вещи универсальных цветов пригодятся девочкам и мальчикам.
Напрашивается вывод: гардероб должен быть разнообразным. Одежда нейтральных оттенков составит в нём наиболее практичную основу.
Кстати! Выбирая одежду для ребенка, обращайте внимание на универсальные цвета, которые подойдут и мальчикам, и девочкам. Так вы сможете легко комбинировать вещи друг с другом, создавая стильные наряды. А если вы задумываетесь о рождении второго ребенка, одежда нейтральных оттенков сможет перейти младшему братику или сестренке!
Вещи-трансформеры
Производители стали выпускать всё больше детских вещей-трансформеров. Они могут «расти» вместе с малышом, менять фасон. Это очень удобно, позволяет значительно экономить. Разумеется, стоит рассмотреть предложения и выбрать несколько трансформирующихся нарядов для детей. Особенно удачными бывают кофточки, комбинезоны и брючки, вещи с регулирующимися резиночками. (Например, благодаря отворотам детские брючки могут превратиться в шорты, а кофточка с длинным рукавом — в легкую футболку-поло. Кроме того, достаточно много предметов детской одежды регулируются в поясе резинкой — это очень удобно!)
Красители
Особое внимание уделяйте красителям. Недобросовестные производители используют некачественные красители, желая сэкономить деньги. Такие колеры – вредные химикаты, которые могут быть опасными для ребёнка. Вещи, окрашенные подобными составами, быстро линяют, теряют чёткость рисунка, первозданный оттенок. Кроме того, химикаты нередко вызывают раздражение на коже, зуд, аллергию.
Чтобы не купить вещь с плохим красителем, попробуйте тщательно понюхать одежду. Обычно некачественные колеры дают неприятный запах, несвойственный хорошей ткани. Если вам что-то показалось подозрительным, одежду лучше не приобретать.
Персональное видеопоздравление от Деда Мороза:

Синтетика или натуральные материалы?
Сейчас всё чаще можно услышать советы: детей нужно одевать только в наряды из натуральных материалов (лен, хлопок, шелк, вискоза. При покупке одежды нужно посмотреть состав ткани на бирке изделия). Безусловно, синтетические ткани не так приятны для тела, но это не значит, что от них надо отказываться полностью. Постарайтесь придерживаться золотой середины.
Вы вполне можете выбирать вещи, в составе которых есть и синтетические материалы. Желательно, чтобы процент синтетики был не очень большим. Например, буквально 3-5% эластана сделают наряд заметно устойчивее к износу, удобнее.
Летом действительно лучше отдавать предпочтение лёгким натуральным материалам. Наиболее удачный выбор – детские вещи из хлопка. Они не вызывают раздражения, обеспечивают отличный микроклимат.
Эстетическое развитие
Выбирайте красивую детскую одежду в разных стилевых направлениях! Пусть у вашего ребёнка будут праздничные, повседневные, элегантные и изысканные наряды на разные случаи. Например, в гости к взрослым вполне можно отправиться с мальчиком, нарядив его в элегантный костюмчик, а девочку в шикарное платье 🙂


Красота наряда имеет огромное значение для маленьких модниц. Помните, что эстетическое развитие необходимо начинать с раннего возраста. Учите детей одеваться привлекательно, со вкусом. Не пренебрегайте и актуальными тенденциями. Например, если вам что-то не по душе в современной моде, подросткам лучше объяснить, в чём именно заключается безвкусица. И обязательно найдите оптимальную замену, которая понравится ребёнку.
 Дизайн
Дизайн
Выбор детской одежды очень большой. Огромной популярностью пользуются футболки с набивными рисунками, изображениями цифр и надписями. Вы можете приобрести несколько футболок, если они нравятся ребёнку.
Девочки чаще отдают предпочтение ярким оттенкам, изображениям цветов. Востребована одежда в клетку. В прохладную погоду шотландские мотивы идеально подойдут, а в летний зной лучше надевать светлые наряды нежных оттенков.
 Наряды для самых маленьких
Наряды для самых маленьких
Проявите особую заботу о комфорте и безопасности крохи. Грудные малыши уязвимы. Даже не очень толстый шов может натереть кожу, вызвать раздражение и зуд. Оптимальный вариант – выбирать вещи с наружными швами.
Когда ребёнок только учится ползать, ходить, для него лучше найти вещи с уплотнителями в области локтей, коленок. Тогда малышу будет удобнее.
Особенности примерки
Пришли в магазин вместе с ребёнком? Тогда используйте возможность примерять и оценивать одежду на все сто процентов!
- Нюхайте вещи. Резкие, неприятные запахи – плохой признак. Вероятно, это некачественная одежда;
- Обязательно учитывайте пожелания детей. Отлично, когда вещи им нравятся;
- Щупайте ткань. Она не должна быть слишком грубой;
- Проверяйте уровень качества. Швы должны быть аккуратными, на хорошей одежде нет торчащих ниток;
- Ребёнок должен примерять вещи. Просите его приседать, ходить, поднимать и разводить в сторону руки. Так вы определите, насколько ему комфортно в одежде.
Выбирайте с умом
Красивый принт, яркая аппликация или милые «ушки» на комбинезоне не должны быть главным критерием при выборе одежды для ребенка. Обязательно обращайте внимание на состав ткани, мягкость швов, качество фурнитуры. Помните, что самое главное — это удобство. Вашему малышу должно быть комфортно и уютно в обновках!
Учитывайте все советы! Удачных покупок!
 Интернет магазин БАБАДУ – хорошая одежда и обувь для новорожденных и детей от 2-х лет – http://babadu.ru/store/198/?bba_aid=62517995
Интернет магазин БАБАДУ – хорошая одежда и обувь для новорожденных и детей от 2-х лет – http://babadu.ru/store/198/?bba_aid=62517995
Итак, детская одежда – это:
- Простота в использовании: свободный покрой, чтобы легче было научить ребенка одеваться и раздеваться самостоятельно. Застежка – немаловажный факт: чем проще, тем удобнее и вам, и ребенку;
- Комфорт для ребенка: она не должна стеснять движения, иметь детали, раздражающие кожу; изнаночные швы должны быть плоскими. В зимней одежде обращайте внимание на наличие капюшона с утяжкой, закрытого горла, защитных резинок на манжетах и штанинах;
- Легкость ухода: дети любят ползать, лазать, бегать, поэтому лучшая одежда та, которую удастся без проблем постирать;
- Удобство. Брюки и юбки желательно выбирать с поясом на резинке. Не надевайте на ребенка очень плотные брюки, когда он привыкает к горшку; ему должно быть удобно снимать штанишки, когда захочется в туалет;
- Качественный материал. Внимательно изучите правила ухода за одеждой, чтобы она служила дольше.
 Интернет магазин БАБАДУ – хорошая одежда и обувь для новорожденных и детей от 2-х лет – http://babadu.ru/store/198/?bba_aid=62517995
Интернет магазин БАБАДУ – хорошая одежда и обувь для новорожденных и детей от 2-х лет – http://babadu.ru/store/198/?bba_aid=62517995
Себе гардероб подбирать вы уже научились, а вот ребенку – пока нет? Роман Медный исправит положение! Мы будем учиться подбирать детям одежду в холодный сезон. Как сделать малыша модником, чтобы он при этом не замерз? Как понять, не мала ли одежда?
Как выбрать качественную и недорогую детскую одежду
Что говорит нам одежда ребёнка?
Сколько одежды нужно новорожденному

Из этой статьи вы узнаете:
- Какая одежда понадобится малышу в роддоме
- Как одевать новорожденного на выписку
- Что необходимо ребенку для повседневной носки
- Как одевать новорожденного в зависимости от времени года
- Как выбрать одежду для ребенка
- Как ухаживать за одеждой малыша
Рождение малыша – совершенно новый этап в жизни родителей. Он открывается не только положительными эмоциями и приятными хлопотами, но и множеством вопросов, волнующих мам и пап. Один из них – сколько одежды нужно новорожденному. Маленькие детки очень быстро растут, поэтому стоит заранее позаботиться о покупке всего необходимого. В этой статье мы подробно расскажем о том, что нужно приобретать малышу и в каком количестве.
Как одевать малыша в роддоме
Первая одежда новорожденному понадобится уже в роддоме, причем начинать покупки лучше после 25-й недели беременности. Рекомендуется упаковывать вещи в пакеты, так как в большинстве родильных домов запрещается брать с собой дорожные сумки. Подпишите каждый сверток ярким маркером, указав, что и в каком количестве в нем находится.

Все пакеты необходимо показать мужу или кому-то из близких родственников. Расскажите им, что именно нужно будет привезти до и после родов, а что понадобится для выписки. Волнуясь перед появлением малыша, мамочки часто стремятся приобрести абсолютно все, что рассчитано на новорожденных деток. Планируя, сколько одежды нужно новорожденному в роддом, достаточно включить в список эти вещи:
- Подгузники . В роддом нужно будет взять одну пачку самых маленьких памперсов (для деток до 4 кг). На тот случай, если малыш родится крупным, купите еще несколько, но большего размера (до 6 кг). В родильный зал достаточно взять лишь пару штук. Остальная пачка берется в палату, где вы будете находиться до выписки.
- Пеленкибайковые и ситцевые. Даже если вы не планируете пеленать малыша, все равно стоит взять с собой несколько пеленочек. Их можно использовать в качестве подстилки.
- Ползунки . В родильный зал вам нужно будет взять две пары ползунков. Еще несколько комплектов возьмите в палату. Обычно мамочки берут по 2 пары на каждый день. Можно купить на широкой резинке или с застежками на плечах. Лучше приобрести сразу обе модели, так вы сможете в дальнейшем понять, какая одежда удобнее.
- Распашонки берут из расчета использовать по одной в день. Приготовьте одну для родильного зала, четыре – для палаты. Это минимальное количество, а сколько штук возьмете именно вы – решайте самостоятельно.
- Кофточки на пуговках . Для роддома достаточно взять три штуки.
- « Человечки ». Данная одежка очень удобна для прохладных периодов. На первое время вам будет достаточно двух штук. Если вы берете в роддом распашонки и ползунки, «человечки» вам не пригодятся.
- Носочки . У новорожденных еще не налажена терморегуляция, поэтому у них все время мерзнут ножки. В роддом обязательно нужно взять несколько пар носочков: одну – для родильного зала, еще две – в палату.
- Шапочки . Возьмите в роддом три штуки. Одна из них пригодится в родильном зале, две – в палате.
- Одеяльце . При выборе материала учитывайте время года. Одеяло должно быть достаточно теплым для малыша.
- Царапки . Они надеваются на ручки новорожденному, чтобы он случайно не поранил себя.
Что нужно новорожденному на выписку
Задаваясь вопросом, сколько одежды нужно новорожденному, не забудьте учесть конверт для малыша. Его удобно использовать для пеленания при выписке из роддома. Изготовители предлагают нам огромный ассортимент таких одеял, различающихся по цвету, материалу, способу пеленания. Зимой конверт может пригодиться как альтернатива комбинезону.
Еще одно преимущество конверта в том, что оно может легко использоваться как одеяльце. Плотные меховые – хороши для зимних прогулок, тонкие – для лета. В магазинах можно встретить широкий выбор вязаных, меховых, флисовых изделий.
При покупке конверта новорожденному проверьте качество представленных моделей. Они должны иметь аккуратные швы и минимум застежек. Цвета выбирайте нежные, приятные глазу: голубые, розовые, пастельные, белые.
В магазинах можно встретить конверты, где верхняя часть выполнена в виде кофточки, а низ имеет стандартную форму. Модель удобна тем, что в ней ручки малыша свободны. Внизу также достаточно места для движения ножками.
Сколько одежды нужно новорожденному на первое время
Сколько и какой одежды нужно купить новорожденному летом? Вот полный список вещей для ежедневной носки. Однако стоит учитывать, что в холодный период (зима, осень) малышу потребуется более теплая одежда:
Пневмония у новорожденного ребенка: диагностика и лечение
Пневмония — одно из распространенных и опасных инфекционно-воспалительных заболеваний периода новорожденности, особенно у недоношенных младенцев. Патология характеризуется развитием активного воспалительного процесса паренхимы легких и стенок бронхов.

Заболевание отличается моментом заражения и видом инфекционного агента. Инфицирование наступает в процессе вынашивания (внутриутробная пневмония), в родах (аспирационная или интранатальная) и в послеродовом периоде (постнатальная).
Внутриутробная пневмония
Заболевание возникает в результате инфицирования плода:
- трансплацентарно, гематогенным путем;
- антенатально, при инфицировании через зараженные околоплодные воды — инфекционный агент попадает непосредственно в легкие плода.
Причины развития внутриутробной пневмонии:
- реализация и генерализация TORCH-инфекции (токсоплазмоза, хламидиоза, цитомегаловирусной или герпетической инфекции, листериоза, сифилиса);
- инфекционно-воспалительные заболевания мочеполовой системы и желудочно-кишечного тракта у беременной с нисходящим путем инфицирования и заражением околоплодных вод (наиболее частым возбудителем считается стрептококк группы В (серовары I и II);
- острые вирусные и бактериальные инфекции, перенесенные беременной на поздних сроках беременности.
Чаще всего заражение плода происходит в последние недели, сутки или часы перед родами. Риск развития внутриутробно обусловленного воспаления легких у плода значительно выше у недоношенных детей.
Факторы риска и причины внутриутробного инфицирования плода с развитием воспаления легких:
- хроническая внутриутробная гипоксия;
- врожденные пороки развития бронхолегочной системы;
- гестационная незрелость плода, недоношенность;
- эндометриты, цервициты, хориоамниониты, вагиниты, пиелонефриты у роженицы;
- фетоплацентарная недостаточность с нарушением плацентарного кровообращения.
Отличительными чертами внутриутробной пневмонии являются:
- развитие симптомов заболевания в первые сутки жизни ребенка (до выписки из роддома), реже в течение 3-6 недель (хламидийная и микоплазменная пневмония);
- болезнь сопровождается другими проявлениями внутриутробной инфекции — сыпь, конъюнктивит, увеличение печени и селезенки, симптомы менингита или энцефалита, другие патологические проявления TORCH-инфекции;
- патология чаще проявляется двухсторонним воспалительным процессом, усугубляющим течение заболевания;
- заболевание протекает на фоне глубокой недоношенности, болезни гиалиновых мембран, множественных ателектазов или бронхоэктазов и других пороков развития бронхов и легких.

К симптомам внутриутробной пневмонии относятся:
- одышка, возникающая сразу после родов или в первые несколько суток после рождения ребенка, реже в более поздний период;
- участие в акте дыхания вспомогательных мышц, которое проявляется втягиванием межреберных промежутков, яремной ямки;
- пенистые выделения из ротовой полости;
- приступы цианоза и апноэ;
- отказ от еды, срыгивания;
- утомляемость при сосании;
- лихорадка;
- частый малопродуктивный кашель, иногда до рвоты.
Дополнительными признаками внутриутробной пневмонии являются:
- нарастающая бледность кожи;
- повышенная кровоточивость;
- увеличение печени и селезенки;
- склерема, различные экзантемы и энантемы;
- нарастающее снижение массы тела.
При отсутствии своевременной диагностики и назначения адекватного лечения у ребенка отмечается усугубление дыхательной недостаточности, развитие сердечной и сосудистой недостаточности и инфекционно-токсического шока.
Особенно часто патология развивается у глубоко недоношенных новорожденных или у ребенка со значительной морфофункциональной незрелостью дыхательной системы (при нарушении синтеза сурфактанта, пневмотораксом, множественными врожденными пороками развития легких и бронхов, тимомой).
Поэтому течение болезни усугубляется сложными сопутствующими патологиями и часто приводит к летальным исходам, особенно тяжелая двухсторонняя пневмония.
Истинные внутриутробные пневмонии встречаются в 2-4 % случаев, наиболее часто у новорожденных развиваются пневмонии во время или после рождения.
Интрнатальная пневмония
При интранатальной пневмонии возбудителями инфекционно-воспалительного процесса являются различные инфекционные агенты с заражением в родах:
- при прохождении ребенка через инфицированные пути;
- при заглатывании инфицированных околоплодных вод или мекония (аспирационная пневмония).

Развитию инфекционного процесса при интранатальной пневмонии способствуют:
- недоношенность или выраженная морфофункциональная незрелость новорожденного;
- внутриутробная гипотрофия;
- асфиксия в родах;
- нарушение легочно-сердечной адаптации новорожденного;
- дистресс-синдром (синдром угнетения дыхания) после общей анестезии в результате операции кесарева сечения значительно увеличивают риск развития пневмонии у детей;
- длительный безводный период в родах;
- лихорадка у роженицы.
Постнатальная пневмония – это воспаления легочной ткани, развившиеся после рождения ребенка: стационарные, госпитальные (нозокомиальные) или негоспитальные («домашние») пневмонии у новорожденного.
В зависимости от возбудителя выделяют следующие формы заболевания:
- вирусные;
- паразитарные;
- бактериальные;
- грибковые;
- смешанные (вирусно-бактериальные, бактериально-грибковые).
Главные причины постнатальной пневмонии:
- асфиксия в родах с аспирацией околоплодных вод и мекония;
- родовая травма, чаще спинальная с поражением шейного отдела позвоночника и верхних грудных сегментов;
- антенатальное поражение мозга;
- пороки развития бронхолегочной системы;
- недоношенность;
- реанимация в родах, интубация трахеи, катетеризация пупочных вен, ИВЛ;
- контакт с респираторными вирусными и бактериальными инфекциями с заражением воздушно-капельным путем после родов;
- переохлаждение или перегревание ребенка;
- срыгивания и рвота с аспирацией желудочного содержимого.
Клинические симптомы постнатальной пневмонии у новорожденного:
- острое начало с преобладанием общей симптоматики — токсикоз, лихорадка, срыгивания, слабость, отказ от еды;
- частый поверхностный малопродуктивный кашель;
- одышка с цианозом и участием вспомогательной мускулатуры;
- пенистые выделения из ротовой полости, раздувание крыльев носа;
- дистанционные хрипы, шумное дыхание (со значительным повышением частоты дыхательных движений) и степень дыхательной недостаточности зависит, сколько составляет ЧДД в минуту;
- присоединение сердечнососудистых нарушений.

Особенности течения постнатальной пневмонии
Клиническая картина воспаления легких в период новорожденности зависит от вирулентности возбудителя, степени зрелости всех органов и систем ребенка и наличия сопутствующих патологических процессов:
- в начальной стадии болезнь имеет стертое течение, и признаки заболевания часто проявляются через несколько часов или суток после развития воспалительного процесса;
- первые симптомы не характерны пневмонии – развивается вялость, слабость, срыгивания, отсутствие температурной реакции объясняется незрелостью системы терморегуляции и иммунологической реактивности организма;
- часто отмечается мелкоочаговый характер воспаления, который трудно диагностируется при аускультации и диагноз ставится только после появления дыхательной симптоматики (одышка, кашель, цианоз);
- катаральные явления при заражении респираторными вирусами часто отсутствуют в связи с ранним поражением паренхимы легких и отсутствием местного иммунитета;
- у доношенных новорожденных, без тяжелой сопутствующей патологии, заболевание имеет благоприятный прогноз для жизни и здоровья при условии своевременной диагностики и раннего начала антибиотикотерапии.
Факторы развития
Факторами развития пневмонии у новорожденного считаются:
- патологическое течение беременности, осложненное акушерской или соматической патологией;
- инфекционно-воспалительные заболевания мочеполовой, дыхательной или пищеварительной системы матери;
- реализация и прогрессирование внутриутробных инфекций;
- хроническая внутриутробная гипоксия и гипотрофия;
- родоразрешение путем кесарева сечения;
- асфиксия в родах с аспирационным синдромом;
- пневмопатии и другие врожденные аномалии бронхолегочной системы;
- наследственные заболевания легких;
- недоношенность;
- внутричерепная или спинальная родовая травма;
- реанимационные пособия в родах (ИВЛ, интубация трахеи);
- срыгивания или рвота с аспирацией пищи;
- неправильный уход за ребенком (переохлаждения, перегревания, недостаточное проветривание помещения);
- неблагоприятная санитарно-эпидемическая обстановка в роддоме и дома;
- контакт с респираторными вирусами, носителями патогенных микроорганизмов с инфицированием дыхательной системы.

Диагностика
Диагностика данного заболевания у новорожденных основаны на комплексном анализе:
- клинических признаков болезни;
- анамнеза;
- осмотра ребенка и физикальных обследований;
- лабораторных показателей (изменений в клиническом анализе крови, газов в крови, КОС).
Но основное значение в качестве метода диагностики имеет рентгенография легких – определяющая очаг воспаления, изменения бронхов и внутригрудных лимфатических узлов, наличие рожденных аномалий и пороков.
Лечение
Пневмония, развившаяся в период новорожденности, считается опасной патологией, требующей постоянного наблюдения за состоянием ребенка и лекарственной коррекции. Поэтому лечится заболевание только в условиях стационара, его длительность (сколько времени малыш будет находиться в отделении) зависит от тяжести заболевания и наличия осложнений .
Терапию пневмонии у новорожденного начинают с назначения антибиотиков широкого спектра действия, коррекции нарушенного гомеостаза, дыхательных и сердечнососудистых нарушений, уменьшения токсикоза.
За малышом необходим постоянный уход:
- кормление грудным молоком или адаптированной смесью из зонда или рожка до исчезновения дыхательных нарушений и улучшения самочувствия ребенка;
- гигиенический уход за кожей;
- создание комфортного микроклимата в помещении или кувезе (у недоношенных новорожденных);
- профилактика переохлаждения или перегрева малыша, частое изменение положения тела.

Дополнительно назначается лечение:
- иммуноглобулины или другие иммуностимуляторы;
- симптоматические препараты (жаропонижающие, противокашлевые, муколитики, противовоспалительные лекарственные средства);
- витамины;
- пробиотики;
- общеукрепляющий и вибрационный массаж;
- физиотерапевтические процедуры, горчичные обертывания, масляные компрессы, ингаляции.
Длительность лечения пневмонии у новорожденных в среднем составляет около месяца.
Осложнения и последствия
При своевременном и правильном лечении пневмонии последствиями может стать частые простудные и респираторные инфекции, бронхиты, стойкое снижение иммунитета у ребенка.
Осложнения развиваются у малышей с незрелостью органов и систем, внутриутробной гипотрофией, родовыми травмами или пороками развития и другой сопутствующей патологией. Наиболее неблагоприятно протекает двухсторонняя пневмония у недоношенных детей.
Выделяют основные осложнения:
- легочные — ателектазы, пневмоторакс, абсцессы, плеврит, прогрессивная дыхательная недостаточность;
- внелегочные осложнения — отит, мастоидит, синусит, парез кишечника, недостаточность надпочечников, повышенное образование тромбов, сердечнососудистая недостаточность, кардиты, сепсис.
В течение года малыш находится под диспансерным наблюдением врача.
Особенности протекания и лечения у недоношенных детей
У недоношенных новорожденных намного чаще развиваются врожденные и ранние неонатальные пневмонии в сравнении с доношенными детьми, что связано с высокой частотой пневмопатий, пороков развития и внутриутробных инфекций. Пневмония имеет двухстороннюю локализацию воспалительного процесса со скудной клинической картиной, маскирующейся под другие соматические патологии или неврологические заболевания (вялость, адинамия, заторможенность, срыгивания, нарушения сосания).

В клинической картине доминируют признаки токсикоза, а затем дыхательной недостаточности с большой выраженностью гипоксемии и респираторно-метаболического ацидоза. У недоношенных пневмония чаще развивается со скудной клинической картиной и склонностью к гипотермии, высокая температура при воспалении легких возникает редко.
Большая частота внелегочных симптомов, усугубляющих течение болезни – прогрессирующая потеря веса, диарея, угнетение ЦНС с исчезновением сосательного и глотательного рефлексов. У недоношенных малышей отмечается большого количества осложнений как легочных, так и внелегочных.
После перенесенной пневмонии отмечаются бронхолегочные дисплазии, вызывающие рецидивирующие бронхолегочные заболевания.
Профилактика
К основным профилактическим мероприятиям пневмонии у новорожденных относятся:
- полное устранение главных предрасполагающих и провоцирующих факторов;
- диспансеризация и оздоровление женщин, планирующих беременность, санация всех очагов инфекции до наступления беременности;
- контроль течения беременности и внутриутробного развития плода, устранение всех вредностей, скрининговые обследования;
- правильная тактика ведения родов, профилактика родовых травм;
- соблюдение санитарных и эпидемиологических мероприятий в родильном доме и соблюдение режима кувеза при глубокой недоношенности.
Профилактикой постнатальной пневмонии является полное ограничение контакта с инфекционными больными, естественное вскармливание и создание комфортного режима в помещении, где постоянно находится ребенок.
Воспаление легких у новорожденных лечится сложно, часто вызывает диспластические процессы бронхов и альвеол, легочные и внелегочные осложнения, поэтому профилактика возникновения данной патологии – основа здоровья малыша в будущем.
Автор: Сазонова Ольга Ивановна, педиатр
Болезни дыхательных путей у детей до года
Пневмония у новорожденных

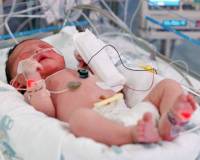
Пневмония у новорожденных — это острое инфекционно-воспалительное поражение респираторных отделов легких. Основные причины: возбудители TORCH-комплекса, стрептококки и стафилококки, хламидии, другие патогены, колонизирующие родовые пути матери. Заболевание проявляется синдромом дыхательных расстройств, инфекционным токсикозом, неврологическими нарушениями. Для диагностики неонатальных пневмоний проводят рентгенографию ОГК, бакпосев мокроты, серологические и общеклинические исследования крови. Лечение включает этиотропную антибиотикотерапию, кислородную поддержку, патогенетические медикаменты (иммуномодуляторы, инфузионные растворы).
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы пневмонии у новорожденных
- Осложнения
- Диагностика
- Лечение пневмонии у новорожденных
- Консервативная терапия
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Пневмония — одна из основных проблем практической неонатологии. Заболеваемость составляет около 1% среди доношенных новорожденных и до 10% среди недоношенных. У младенцев, которые сразу после рождения находились на длительной ИВЛ, распространенность нозокомиальной пневмонии составляет до 40-45%. Воспаление легких рассматривается в качестве основной причины или сопутствующего фактора до 25% летальных исходов в период неонатальности. По данным Росстата, младенческая смертность от пневмонии достигает 7,5%.

Причины
У новорожденного собственный иммунитет крайне низкий, а все системы органов находятся в состоянии транзиторных приспособительных реакций и еще не адаптировались к смене условий после рождения. Поэтому младенцы очень чувствительны к любым видам инфекций, от которых преимущественно страдают кожа и респираторный тракт. Этиологическая структура неонатальных пневмоний отличается от таковой у старших детей и взрослых. Конкретные причины зависят от пути заражения:
- Трансплацентарный. В утробе матери ребенок чаще сталкивается с инфекциями TORCH-комплекса, которые имеют тропность к эпителию дыхательных путей, — с краснухой, токсоплазмозом, простым герпесом и цитомегаловирусом. В редких случаях происходит заражение сифилисом и туберкулезом.
- Интранатальный. Во время родов основной путь инфицирования — контактный, который реализуется при прохождении через материнские родовые пути. Если они не санированы, новорожденный может заразиться хламидиями, кишечной палочкой микоплазмой и уреаплазмой. Чаще других встречается хламидийная пневмония (33% случаев).
- Постнатальный. После рождения заражение младенца может произойти в стационаре, особенно, если ему проводят инвазивные манипуляции или кислородную поддержку. Здесь на первый план выходят золотистые стафилококки, синегнойная палочка, вирусы гриппа и парагриппа. Причины постнатальных пневмоний также включают грибы рода Кандида, аденовирусы, микобактерии туберкулеза.
Основной предрасполагающий фактор пневмонии у новорожденных — недоношенность, которая в 10 раз повышает риск заболевания. На втором месте стоят дыхательные нарушения, требующие интубации и применения ИВЛ. Частота пневмоний возрастает у детей с врожденными аномалиями дыхательных путей. Легочному воспалению способствует желудочно-пищеводный рефлюкс, при котором зачастую развивается аспирационный синдром и патогенные бактерии попадают в дыхательные пути.
Патогенез
В большинстве случаев при неонатальных пневмониях наблюдается двустороннее поражение интерстициальной ткани и альвеол, которое вызывает тяжелые гипоксические расстройства и связанный с ними ацидоз. Сочетание гипоксемии и нарушений кислотно-основного равновесия провоцирует полиорганную недостаточность. В первую очередь страдает сердечно-сосудистая система, а при тяжелом течении и другие органы — почки, печень, головной мозг.
Независимо от причины, пневмонии у новорожденных протекают в 3 стадии. Сначала происходит инфильтрация (первая неделя болезни), когда поражаются преимущественно периферические отделы легких. На второй неделе начинается стадия рассасывания, характеризующаяся уменьшением процента затемненных участков и повышением пневматизации. На третьей неделе наступает этап интерстициальных изменений и деформации легочного рисунка.
Классификация
В зависимости от причины, у новорожденных выделяют бактериальную, вирусную, грибковую или протозойную формы заболевания. Если патология возникла при отсутствии других очагов инфекции в организме, ее называют первичной. Вторичное воспаление легких формируется при аспирационном синдроме, сепсисе. В современной неонатологии важна классификация пневмоний по времени развития на 2 группы:
- Врожденные. Инфицирование в этом случае происходит анте- или интранатально, а первые клинические признаки определяются в течение 3 суток после родов. Частые причины врожденного воспаления — внутриутробные инфекции.
- Приобретенные (постнатальные). Заражение патогенными микробами происходит в роддоме (нозокомиальная форма) или после выписки младенца (внебольничная форма). Симптомы выявляются спустя 72 часа после рождения ребенка, но не позже 28 дня жизни.
Симптомы пневмонии у новорожденных
У новорожденных пневмонии преимущественно проявляются неспецифическими дыхательными расстройствами. Наблюдается частое и шумное дыхание, сопровождающееся «хрюкающими звуками». При этом крылья носа раздуваются, межреберные и надключичные промежутки втягиваются. Кожа вокруг рта и на кончиках пальцев синеет, при нарастании дыхательной недостаточности отмечается тотальный цианоз.
Кашель у новорожденного обычно отсутствует. Изо рта периодически выделяется слизь или пена с неприятным запахом. Симптоматика дополняется общими признаками: отказом от сосания груди, повышением температуры тела, патологической возбудимостью или угнетением ЦНС. В неонатальном периоде пневмониям сопутствует инфекционный токсикоз, для которого характерен серый оттенок кожи, геморрагическая сыпь, желтуха и гепатоспленомегалия.
Осложнения
Болезнь может приводить к отеку легких, гнойно-деструктивным процессам (абсцессам, буллам, гангрене), пиопневмотораксу. Продолжительные дыхательные расстройства у новорожденных провоцируют гипоксическую энцефалопатию, кардиопатию, нефропатию. Наиболее тяжело протекают пневмонии у недоношенных детей: они часто заканчиваются генерализацией инфекции и сепсисом, а в 40% вызывают летальный исход.
Диагностика
Неонатолог начинает обследование со сбора анамнеза матери (течение беременности и родов, экстрагенитальные патологии), чтобы предположить причины дыхательных нарушений у новорожденного. Физикальные данные малоинформативны, поскольку у младенцев намного труднее выявить хрипы и крепитацию при аускультации. Расстройства дыхания оценивают по шкале Сильвермана или Даунса. Основными диагностическими методами для верификации возможной пневмонии у новорожденных являются:
- Рентгенография ОГК. Основной метод, который показывает очаговые или тотальные затемнения в легких, состояние плевральных синусов, наличие признаков РДС по типу «матового стекла». На снимках врач может обнаружить врожденные пороки дыхательной системы, ставшие предрасполагающим фактором заболевания.
- Микробиологическое исследование. Для установления инфекционной причины пневмонии проводят бакпосев отделяемого из зева, мокроты или трахеобронхиального аспирата. Полученные микроорганизмы исследуют на чувствительность к антибиотикам. При подозрении на сепсис выполняется посев крови на стерильность.
- Серологические реакции. Определение антител к врожденным инфекциям (цитомегаловирус, краснуха) необходимо для выяснения характера пневмонии, если типичные возбудители исключены. При визуализации на рентгенографии признаков так называемой «белой» пневмонии назначают серологические тесты на сифилис (РСК, РИБТ).
- Анализы крови. Клиническое и биохимическое исследования рекомендованы для выявления маркеров воспалительной реакции, которые соотносятся с тяжестью и прогнозом болезни. Неблагоприятным считается высокий лейкоцитарный индекс интоксикации и возрастание уровня СРБ более 10 мг/л.
Лечение пневмонии у новорожденных
Консервативная терапия
Лечение младенцев с воспалением легких проводится только стационарно: в отделении патологии новорожденных или в блоке реанимации и интенсивной терапии. Основу лечения составляют антибиотики, которые сначала подбираются эмпирически, а затем корректируются после получения результатов бактериологической диагностики. В неонатологии в основном используют бета-лактамные препараты и макролиды. Как патогенетические методы применяются:
- Кислородная поддержка. Обеспечение нормальной сатурации — первостепенная задача врачей, поскольку это снижает риск метаболических и полиорганных нарушений. Рекомендована неинвазивная вентиляция (бифазик, CIPAP), в тяжелых случаях ребенка переводят на ИВЛ.
- Иммунотерапия. Для стимуляции собственных защитных сил организма новорожденного назначают иммуноглобулины II поколения, которые включают комплекс IgG, IgM, IgA (пентаглобин).
- Инфузионная терапия. Для восполнения ОЦК и коррекции электролитных показателей показано внутривенное вливание растворов. Базовым считается 10% раствор глюкозы, который обеспечивает организм энергией. При гипоксических нарушениях эффективно ведение неотона.
Прогноз и профилактика
Вероятность полного выздоровления высокая у доношенных новорожденных без врожденных пороков и иммунодефицитов. Менее благоприятнен прогноз у недоношенных младенцев, особенно когда они требуют кислородной поддержки на ИВЛ. Профилактика неонатальных пневмоний включает антенатальную охрану плода, своевременную диагностику и лечение инфекций у беременной, предотвращение РДС путем введения дексаметазона при высоком риске преждевременных родов.
Пневмония у новорожденных
Пневмония у новорожденных – это воспалительное заболевание преимущественно инфекционной этиологии, при котором обычно преобладают патологические процессы в альвеолах и интерстициальной ткани легкого. Пневмония у новорожденных выделяется в отдельную группу, что обусловлено особенностями этиологии, а также клинических проявлений заболевания.
Пневмония диагностируется у 10–15% новорожденных. Внутриутробная пневмония может развиваться изолированно или быть проявлением генерализированного инфекционного процесса.
Причины пневмонии у новорожденных и факторы риска
К основным причинам пневмонии у новорожденных относятся внутриутробное инфицирование, аспирация амниотической жидкости и слизи, нарушение кровообращения в легких, незрелость легочной ткани, спадение доли легкого, респираторный дистресс-синдром. Как правило, к развитию заболевания приводит не одна, а сочетание нескольких причин. Вирусно-бактериальная пневмония у новорожденных обычно возникает на фоне острых респираторных вирусных инфекций. Риск развития пневмонии у новорожденного повышается при наличии у беременной заболеваний, передающихся половым путем, лихорадке во время родов, развитии хориоамнионита, недонашивании беременности. Инфицирование ребенка может произойти при прохождении по родовым путям, в процессе кесарева сечения, и позже – в родильном отделении (госпитальная инфекция) или в домашних условиях.
У недоношенных и ослабленных детей высок риск присоединения вторичной бактериальной инфекции к уже имеющемуся воспалительному процессу.
Формы заболевания
В зависимости от происхождения и времени дебюта выделяют следующие виды пневмонии у новорожденных:
- врожденные – возникают из-за внутриутробного инфицирования (инфекционными агентами при этом обычно выступают вирус простого герпеса, цитомегаловирус, уреаплазма, микоплазма) или интранатального (т. е. произошедшего в родах) инфицирования стрептококками, кишечной палочкой, хламидиями, клебсиеллами, условно-патогенными микроскопическими грибами;
- неонатальные, или приобретенные.
Неонатальные пневмонии у новорожденных, в свою очередь, бывают:
- ранние – дебютируют в первую неделю жизни;
- поздние – развиваются начиная со второй недели жизни.
При тяжелом течении последствиями пневмонии у новорожденных могут стать: отек легких, отечный синдром, патологическое увеличение размеров печени, распад легочной ткани, пиопневматоракс, гипоксия головного мозга.
В зависимости от морфологических изменений в легких:
- очаговые;
- интерстициальные.
Симптомы пневмонии у новорожденных
При врожденной пневмонии у новорожденных отмечается снижение уровня кровяного давления, снижение рефлексов (гипорефлексия) или отсутствие одного или нескольких рефлексов (арефлексия). Кожные покровы принимают серовато-белый или циантотичный оттенок, при дыхании наблюдается выраженное напряжение крыльев носа, их раздувание. Снижается аппетит, при попытке кормления у ребенка возникает отрыжка или рвота, с прогрессированием патологического процесса может развиться парез кишечника, сопровождаемый резким вздутием живота. Кроме того, к симптомам пневмонии у новорожденных относятся крепитирующие или влажные хрипы при прослушивании легких (иногда их можно услышать только при форсированном вдохе).
При пневмонии у новорожденных определяются признаки дыхательной недостаточности, которую подразделяют на три степени:
- Незначительное учащение дыхания в спокойном состоянии, втягивание межреберных промежутков выражено умеренно.
- В процессе дыхания участвует вспомогательная мускулатура, наблюдается выраженный цианоз в области рта и вокруг глаз, в состоянии покоя отмечается учащенное поверхностное дыхание.
- Частота дыхательных движений у детей превышает 70 в минуту, наблюдается нарушение ритма дыхания, продолжительное апноэ, распространенный цианоз кожных покровов. Наблюдаются признаки сердечно-сосудистой недостаточности.
У детей с недостаточной массой тела признаки дыхательной недостаточности не всегда коррелируют с тяжестью патологического процесса.
В периферической крови происходит повышение или снижение количества лейкоцитов, отмечается сдвиг лейкоцитарной формулы влево.
Дети становятся сонливыми, вялыми, у них развивается одышка, кашель, происходит снижение веса (на 15–30%) и медленное его восстановление. Могут наблюдаться пенистые выделения изо рта, судороги. Температура тела повышается до субфебрильных или фебрильных цифр, реже остается в пределах нормы. Обычно продолжительность заболевания составляет 3-4 недели.
Для аспирационной пневмонии новорожденных характерно наличие в альвеолах, альвеолярных ходах и бронхах плотных частиц аспирированной амниотической жидкости.
Пневмония у новорожденных, вызванная хламидиями, проявляется в течение первых месяцев жизни ребенка. Предшествовать клиническим проявлениям воспалительного процесса в легких может конъюнктивит, который дебютирует через 1-2 недели после рождения ребенка. Для хламидийной пневмонии новорожденных характерны малосимптомное начало, бронхообструктивный синдром, непродуктивный кашель, нормальная температура тела, отсутствие признаков общей интоксикации. В периферической крови обнаруживается умеренное повышение количества эозинофилов.
При пневмонии у новорожденных, вызванной внутриутробным инфицированием уреаплазмами, клинические проявления возникают на протяжении первых двух недель после рождения. Характерным признаком является упорный кашель без отделения мокроты. Изменения в периферической крови, как правило, отсутствуют.
Пневмония у недоношенных детей имеет ряд особенностей. У таких пациентов в клинической картине преобладают признаки интоксикации организма, может возникать периорбитальный отек, синдром диссеминированного внутрисосудистого свертывания крови, сепсис. Заболевание может сопровождаться нелегочными проявлениями: отитом, тромбообразованием, недостаточностью коры надпочечников и т. д.
Диагностика
Первичная диагностика пневмонии у новорожденных основывается на данных анамнеза и физикальной диагностики. В ходе аускультации отмечается укорочение перкуторного звука над пораженным участком легкого, усиление бронхофонии в той же области; физикальные изменения в легких асимметричны. Для подтверждения диагноза прибегают к рентгенографии грудной клетки – метод дает возможность определять инфильтративные изменения в легких, а также их локализацию и характер.
Из методов лабораторной диагностики выполняют общий и биохимический анализ крови, бактериологические и серологические исследования.
Пневмония диагностируется у 10–15% новорожденных. Внутриутробная пневмония может развиваться изолированно или быть проявлением генерализированного инфекционного процесса.
Требуется дифференциальная диагностика с врожденными пороками легких и сердца, аспирацией, пневмопатиями, острыми респираторными вирусными инфекциями, бронхитом, бронхиолитом.
Лечение пневмонии у новорожденных
Лечение пневмонии у новорожденных комплексное, проводится в стационаре. Вне зависимости от формы пневмонии новорожденным назначаются антибактериальные препараты (перорально или парентерально). При хламидийной пневмонии применяются антибиотики группы тетрациклинов, макролидов, фторхинолонов. Продолжительность курса антибактериальной терапии – 2-3 недели.
Лекарственные препараты для симптоматической терапии подбираются в соответствии с клинической картиной заболевания. Обычно назначают муколитические лекарственные средства, которые могут вводится внутрь или ингаляционно, посредством спейсера или небулайзера.
Новорожденным с любой формой пневмонии показаны аэро- и оксигенотерапия. Проведение аэротерапии допустимо у детей старше 3-х недель с массой тела, превышающей 1,7-2 кг. С целью дезинтоксикации организма применяется инфузионная терапия.
В случае развития астматического или токсического синдрома назначаются глюкокортикоиды и соответствующее симптоматическое лечение.
Недоношенных детей с пневмонией помещают в инкубатор для новорожденных и обеспечивают дополнительную подачу кислородной смеси. Способ кормления таких детей подбирается в зависимости от тяжести состояния, наличия сопутствующих патологий, выраженности сосательного и глотательного рефлексов. Предпочтение отдается грудному молоку, при отсутствии такой возможности пациентам показано парентеральное питание.
В случае тяжелого течения пневмонии показана иммунотерапия, которая дополняет основное лечение и заключается во введении иммуноглобулинов.
При появлении нарушений ритма дыхания и глубины дыхательных движений, накоплении в крови углекислого газа, неравномерности сердечных сокращений, дисбалансе водно-солевого обмена требуются реанимационные мероприятия.
Возможные осложнения и последствия пневмонии у новорожденных
При тяжелом течении последствиями пневмонии у новорожденных могут стать: отек легких, отечный синдром, патологическое увеличение размеров печени, распад легочной ткани, пиопневматоракс, гипоксия головного мозга.
Последствиями двусторонней пневмонии, особенно у недоношенных детей, нередко являются пневмоцитоз, снижение уровня сывороточного железа и гемоглобина, нарушения сердечной деятельности, абсцессы, плевриты.
Прогноз
При своевременном и правильно подобранном лечении прогноз обычно благоприятный. Он ухудшается при наличии у пациента первичного иммунодефицита, выраженного дефицита массы тела, а также в случае недоношенности ребенка. При двусторонней пневмонии у недоношенных высок риск летального исхода.
Профилактика
В целях профилактики развития пневмонии у новорожденных рекомендуется своевременное лечение заболеваний у женщины в период беременности, предупреждение токсикозов, а также асфиксии и аспирации во время родов, правильный уход за новорожденным.
Видео с YouTube по теме статьи:
Пневмония у грудничка: симптомы, лечение заболевания
Детки грудного возраста являются особенными пациентами, наиболее уязвимыми для инфекционных заболеваний, и, прежде всего, для инфекций дыхательных путей. Объясняется это некоторыми физиологическими особенностями младенцев: узостью их носовых ходов, просвета гортани, бронхов и трахеи и склонностью слизистой оболочки, выстилающей изнутри дыхательные пути, быстро отекать, легко набухать. Кроме того, ввиду несовершенства защитной системы и недостаточности иммунитета, груднички составляют группу особого риска по развитию воспаления легких.

Диагностика и лечение заболеваний дыхательных путей, в том числе и пневмонии, проводится в одной из ведущих клиник Москвы – Юсуповской больнице. Клиника терапии Юсуповской больницы оснащена высокотехнологичным медицинским оборудованием, позволяющим установить максимально точный диагноз в короткие сроки. Терапия пневмонии проводится с помощью эффективных лекарственных препаратов нового поколения. В клинику принимаются пациенты возраста 18+.
Что такое пневмония
Пневмония (воспаление легких) является воспалительным процессом, развитие которого происходит в легочных тканях. Относится к острым инфекционным заболеваниям.
Для диагностики пневмонии недостаточно опроса и осмотра больного, так как симптомы воспаления легких зачастую идентичны признакам других заболеваний дыхательных путей.
Дополнительно пациентам взрослого возраста назначается проведение следующих исследований:
- лабораторного исследования крови – общего и биохимического;
- анализа мокроты;
- рентгенологического исследования грудной клетки;
- фибробронхоскопии;
- компьютерной томографии органов грудной клетки;
- бактериального посева.
В случае подтверждения предварительного диагноза пациенту назначается немедленное лечение.
Воспаление легких у грудничков: симптомы
Неонатальная пневмония у грудничка часто проявляется в виде осложнения заболевания, которое предшествует воспалению легких: ОРВИ или гриппа. Поэтому у младенцев диагностируется дыхательная дисфункция и заложенность носа. Классическая клиническая картина развивается после присоединения пневмонии к основной инфекции, у ребенка повышается температура тела. Как правило, ее показатели колеблются от 38 до 39,3 о . Воспаление легких у младенцев сопровождается появлением одышки, частого и прерывистого дыхания, в ходе прослушивания определяются кряхтящие хрипы.
Чаще всего родители замечают следующие тревожные признаки пневмонии у грудничка: затрудненное дыхание, кашель, который ранее был поверхностным, при воспалении легких становится более глубоким, возрастает интенсивность и частота приступов. В некоторых случаях кашель провоцирует у ребенка тошноту и рвоту.
Со временем признаки воспаления легких у грудничков становятся более разнообразными:
- младенец чаще срыгивает, наблюдается неустойчивость его стула;
- появляется депигментация кожных покровов;
- в области носа ребенка появляется синюшность, которая при приеме пищи становится ярче;
- у малыша отмечается потеря аппетита.
Больной малыш перестает набирать вес, приступы кашля нарушают его сон, периоды бодрствования становятся плаксивыми и беспокойными. При пневмонии происходит быстрое развитие интоксикации и ухудшение общего состояния здоровья.
Как распознать воспаление легких у грудничка без температуры
Воспаление легких у грудничка без температуры – явление достаточно опасное. Тяжесть данной патологии заключается в отсутствии ярко выраженной симптоматики, вследствие чего болезнь обнаруживается на поздних стадиях, когда ситуация значительно усугублена. Длительное время после начала болезни родители могут не догадываться о том, что ребенок болен, единственным поводом обращения к врачу может быть симптоматика ОРВИ и чрезмерная плаксивость малыша.
Пневмония у грудничка без температуры и без основного характерного симптома – кашля, может развиваться в силу ослабленности иммунитета, а также вследствие приема лекарственных противокашлевых препаратов.
Диагностика пневмонии у младенцев
Диагностика воспаления легких у новорожденных проводится в стационарных условиях. Как правило, с младенцем в клинике находится один из родителей, однако в особо тяжелых случаях ребенок находится самостоятельно в изолированной, стерильной палате. Для того, чтобы выявить пневмонию проводится лабораторный анализ крови и рентгенограмма.
Дополнительно назначается исследование мочи, а иногда может понадобиться проведение срочной электрокардиограммы.
Пневмония у грудничка: лечение в стационаре
В основе схемы лечения лежит антибактериальная терапия. Грудничкам младше шести месяцев вместо пероральных форм лекарственных препаратов назначается проведение внутримышечных и внутривенных инъекций.
Лечащий врач, опираясь на собранный анамнез и тяжесть течения болезни, уточняет препараты первого выбора и проводит ситуационную корректировку схемы лечения.
В стационаре для детей грудничкового возраста применяются кислородные ингаляции. Для максимально эффективного очищения трахеи и бронхов назначаются ингаляции со специальными лекарственными средствами либо лечебными травами.
При наличии у ребенка сопутствующих заболеваний, осложняющих течение пневмонии и проявляющихся признаками общей интоксикации организма (судорожным синдромом, постоянным повышением температуры), младенцу проводят инфузионную терапию, обеспечивающую организму не только лекарственные препараты, но и питательные вещества, жидкость.
Если имеются специфические показатели, проводится терапия с препаратами жаропонижающего и отхаркивающего действия. Как правило, это травяные отвары, разжижающие и выводящие мокроту. В случае развития состояния, угрожающего жизни ребенка, назначается введение иммуноглобулина, подстегивающего скорость иммунного ответа и подавляющего репликацию возбудителя инфекции.
Осложнения пневмонии
При своевременном обнаружении симптомов заболевания и назначении адекватного лечения риски развития осложнений сводятся к минимуму. Однако при ослаблении организма, обусловленном предшествующим иным заболеванием либо при запоздалом лечении, воспалительный процесс может затянуться или перейти в подострую форму.
При хронической форме воспаления легких возникают обострения и повышение температуры тела. Даже адекватная терапия не всегда помогает предотвратить поражение здоровых участков легкого.
Вследствие слияния воспалительных очагов в конгломераты может происходить появление нескольких обширных зон инфекционного поражения. В таких случаях пневмония осложняется отеком легких с дальнейшим развитием острой легочной недостаточности.
Воспалительный процесс может затрагивать и плевру – оболочку легкого, в результате чего развивается плеврит, появляются загрудинные боли и снижается интенсивность самостоятельного дыхания.
Профилактика пневмонии
Чем дольше дети находятся на грудном вскармливании, тем меньше они подвержены инфекционным заболеваниям. Поэтому даже при нехватке материнского молока, не следует сразу переводить малыша полностью на искусственное питание. В смеси желательно подмешивать материнское молоко. Благодаря полезным веществам, содержащимся в нем, закладывается иммунитет ребенка.
Для укрепления защитных сил организма младенца, родители должны следить за соблюдением режима сна и отдыха, во избежание развития анемии и рахита больше гулять с ребенком на свежем воздухе.
Для того, чтобы не допустить переохлаждения малыша, родителям необходимо контролировать температурные показатели воздуха в детской комнате. Не нужно забывать и об умеренном закаливании: полезны воздушные ванны, контрастный душ. Лица, имеющие признаки простуды не должны контактировать с грудничком.
Диагностикой и лечением заболеваний дыхательных путей занимаются специалисты клиники терапии Юсуповской больницы – настоящие профессионалы в своей области. В рамках диагностического обследования в Юсуповской больнице проводится весь спектр исследований, необходимых для выявления инфекционного поражения легких. Лечение и реабилитация больных осуществляется на современном медицинском оборудовании ведущих мировых производителей, благодаря чему достигается высокая эффективность терапии. При необходимости госпитализации в Юсуповской больнице есть все необходимое для комфортного пребывания: уютные палаты, полноценное питание и круглосуточную помощь медицинского персонала. Записаться на прием к терапевту, пульмонологу Юсуповской больницы можно телефону клиники.


