Брондирование волос: новая техника, новые цветовые решения, новые преимущества

Брондирование – добавление к светлым волосам ещё 2 близких к нему оттенков.
Например, основной цвет – светло-русый, дополнительные цвета – пшеничный и блонд.
Это подсказывает и само название, объединившее в себе слова “brown” и “blond”, коричневый и светлый.
Техника окрашивания делает локоны визуально гуще и объёмнее, её можно использовать для незаметного перехода от окрашенных или мелированных волос к натуральным. Техника брондирования применима к светлым, рыжим, тёмным локонам, к слишком тёмному основному цвету трудно подобрать цвета, гармонирующие с ним по оттенку.
Брондирование – техника выполнения
На темные волосы
Чтобы создать цветовую основу для брондирования на тёмных волосах, их сначала осветляют, а затем тонируют.
На волосах, тонированных в базовый цвет, выделяют пряди на тон светлее и на тон темнее его. Например, с основой русого цвета гармонируют светло- и тёмно-коричневый цвета.

Брондирование на темные волосы
Успешны вариации в рамках медно-каштановой, шоколадно-коричневой и кофейной цветовой гаммы. На этих цветах высветляют пряди с нотками янтарного, бежевого, золотистого, пшеничного цвета.
Выгодно, стильно и “дорого” новое окрашивание смотрится, когда выбранные оттенки не отдалены друг от друга далее чем на 2-3 тона. Так сохраняется естественность вида локонов и брондирование не превращается в мелирование.
Правильное окрашивание “brown” + “blond” допускает осветление целых прядей или их кончиков, “окантовку” волос выбранным цветом, осветление тонких прядок у лица.
 Брондирование – новая техника окрашивания волос в натуральном стиле. Темные корни не окрашиваются, что дает эффект отросших прядей. Темное брондирование волос: преимущества и недостатки метода, технология выполнения.
Брондирование – новая техника окрашивания волос в натуральном стиле. Темные корни не окрашиваются, что дает эффект отросших прядей. Темное брондирование волос: преимущества и недостатки метода, технология выполнения.
О том, что такое мелирование шатуш, вы узнаете тут.
Мелирование волос, пожалуй, является едва ли не самым популярным видом окрашивания. С этим связано и постоянное совершенствование техник. Здесь https://hairs-club.ru/okrashivanie/melirovanie/vidy.html ознакомьтесь с различными видами мелирования: калифорнийское, бликующее, брондирование и многие другие.
На светлые волосы
Дальше производится классическое мелирование на фольгу. Волосы делятся на 6 частей по зонам:
- 2 боковые;
- Чёлка;
- Теменная;
- 2 затылочные.
Окрашивание начинают с затылка, мелируя небольшие пряди двумя цветами.
От корней отступают 3-4 сантиметра и более тёмным тоном мелируют прядь не полностью, на оставшиеся 5-7 сантиметров длины пряди наносят второй, более светлый оттенок. Так происходит мягкое распределение цвета, которого и добиваются брондированием. Выполняя процедуру на теменной и боковых зонах, некоторые пряди нужно оставить нетронутыми. На чёлке и волосах, обрамляющих лицо, можно достичь эффекта выгоревших на солнце волос, дополнительно осветлив их, но это дело вкуса.

Брондирование светлых волос
После завершения классического мелирования начинают мелирование открытое (техника пейнтинг), окрашивая тёмным и светлым оттенками оставшиеся нетронутыми пряди волос без логики и алгоритма. Этап придаёт глубину и естественность всей массе волос.
Невероятно, но брондирование можно сделать самостоятельно! Инструкция по окрашиванию в домашних условиях

Именно таким окрашиванием является брондирование – высветление и затемнение некоторых локонов двумя оттенками краски, приближенными к натуральному. За счет этого получается красивый естественный цветовой переход, будто блики солнца играют на волосах. Техника покраски достаточно непростая, однако, при большом желании и сноровке, ее вполне реально делать в домашних условиях. …
Можно ли брондировать волосы дома самостоятельно?
Окрашивание довольно сложное, поэтому оно не всем под силу. Профессиональные мастера-парикмахеры проходят специальные курсы, чтобы научиться подобным техникам.
Поэтому новичку будет очень нелегко добиться эффектного результата. Однако нет ничего невозможного, и если уж очень хочется «стать брондинкой», а денег на салон красоты нет, можно попытаться покрасить пряди самостоятельно. Для этого нужно посмотреть несколько обучающих видеороликов, закупить необходимые инструменты и только потом приступать к процедуре.
Какие понадобятся материалы и приспособления?
В первую очередь, обязательно нужно выбрать специальную краску для волос. Лучше, чтобы она была профессиональная, одного производителя, одной линии и не содержала аммиак. Понадобится 2 оттенка – один светлее родного на 2-3 тона, второй темнее на столько же. Кроме красящего средства, понадобятся следующие девайсы:
 резиновые перчатки (для защиты рук);
резиновые перчатки (для защиты рук);- накидка или старая футболка, которую будет не жаль выбросить (красящий пигмент плохо отстирывается от вещей);
- 2 емкости для смешивания красок (они должны быть пластиковыми или керамическими);
- деревянная ложка или лопатка, чтобы перемешать краску с окислителем;
- несколько кисточек разной ширины;
- зажимы или резинки;
- фольга (усилит осветляющий эффект);
- 2 зеркала (их нужно поставить друг напротив друга, чтобы было хорошо видно затылочную часть);
- расческа с редкими зубьями и гребень с узкой ручкой (первой будет удобно расчесать локоны, а вторая подойдет для отделения мелких прядей).
Как подготовить волосы?
Есть несколько советов по подготовке локонов к окрашиванию:
- Необходимо смыть все укладочные средства с локонов (лак, мусс, пенку, гель и прочее).
- Сделать комплекс увлажняющих масок на протяжение недели. Они могут быть приготовлены самостоятельно из масел (миндального, оливкового, авокадо или камелии) с добавлением сметаны, сливок, кефира и яиц, либо покупными с пометкой: «Восстановление», «Питание», «Глубокий уход».
- Стоит подстричь кончики, чтобы они не портили внешний вид.
- Если волосы окрашены черной краской, то их обязательно нужно смыть специальным растворителем, ведь наложение светлой краски на темную даст эффект меди и желтизны.
Как сделать в домашних условиях — пошаговый алгоритм выполнения
Данный способ покраски предполагает несколько этапов:
- Подготовительный:
- необходимо надеть печатки и защитную одежду;
- далее стоит смешать два вида красок с окислителем в отдельных мисках;
- гребнем нужно прочесать всю площадь волос, а при помощи тонкой рукоятки расчески следует разделить их на несколько равных частей (затылочную, височную, теменную и лобную) и закрепить зажимами.
 отделить несколько небольших прядей;
отделить несколько небольших прядей;- начесать их в прикорневой зоне (для мягкого цветового перехода);
- нанести на них тонкой кистью светлый оттенок снизу и темный сверху;
- пряди обернуть фольгой;
- корни не прокрашиваются, от них необходимо отступить 2-3 см;
- переходы между темным и светлым цветом тщательно растушевываются;
- далее необходимо перейти к височной зоне, после к лобной;
- затылочную часть окрашивать не требуется, она будет прекрасной базой;
- нужно выждать время, согласно инструкции выбранного производителя краски (обычно 20-30 минут);
- развернуть локоны с фольги и смыть краску чистой теплой водой с шампунем;
- нанести ухаживающий бальзам-ополаскиватель или питательную маску, смыть;
- высушить пряди, слегка завить плойкой или на бигуди при укладке.
Мастер-класс по брондированию в домашних условиях от GARNIER:
Лайфхаки
Рекомендации для данной техники окрашивания достаточно просты:
- Для плавного перехода можно применить не 2, а три оттенка.
- Вместо фольги можно воспользоваться одноразовой шапочкой для мелирования.
- Можно сделать зональное брондирование (отделить и покрасить только некоторые пряди, например, лицевые).
- Тонирование после процедуры проще осуществлять несколькими оттенками, они могут быть светлее и темнее базы, таким образом прическа заиграет по-новому.
- Ни в коем случае нельзя передерживать краску на волосах, иначе можно получить сожженные пряди.
- После окрашивания по технике бронд, волосам понадобится особый уход.
Справка! После окрашивания обязательно применение масок и нанесения флюида или масла на поверхность локонов, чтобы защитить их от пересыхания. - Так же закрепить результат получится при помощи домашнего ламинирования: достаточно растворить пачку желатина в 2 ст.л. теплой воды, и добавить эту смесь в привычную маску.
- Во время процедуры стоит открыть окно, чтобы был доступ свежего воздуха, ведь процедура длительная.
Заключение
Брондирование смотрится очень натурально, и в то же время изысканно (при условии если оно качественно сделано). Если женщина решается на эту процедуру дома, она должна понимать все риски и быть готовой к совсем не тому результату, который ожидает.
Поэтому перед этим важным шагом следует взвесить все плюсы и минусы, если нет уверенности в своих силах, лучше довериться профессионалу.
Однако, судя по количеству видеороликов домашнего бронда, все не така страшно, как кажется на первый взгляд, и все-таки его можно попробовать сделать самостоятельно.
Окрашивание волос — короткий экскурс ухода за волосами
Буквально лет 15 назад большинству девушек было известно только два типа окрашивания: простое и мелирование. Но сейчас разновидностей намного больше, и девушки уже путаются с названиями видов окрашивания волос. Фото в глянцевых изданиях так и манят удачными результатами многоступенчатого окрашивания, и попробовать его на себе очень хочется. Так чем же балаяж отличается от мелирования, а шатуш от омбре?
 Окрашивание волос — короткий экскурс ухода за волосами на ProdMake.ru
Окрашивание волос — короткий экскурс ухода за волосами на ProdMake.ru
Тонирование
Это окраска в один тон, то есть знакомое всем обычное окрашивание. После тонирования все волосы равномерно прокрашены в один цвет. При такой технике нет ни переходов, ни градаций, ни смешивания оттенков на волосах. Но цвет может быть замешен из нескольких тюбиков с различными оттенками для достижения необходимого.
Омбре
Один из новых видов окрашивания волос, при котором у корней цвет намного темнее, чем на концах. По своей сути эта техника близка к мелированию, но при ней осветляются не прядки, а делается градиент по длине волос. Более темный цвет у корней к кончикам становится все светлее и светлее. По правилам переход должен быть плавным, результат не должен напоминать отросшие темные корни брюнетки, которая красится в блондинку.
Шатуш
Из всех видов окрашивание волос шатуш смотрится естественнее всего. Не все даже догадаются, что волосы окрашены. По своей сути шатуш похож на мелирование, это тоже осветление прядок и дальнейшее их тонирование. Но используются оттенки, близкие к естественному цвету волос, щадящие составы.
Балаяж
Пожалуй, самый модный вид окрашивания волос — балаяж. Это щадящий и естественный вариант омбре. Balayage французское слово и переводится как «выметание». Как и при омбре, цель — сделать градиент от темного на корнях к светлому на кончиках. Но оттенки используются естественные и отличающиеся от натурального цвета волос не более чем на 3 тона.
Колорирование
В 2016 году стартовал новый тренд – цветные волосы. Девушки, независимо от стиля и возраста, начали красить волосы в фантазийные цвета, такие как голубой, розовый и даже фиолетовый. Раньше таким увлекались только юные поклонницы рок-культуры и косплея. При грамотном сочетании с одеждой, макияжем и красивой укладке смотрится это довольно сказочно и волшебно. Мало кто захочет ходить так всю жизнь, но когда попробовать такое, как не в разгар тренда.
Мелирование
Это самая ранняя, а потому примитивная техника многоступенчатого окрашивания, призванная сымитировать эффект выгоревших волос. Именно она дала начало сегодняшнему тренду на многоступенчатые окрашивания.
Брондирование
Моду на такую технику задали американки. Слово «брондирование» получилось от слияния двух английских слов blond — блондинка, и brown — коричневый. Это совмещение мелирования и тонирования, своеобразное темное мелирование. Отлично подходит натуральным брюнеткам.
Блондирование
Это классическое перекрашивание в блондинку, то есть кардинальное осветление, без каких-либо переходов. Постоянное блондирование — удовольствие не из дешевых, но некоторых девушек это просто преображает. Самый желанный для девушек, решивших стать блондинками, — холодный скандинавский блонд. Но его сделать сложнее всего, так как у большинства девушек есть рыжий пигмент в волосах, который вытравить очень тяжело. Поэтому у неумелых мастеров блондирование получается с желтым оттенком.
10 советов, как сохранить салонный результат как можно дольше
Вот несколько советов, как поддерживать результат новых видов окрашивания волос как можно дольше:
- Использовать моющие средства для окрашенных волос, это не рекламный ход, они действительно меньше вымывают краску.
- Не пренебрегать кондиционером, он запечатывает пигмент.
- Мыть голову максимально прохладной водой.
- Для того чтобы избежать желтого оттенка в волосах, после мытья и перед нанесением бальзамов нанести на 10 минут фиолетовый оттеночный шампунь.
- Не использовать в уходе за волосами масла, так как они вымывают краску.
- Избегать прямого воздействия солнечных лучей и солярия, ультрафиолет погубит салонный результат.
- После посещения салона постараться не мыть голову 2 дня, чтобы краска закрепилась.
- Как можно реже мыть голову, если она быстро становится жирной, то есть смысл подружиться с сухими шампунями.
- Сауна и бассейн вредят цвету волос, поэтому либо избегать их посещения, либо защищать волосы полотенцем и шапочкой.
- Стараться посещать проверенного мастера не реже чем раз в 2-3 недели, и тогда результат всегда будет неизменным. —
Послеоперационные осложнения



Несоблюдение общих правил ведения послеоперационного периода и запоздалая коррекция развивающихся в это время изменений гомеостаза приводят к развитию послеоперационных осложнений, т.е. к развитию послеоперационной болезни.
При этом локализация патологического процесса, как послеоперационного осложнения, может быть различной и захватывать разные органы и системы организма. Знание этих осложнений позволяет своевременно выявить и начать лечение их.
Все осложнения, возникающие в послеоперационном периоде, можно разделить на три большие группы:
– осложнения в органах и системах, на которых проводилось оперативное вмешательство (осложнения основного момента операции);
– осложнения в органах, на которые оперативное вмешательство непосредственного влияния не оказывало;
– осложнения со стороны операционной раны.
Осложнения первой группы возникают в результате технических и тактических ошибок, допущенных хирургом во время операции. Главной причиной этих осложнений обычно является безответственное отношение хирурга к своей работе. Реже причиной этих осложнений становится переоценка возможностей организма больного перенести те изменения в органах, которые возникают после операции. Но и эти причины тоже можно отнести на счет хирурга – до операции он должен предвидеть возможность развития этих осложнений.
К осложнениям первой группы относятся: вторичные кровотечения, развитие гнойных процессов в зоне оперативного вмешательства и в послеоперационной ране, нарушение функции органов после вмешательства на них (нарушение проходимости желудочно-кишечного тракта, желчевыводящих путей).
Обычно возникновение этих осложнений требует выполнения повторного хирургического вмешательства, которое нередко производится в тяжелых условиях и достаточно часто приводит к летальному исходу.
Постоянное совершенствование оперативной техники, тщательная оценка физиологического состояния органов и систем больного перед операцией, отношение к любому этапу операции как самому главному – всегда будут надежным гарантом в профилактике этих осложнений.
К осложнениям второй группы относятся:
1) осложнения со стороны нервной системы больного: нарушение сна, психические расстройства (вплоть до развития послеоперационного психоза).
2) осложнения со стороны органов дыхания: послеоперационные пневмонии, бронхиты, ателектаз легкого, плеврит, сопровождающиеся развитием дыхательной недостаточности.
Наиболее частой причиной развития этих осложнений является плохое ведение наркоза, а также невыполнение основных мероприятий в раннем послеоперационном периоде, таких как ранняя активизация больных, ранняя лечебная дыхательная гимнастика, освобождение дыхательных путей от слизи.
3) Осложнения со стороны органов сердечно-сосудистой системы могут быть как первичными, когда имеет место появление сердечной недостаточности из-за болезни самого сердца, так и вторичными, когда сердечная недостаточность возникает на фоне развивающегося в послеоперационном периоде тяжелого патологического процесса в других органах ( тяжелая гнойная интоксикация, послеоперационная кровопотеря и пр.). Наблюдение за сердечной деятельностью в послеоперационном периоде, борьбы с теми патологическими процессами, которые могут привести к развитию сердечной недостаточности, и своевременное лечение их позволит улучшить состояние больного и вывести его из этого осложнения.
Одним из проявлений сосудистой недостаточности в послеоперационном периоде является развитие тромбоза, причинами которого считают замедление кровотока, повышение свертываемости крови и нарушение стенок сосудов, что нередко связано с инфекцией.
Тромбозы чаще наблюдаются у больных пожилого и старческого возраста, а также у больных с онкологическими процессами и болезнями венозной системы (варикозное расширение вен, хронический тромбофлебит).
Обычно тромбоз развивается в венозных сосудах нижних конечностей и проявляется болями, отеком и цианозом кожи нижних конечностей, повышением температуры тела. Однако эти классические симптомы болезни обнаруживаются довольно редко. Чаще же тромбоз вен нижних конечностей проявляется болями в мышцах голени, усиливающимися во время ходьбы и при пальпации мышц, иногда появляются отеки стоп.
Тромбоз венозных сосудов нижних конечностей часто является причиной возникновения такого грозного послеоперационного осложнения, как эмболия мелких ветвей легочной артерии, почечных сосудов.
Профилактика сосудистых осложнений, развивающихся в послеоперационном периоде, должна начинаться в предоперационном периоде. Для этого исследуют свертывающую систему крови, при необходимости проводят курс антикоагулянтной терапии, бинтуют нижние конечности перед операцией у больных с варикозным расширением вен. Ее необходимо продолжать и во время операции (бережное отношение к тканям и сосудам) и в послеоперационном периоде – ранняя активизация больного (раннее вставание) и введение в организм больного достаточного количества жидкости.
Большое значение для профилактики и лечения развившихся тромботических процессов имеет использование антикоагулянтов. Как уже было отмечено, антикоагулянтную терапию надо начинать в предоперационном периоде и продолжать после операции. При этом необходимо всегда помнить о необходимости контроля за свертывающей системой крови. В противном случае может развиться не менее грозное осложнение – кровотечение.
4) Осложнения со стороны органов желудочно-кишечного тракта
имеют чаще функциональный характер. К этим осложнениям следует отнести развитие динамической непроходимости органов желудочно-кишечного тракта, возникающей после лапаротомии. Ее клиническими проявлениями являются отрыжка, икота, рвота, вздутие живота (парез кишечника). Однако необходимо отметить, что динамические расстройства функции органов желудочно-кишечного тракта могут возникнуть при развивающемся патологическом процессе в брюшной полости – послеоперационном перитоните, причиной которого может стать техническая ошибка, допущенная во время операции (несостоятельность швов на ранах органов желудочно-кишечного тракта). К тому же непроходимость желудочно-кишечного тракта может быть связана и с механическими причинами (перекрут кишечной петли, неправильно сформированный межкишечный анастомоз).
Поэтому прежде, чем решать вопрос о лечебных мероприятиях при появлении признаков нарушения функции органов желудочно-кишечного тракта, необходимо исключить патологические процессы в брюшной полости, и только после этого начинать лечение, направленное на нормализацию функции этих органов. Это лечение включает в себя стимулирующую терапию, введение желудочного зонда, вставление в прямую кишку газоотводной трубки, очистительную клизму, использование специальных стимуляторов кишечника, активное вставание.
В отдельных случаях послеоперационный период может осложниться появлением у больного поноса, который имеет различное происхождение.
По этиологическим факторам различают следующие виды послеоперационных поносов:
а) ахилические поносы, возникающие после обширных резекций желудка;
б) поносы от укорочения длины тонкого кишечника;
в) нервнорефлекторные поносы у больных с лабильной нервной системой;
г) поносы инфекционного происхождения (энтериты, обострение хронического заболевания кишечника);
д) септические поносы, возникающие при развитии тяжелой интоксикации организма больного.
Любое расстройство функции кишечника в послеоперационном периоде, особенно поносы, резко ухудшает состояние больного, приводит его организм к истощению, к обезвоживанию, снижает иммунобиологическую защиту организма. Поэтому борьба с этим осложнением, которая должна вестись с учетом этиологического фактора, имеет большое значение для больного.
5) Осложнения со стороны органов мочеиспускания не так часто возникают в послеоперационном периоде, благодаря активному поведению больных после операции. К этим осложнениям относятся: задержка выработки мочи почками – анурия, задержка мочеиспускания – ишурия, развитие воспалительных процессов в паренхиме почек и в стенке мочевого пузыря.
Послеоперационная анурия чаще всего носит нервно-рефлекторный характер. Однако она бывает связана с развитием инфекционных послеоперационных осложнений. При анурии мочевой пузырь пуст, позывов на мочеиспускание нет, общее состояние больного тяжелое.
Ишурия обычно возникает после операций на органах малого таза (половых органах, прямой кишке). Мочевой пузырь переполняется мочой, а мочеиспускание не происходит или происходит малыми порциями (парадоксальная ишурия). Лечение осложнений, возникающих в почках и мочевыводящих путях должно проводиться в зависимости от фактора, их обусловивших.
Третья группа послеоперационных осложнений связана с операционной раной. Они возникают в результате нарушений технических приемов во время операции и при несоблюдении правил асептики. К этим осложнениям относятся: кровотечение, образование гематом, воспалительных инфильтратов, нагноение операционной раны с образованием абсцесса или флегмоны, расхождение краев раны с выпадением внутренних органов (эвентрация).
Причинами кровотечения могут быть:
1) соскальзывание лигатуры с кровеносного сосуда;
2) не остановленное окончательно во время операции кровотечение;
3) развитие гнойного процесса в ране – эрозивное кровотечение.
Воспалительный процесс в послеоперационной ране имеет инфекционную этиологию (в рану попадает инфекция в результате нарушения правил асептики).
Расхождение краев операционной раны с эвентрацией органов чаще всего возникает в результате развития в ране воспалительного процесса. Однако этому может способствовать нарушение процесса регенерации в тканях раны, обусловленное основным заболеванием (рак, авитаминоз, анемия и пр.).
Профилактика осложнений третий группы должна начинаться в предоперационном периоде, продолжаться во время операции (соблюдение асептики, бережное отношение к тканям раны, предупреждение развития воспалительного процесса в зоне оперативного вмешательства) и в послеоперационном периоде – использование антисептики.
Особое внимание послеоперационному периоду должно быть уделено у больных пожилого и старческого возраста. У этих больных имеет своего рода «готовность к осложнениям». Организм старых больных, выведенный из обычного его состояния операционной травмой, требует для восстановления нарушений функций значительно больших усилий и времени, чем это бывает у людей молодого возраста.
Боли и осложнения после операций на позвоночнике: причины, виды, профилактика и лечение
Осложнения после операции на позвоночнике могут возникать из-за наличия у пациента тяжелых сопутствующих заболеваний, нарушений свертываемости крови, ошибок медперсонала при подготовке и выполнении хирургических вмешательств. Причиной могут быть выраженные патологические изменения позвоночного столба или индивидуальные особенности его строения, мешающие хирургу качественно выполнить необходимые манипуляции.
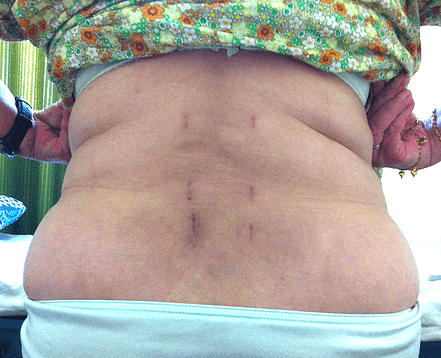
Операционные шрамы через 3 месяца после операции.
Операции чаще всего делают людям с остеохондрозом и его осложнениями (грыжами межпозвонковых дисков, стенозом позвоночного столба, деформацией или нестабильностью отдельных отделов позвоночника). Показаниями также могут быть тяжелые травмы, сколиоз, радикулит, спондилоартроз и т.д.
Общие осложнения
Возникают вне зависимости от вида хирургического вмешательства. Возникают после дискэктомии, ламинэктомии, спондилодеза, протезирования межпозвонковых дисков, хирургического лечения сколиоза и врожденных дефектов строения позвоночного столба. Такие осложнения развиваются после операций на шейном, поясничном, крестцовом отделах позвоночника.
Последствия анестезии(наркоза)
Возникают довольно редко. Могут быть вызваны вредным воздействием средств для наркоза, недостаточным опытом или ошибками анестезиолога, неадекватной оценкой состояния или некачественной предоперационной подготовкой пациента.
Возможные осложнения наркоза:
- механическая асфиксия;
- аспирационный синдром;
- нарушения сердечного ритма;
- острая сердечная недостаточность;
- психозы, бред, галлюцинации;
- рвота или регургитация;
- динамическая кишечная непроходимость.
Чтобы избежать нежелательных последствий анестезии, перед операцией человеку необходимо пройти полноценное обследование. Обо всех выявленных заболеваниях нужно обязательно сообщить анестезиологу. При подготовке к наркозу врач должен учесть возможные риски, выбрать подходящие препараты, адекватно рассчитать их дозировку.
Любопытно! При выходе из наркоза у многих пациентов появляется тошнота и рвота. Они легко купируются 1-2 таблетками или уколом.
После интубации практически всех больных беспокоит першение в горле. Неприятный симптом исчезает спустя несколько дней.
Тромбоэмболические осложнения
Тромбоз глубоких вен нижних конечностей и ТЭЛА могут возникать при многих хирургических вмешательствах. Их появления можно избежать с помощью медикаментозной профилактики и ранней мобилизации пациента. Поэтому всем больным перед операцией обязательно назначают кроворазжижающие средства.
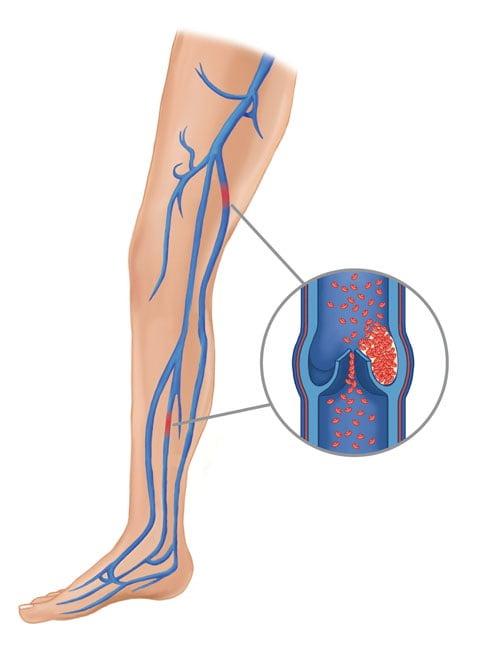
Тромбоз нижних конечностей.
При развитии тромбоэмболических осложнений пациентам надевают компрессионные чулки и повышают дозу антикоагулянтов. Лечение проводят под контролем состояния свертывающей системы крови.
Инфекционные осложнения
Развиваются примерно у 1% больных. Послеоперационные инфекции могут быть поверхностными или глубокими. В первом случае воспаляется только кожа в области разреза, во втором – воспаление распространяется на глубокие ткани, область вокруг спинного мозга, позвонки.
Признаки инфекционных осложнений:
- покраснение и отек в области послеоперационной раны;
- неприятный запах от дренажа;
- гнойные выделения с раны;
- усиливающаяся боль в спине;
- повышение температуры и появление мелкой дрожи.
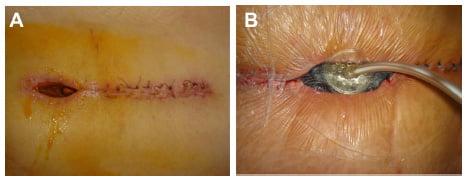
Гнойное воспаление операционной зоны.
Поверхностные инфекции хорошо поддаются лечению. Обычно врачам достаточно удалить инфицированные швы и назначить антибиотики. При глубоких инфекциях больным требуются повторные операции. Инфекционные осложнения после операции на позвоночнике с применением металлоконструкций могут привести к удалению имплантированных винтов или пластин.
Проблемы с легкими
Нарушение функций дыхательной системы возникает в случае интубации пациента. Причиной может быть воздействие медикаментозных препаратов, механическое повреждение дыхательных путей, аспирация желудочного содержимого или занесение инфекции с интубационной трубкой. Длительный постельный режим нередко приводит к развитию застойной пневмонии.
В послеоперационном периоде медперсонал следит за тем, чтобы пациент глубоко дышал и выполнял кашлевые движения. В профилактических целях больному разрешают как можно раньше садиться и вставать с постели. Если развития пневмонии избежать не удалось – ее лечат с помощью антибиотиков и постурального дренажа.
Кровотечения
Вероятность спонтанного кровотечения особенно высока при операциях с передним или боковым доступом. При их выполнении врачи вынуждены вскрывать брюшную полость или «пробираться» к позвоночнику через клетчаточные пространства шеи. Во время сложных манипуляций даже самый опытный специалист может повредить крупный сосуд или нерв.

Чтобы облегчить доступ к операционному полю, врачи тщательно следят за правильностью укладки пациента. С целью уменьшения кровопотери они используют контролируемую гипотензию. Параллельно с этим медики внимательно следят за тем, чтобы у больного не возникли ишемические повреждения спинного мозга, сетчатки, нервных сплетений, нервов нижней конечности.
Интраоперационные кровотечения менее опасны тех, которые возникают в послеоперационном периоде. Первые останавливают еще в ходе хирургического вмешательства. При вторых пациентам требуется экстренная повторная операция.
Повреждения мозговой оболочки, спинного мозга, нервных корешков
Во время выполнения манипуляций хирург может повредить твердую оболочку, которая окружает спинной мозг. Подобное случается во время 1-3% операций. Если врач сразу же заметил и ликвидировал проблему – человеку можно не беспокоиться. В противном случае у больного могут возникнуть серьезные осложнения.
Последствия утечки спинномозговой жидкости:
- сильные головные боли;
- менингит;
- энцефалит;
- миелит.
Если нарушение целостности мозговой оболочки выявляют в послеоперационном периоде – человека оперируют еще раз.
В редких случаях у пациентов может страдать спинной мозг или выходящие из него нервные корешки. Их повреждение обычно приводит к локальным парезами или параличам. К сожалению, подобные неврологические расстройства плохо поддаются лечению.
Переходный болевой синдром
Характеризуется болью в позвоночно-двигательных сегментах, расположенных рядом с прооперированной частью позвоночника. Неприятные ощущения возникают из-за чрезмерной нагрузки на данный отдел позвоночного столба. Патология чаще встречается среди пациентов, которым делали спондилодез. После операции по удалению грыжи позвоночника данное осложнение развивается крайне редко.
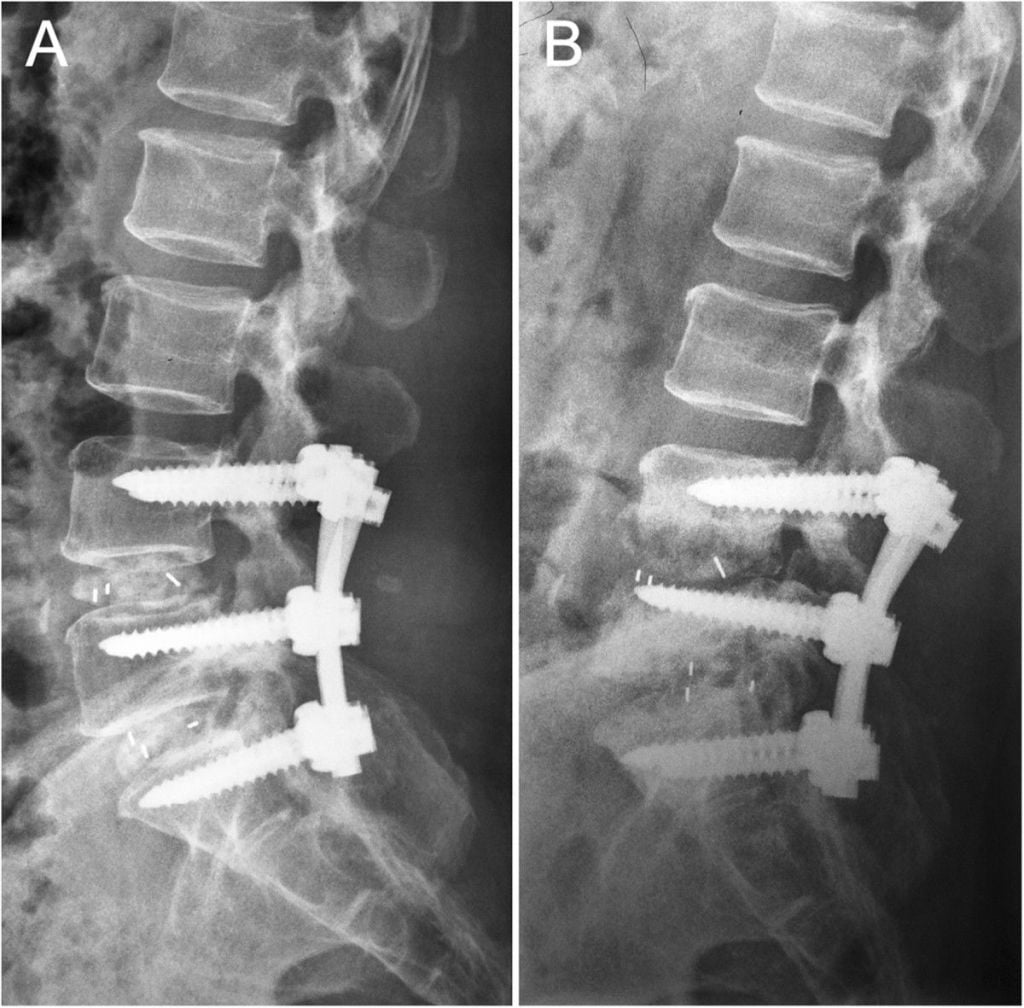
Фиксация поясничного отдела.
Облегчить боли в спине после операции вы можете с помощью лекарственных препаратов, физиопроцедур, специальных упражнений. Обратитесь к лечащему врачу чтобы тот подобрал вам оптимальную схему лечения.
Осложнения в шейном отделе
Операции на шейном отделе позвоночника могут осложняться повреждением нервов, сосудов, мышц или шейных органов. В послеоперационном периоде у некоторых пациентов могут смещаться установленные металлоконструкции.
Таблица 1. Осложнения при разных доступах к позвоночнику.
| Передняя хирургическая экспозиция | |
| Повреждения поворотных гортанных, верхних ларингеальных или гипоглоссальных нервов. | Поворотный гортанный нерв может повреждаться вследствие сдавления эндотрахеальной трубкой или из-за его чрезмерного растяжения во время операции. Патология развивается у 0,07-0,15% больных и приводит к временному или стойкому параличу голосовых связок.Верхний ларингеальный нерв (С3-С4) страдает при переднем доступе к верхней части шейного отдела позвоночника. При его повреждении пациенты жалуются на проблемы со взятием высоких нот при пении.Гипоглоссальный нерв травмируется в 8,6% случаев при доступе к позвоночнику (С2-С4) через передний треугольник шеи. Его повреждение приводит к дисфагии и дизартрии. |
| Повреждение пищевода | У 9,5% пациентов появляется дисфагия. В большинстве случаев она проходящая и вскоре исчезает без каких-либо последствий.Перфорация пищевода возникает всего в 0,2-1,15% случаев. Ее причиной могут быть интраоперационные повреждения, инфекционные осложнения, смещение установленных металлоконструкций и т.д. Перфорацию лечат хирургическим путем. |
| Повреждение трахеи | Может быть вызвано травмой во время интубации или прямой хирургической травмой. Повреждение трахеи очень опасно, поскольку может осложниться пролапсом пищевода, медиастенитом, сепсисом, пневмотораксом, стенозом трахеи или трахео-пищеводной фистулой. Патологию также лечат хирургически. |
| Повреждения сосудов шеи | При выполнении манипуляций на уровне С3-С7 хирург рискует задеть позвоночную артерию. Частота интраоперационных повреждений сосуда составляет 0,3-0,5%. Из-за неправильной хирургической диссекции или чрезмерной тракции у пациента могут пострадать сонные артерии. При повреждении сосудов хирург сразу же восстанавливает их целостность. |
| Задняя хирургическая экспозиция | |
| Дисфункция спинномозгового корешка С5 | Обусловлена его анатомическими особенностями и возникает вследствие чрезмерных тракций в ходе хирургического вмешательства. Обычно проявляется в послеоперационном периоде и исчезает на протяжении 20 дней.В целях профилактики данного осложнения врачи могут выполнять фораминотомию – увеличение размера межпозвонкового отверстия на уровне С5. |
| Постламинэктомический кифоз | Частота кифотических деформаций после многоуровневой ламинэктомии составляет 20%. Примечательно, что послеоперационный кифоз чаще встречается у молодых пациентов. Он развивается постепенно, приводя к мышечному перенапряжению и хронической боли в шее. Специфической профилактики и лечения патологии не существует. |
Осложнения после операций по удалению грыжи поясничного отдела
В 15-20% случаев хирургические вмешательства на пояснице безуспешны и не улучшают самочувствие больного. Основная причина этого – слишком тяжелое состояние пациента. К неудачному исходу лечения приводит поздняя диагностика, низкая квалификация оперирующего хирурга, плохая материально-техническая оснащенность больницы или использование низкокачественных фиксирующих конструкций.
Во время хирургический манипуляций иногда случаются повреждения аорты, идущих к ногам крупных сосудов, спинного мозга, спинномозговых корешков, нервов пояснично-крестцового сплетения. Все это приводит к развитию опасных осложнений (внутреннее кровотечение, дисфункция тазовых органов, нарушение сексуальных функций и т.д.).
Британская ассоциация хирургов-вертебрологов (The British Association of Spine Surgeons, BASS) подсчитала частоту летальных исходов при операциях на поясничном отделе позвоночника. При лечении спинального стеноза смертность составляет 0,003%, спондилолистеза – 0, 0014%.
Осложнения после установки металлоконструкций
Замена межпозвонковых дисков и установка фиксирующих приспособлений при спондилодезе может приводить к массе осложнений. Наиболее частые из них – переломы или несращения позвонков, формирование ложных суставов, смещение винтов, пластин или стержней. Во всех этих случаях пациенту требуется повторное хирургическое вмешательство.
Основные виды осложнений после лапароскопических операций
Лапароскопия (из др. греч. «лапаро» — чрево, «скопия» — смотрю) относится к современному малотравматичному виду оперативного лечения патологий внутренних органов. Этот вид оперативного лечения является отличной альтернативой традиционным операциям, так как является максимально щадящим для пациента. Однако относиться легкомысленно к какому-либо оперативному вмешательству не стоит: ведь любая медицинская манипуляция может иметь неприятные осложнения. Что же надо знать о лапароскопии, в чем ее слабые и сильные стороны, и какими могут быть осложнения после лапароскопии.

Что представляет собой лапароскопия
Лапароскопия относится к минимально инвазивным хирургическим процедурам. Для проведения лечения хирург может проникать в брюшную полость через маленькие (около 5-10 мм) отверстия с помощью специального инструмента – лапароскопа.
Лапароскоп напоминает жесткую трубочку, снабженную микрокамерой и источником света, а также подключенным к монитору. Цифровые матрицы в современных моделях лапароскопа обеспечивают высокоточное изображение при операции. Благодаря своей грамотной конструкции лапароскоп позволяет обследовать брюшную полость пациента и рассмотреть на мониторе то, что находится внутри нее. Хирург во время лапароскопической операции контролирует увеличенное в десятки раз операционное поле. В результате обнаруживается даже минимальная патология (в т.ч. крошечные спайки в отделе маточных труб).
При сравнении лапароскопии с обычной операцией, этот вид вмешательства имеет очевидные «плюсы», состоящие в:
- минимальной травматичности, что уменьшает риск возникновения спаечной болезни и ускоряет восстановление после операции;
- минимальный риск инфицирования послеоперационной раны;
- возможности детального обследования брюшной полости;
- отсутствии необходимости грубых швов на месте разрезов;
- минимальной кровопотере;
- небольшом сроке госпитализации.
Лапароскопические операции могут использоваться и для диагностики, и для лечения. Лапароскопия намного безопаснее обычных операций и намного легче воспринимается пациентами.
Однако и лапароскопия не обходится без традиционных операционных атрибутов в виде анестезии, разрезов и использования хирургического инструментария, которые иногда могут приводить к различным осложнениям.
При кажущейся простоте, лапароскопические вмешательства имеют некоторые особенности и ограничения. К таким «но» относятся нюансы, связанные с:
- возможностью проведения лишь при использовании специального профессионального оборудования и полностью оснащенной операционной ;
- огромной ролью человеческого фактора: лапароскопию имеет право проводить лишь специально обученный хирург-профессионал.

Показания для лапароскопии в гинекологии
Лапароскопические операции чаще производятся на брюшной или тазовой области. С помощью подобной методики выполняют операции по холецистэктомии (удалению камней из желчного пузыря), гастрэктомии (удалению части или всего желудка), герниопластики (грыжесечения), операции на кишечнике.
Особенно часто используют лапароскопию для диагностики или лечения в гинекологии. Этот вид малоинвазивных вмешательств используют почти в 90% случаев гинекологических операций.
Часто лапароскопия позволяют стать счастливыми матерями женщинам, давно распрощавшимися с надеждой на материнство.
Показаниями для лапароскопии чаще всего являются случаи диагностики или лечения:
- экстренных гинекологических состояний (разрыве кисты, их непроходимости или внематочной беременности и др.);
- хронических тазовых болях;
- спаечной болезни;
- миоматозного маточного поражения;
- аномалий развития матки;
- эндометриоза;
- патологий яичника (в т.ч. кист, апоплексии, склерокистоза или поликистоза);
- перекрута кисты или самого яичника;
- перевязки труб;
- опухолевых новообразований (кист в т.ч.);
- бесплодии невыясненной этиологии и при неэффективной гормональной терапии;
- перед ЭКО;
- проведения биопсии матки или яичников;
- контроля результатов лечения.
Необходимость использования лапароскопии для диагностики и восстановления женского здоровья полностью оправдана еще и тем, что этот метод максимально соответствует принципу органосохраняющих операций, позволяющих женщине впоследствии стать матерью.
Эндохирургические осложнений в гинекологии
Намного реже, чем при обычных операциях, лапароскопия также иногда может иметь непредвиденные последствия, угрожающие здоровью, а то и жизни пациентки. В разных странах осложнения после подобных вмешательств учитывают и оценивают по-разному. Например, в США к осложнениям приравнивается пребывание пациентки в стационаре после вмешательства дольше одних суток.
Немецкие врачи ведут учет лишь случаев, связанных с ранениями или повреждениями в ходе лапароскопии (кишечника, мочевого пузыря или кишечника). А французские врачи делят осложнения на малые, большие и потенциально летальные. В последнее время беспокойство некоторых западных ученых вызывает факт увеличения урологических осложнений после лапароскопических вмешательств в гинекологии.
Противопоказания к лапароскопии
Как и любая операция, лапароскопия также имеет свои противопоказания. Они делятся на абсолютные и относительные.
Абсолютными противопоказаниями для лапароскопии в гинекологии являются случаи:
- состояния комы или шока;
- тяжелых сердечно-легочных патологий;
- выраженного истощения организма;
- не поддающихся коррекции нарушений свертываемости крови;
- тяжелой степени бронхиальной астмы или гипертонии;
- острой почечно-печеночной недостаточности;
- злокачественных опухолей яичников или фаллопиевых труб;
- невозможности придания больному позы Тренделенбурга (наклона операционного стола головным концом вниз): при травмах мозга, наличии пищеводных отверстий или скользящих диафрагмальных грыж;
- грыжах (диафрагмы, передней брюшной стенки, белой линии живота).
Относительными (то ситуативными и действующими до тех пор, пока данные проблемы здоровья не будут устранены) противопоказаниями к лапароскопии являются нарушения здоровья в виде:
- беременности более 16 недель;
- разлитого перитонита;
- поливалентной аллергии;
- сложного спаечного процесса в малом тазу;
- опухолей яичника более 14 см в диаметре;
- миомы более 16 недель;
- выраженных нарушений в анализах крови и мочи;
- ОРВИ (и не менее месяца после нее ).

Что входит в подготовку к лапароскопии
От правильной подготовки к лапароскопии во многом зависит позитивный результат операции.
Лапароскопия может проводиться планово или экстренно. При экстренных случаях нет времени и возможности проводить полную подготовку к вмешательству. В подобных ситуациях важнее спасти жизнь женщине.
Перед плановой лапароскопией обязательно проводятся исследования:
- крови (биохимического, общего, на свертываемость, резус-фактор, глюкозу, на опасные заболевания (сифилис, гепатиты, ВИЧ );
- мочи (общего анализа);
- мазка из влагалища;
- флюорографии;
- ЭКГ;
- гинекологического УЗИ .
Перед вмешательством также берется заключение терапевта о возможности использования наркоза. Анестезиолог выясняет у пациентки о наличии аллергии и переносимости наркоза. При необходимости перед вмешательством возможно использование легких транквилизаторов.
Обычно перед лапароскопическим вмешательством пациент не должен есть около 6-12 часов.
Суть лапароскопии
После лапароскопии пациентов обычно выписывают в тот же день, когда была операция, или на следующий.
После общего наркоза хирург производит маленькие разрезы (около 2-3 см) около пупка. Затем с помощью иглы Вереша в живот вводится газ двуокиси углерода.
Газ улучшает просмотр органов и освобождает место для лечебных манипуляций.
В брюшную полость через разрез вводится лапароскоп. Изображения внутренних органов видны хирургу через проекцию на мониторе.
Помимо лапароскопа в разрезы могут вводиться и другие хирургические инструменты. Также дополнительно во влагалище может вводиться манипулятор для перемещения матки в необходимом направлении. После окончания лапароскопии газ выпускается из брюшной полости, а затем накладываются швы и повязки.
Особенности послеоперационного периода
После операции пациентки часто чувствуют болезненность в области разрезов, тошноту или рвоту, боль в горле от использования трубки для эндотрахеального наркоза. Однако подобные явления проходят довольно быстро.
Другими ощущениями пациенток после лапароскопии могут быть вздутие или боль в животе, а также боль в плечах в течение 1-7 дней. При этом обычно назначают обезболивающие препараты.
Нередко у женщин в первые дни после лапароскопии имеются кровянистые влагалищные выделения. Вскоре это явление проходит.
Восстановление самочувствия после лапароскопии обычно занимает около 5-7 дней.
Причины осложнений после лапароскопии
Хотя лапароскопия относится к максимально безопасным методам оперативных вмешательств, но любая операция имеет свои факторы риска. Для благополучного завершения лапароскопии должно «срастись» немало важных факторов, ведь мелочей в хирургии просто не существует.
Одним из главных условий успеха лапароскопических операций является высокое мастерство хирурга.
Зарубежные ученые просчитали, что для получения высокой квалификации в области лапароскопической хирургии, специалисту необходима серьезная лапароскопическая практика. Для этого хирург должен производить на протяжение 5-7 лет не менее 4-5 лапароскопий в неделю.
Рассмотрим, каковы причины возможных осложнений при лапароскопии. Чаще всего подобные неприятности могут произойти в случаях:
- Нарушения пациентом врачебных рекомендаций до или после операции.
- Врачебных нарушений (например, правил санации брюшной полости).
- Присоединения воспалительных процессов.
- Проблем, связанных с дачей наркоза.
Лапароскопические операции относят к сложным из-за отсутствия возможности контролировать состояние внутренних органов (как это бывает при открытых операциях) и выполнении многих манипуляций «вслепую».
Основным факторами, способствующими появлению осложнений, являются моменты:
- Технологической сложности операции. Если в момент вмешательства выходит из строя хоть один прибор из оптической системы, это чревато неверными действиями хирурга. Нередко при поломке оборудования приходится переходить к открытым операциям.
- Сужения поля зрения при пользовании лапароскопом, что не позволяет видеть происходящее за пределами аппарата.
- Невозможности использования тактильных ощущений, по которым хирург отличает патологически измененные ткани.
- Погрешности в зрительном восприятии из-за сложности перехода от обычного трехмерного зрения к двухмерному (через окуляр лапароскопа).

Основные виды осложнений и их причины
По сравнению с обычными, лапароскопические операции имеют более легкие и реже встречаемые осложнения.
Рассмотрим основные осложнения, которые могут случиться после проведения лапароскопии.
Осложнения дыхательной и сердечно-сосудистой систем
Подобные осложнении могут быть связаны с:
- ограниченными движениями легких из-за искусственно созданного диафрагмального давления и угнетения центральной нервной системы;
- негативным воздействием углекислоты на миокард и уровень давления;
- угнетением дыхания из-за ухудшения движения диафрагмы из-за ее перерастяжения в момент операции;
- снижением венозного кровообращения из-за скопления крови в венах таза и нижних конечностей;
- ишемией брюшной полости и снижением легочного объема из-за искусственного сдавливания средостения;
- негативным влиянием вынужденного положения больного.
Подобные нарушения в момент лапароскопии способны приводить к серьезным осложнениям типа пневмонии, риска инфаркта или остановки дыхания..
Возможно также развитие пневмо- или гидроторакса из-за проникновения в легкие газа или жидкости через диафрагмальные дефекты.
Профилактика
Предупредить сердечно-легочные нарушения входит в задачу реаниматологов и анестезиологов. В момент операции и сразу после нее должен поводиться мониторинг давления, газов крови, пульса и кардиограммы сердца. Хотя углекислый газ снижает риск травм органов, но он способен воздействовать на давление. Поэтому «сердечникам» используется самый низкий уровень давления углекислого газа.
Если операция длилась более 1 часа, часто производится рентген грудной клетки для исключения и выявления легочных осложнений.
Тромботические осложнения
Образование тромбов связанно с нарушениями кровосвертываемости (тромбофлебиты, флеботромбозы) в тазу и в нижних конечностях. Особенно опасной патологией является тромбоэмболия легочных артерий.
Склонны к тромботическим осложнениям чаще женщины в пожилом возрасте и пациенты с сердечно-сосудистой патологией (с пороками сердца, гипертонией, атеросклерозом, ожирением, варикозной болезнью, перенесенными инфарктами).
Подобные осложнении связаны с такими предрасполагающими факторами:
- положением на операционном столе пациента (с приподнятым головным концом);
- продолжительностью операции;
- искусственным повышением внутрибрюшного давления из-за накачивания газа в брюшную полость (пневмоперитонеума).
Профилактика
Для предупреждения данных осложнений используются методы:
- Введения гепарина (противосвертывающего препарата) по 5000 ЕД через каждые 12 часов после окончания операции (или фраксипарина раз в сутки).
- Наложения эластичного бинта на нижние конечности перед и после операции или другого вида пневмокомпрессии ног в момент операции.
Осложнения, связанные с созданием пневмоперитонеума в момент лапароскопии
Пневмоперитонеумом называют введение в брюшную полость газа (искусственное создание коллапса). Это необходимо для проведения лапароскопии, но может нести угрозу для больного. В результате неприятности для здоровья пациента может причинить и сам газ, и механическое повреждение органов при его введении. Последствиями этих нарушений могут быть явления:
- Попадания газа в подкожную клетчатку, сальник или связку печени больного. (Это легко устранимо и особой угрозы здоровью не представляет).
- Попадания газа в венозную систему (газовая эмболия). Это опаснейшее состояние, которое требует немедленных врачебных мероприятий. При возникновении газовой эмболии используют методы:
- Прекращение введения газа и введение кислорода.
- Срочный поворот больного на левый бок с поднятием ножного конца стола.
- Аспирационные и реанимационные мероприятия для выведения газа.

Механические повреждения сосудов и органов, ожоги в момент лапароскопии
Повреждения сосудов могут встречаться при данной операции не чаще 2% случаев. Это связано с тем, что периодически хирург вынужден вводить инструменты в полость организма «вслепую».
Ожоги внутренних органов связаны с минимальным обзором операционного поля. Этому же способствуют и дефекты инструментов. Незамеченный ожог может закончиться некрозом тканей или перитонитом.
Травмы сосудов могут быть разной сложности. Например, повреждение сосудов передней брюшной стенки не угрожает жизни пациента, но впоследствии может приводить к гематомам с риском нагноения. А вот травмы крупных сосудов (полой вены, аорты, подвздошных артерий и др.) очень серьезно и требует принятия срочных мер по спасению жизни. Травмироваться сосуды могут при введении хирургических инструментов (скальпель, троакар, игла Вереша и др.)
Профилактика
Ранения магистральных сосудов могут привести к гибели больного. Поэтому существует ряд мер, снижающих риск таких осложнений и заключающихся в:
- осмотре брюшной полости перед лапароскопией;
- использовани открытой лапароскопии (без введения газа) при всех сложных случаях;
- соблюдении правил безопасности при электрокоагуляции сосудов, проверке электроизоляции инструментов;
- переходу к открытой операции и привлечению специалистов для устранения проблемы (реаниматолог, сосудистый хирург и др.);
- использованию специальных защитных колпачков для стилетов, тупого сердечника для иглы Вереша, проведения специальных проб перед введением инструментов.
Другие осложнения после лапароскопии
Кроме вышеуказанных типичных осложнений, изредка при данной процедуре случаются и осложнения, процент которых невысок:
- Нагноение вокруг троакарной ранки. Может иметь место из-за нарушения асептики в момент операции, низкого иммунитета и поведения самого больного. Иногда сами пациенты нарушают предписания врача в первые сутки после операции.
Для предупреждения подобных осложнений важно соблюдение постельного режима и аккуратного обращения катетера в ране, не допуская его выпадения. При выпадении катетера высок риск инфицирования вокруг троакарной раны. Соблюдение режима важно для дальнейшего нормального заживления раны.
- Метастазирование в области троакарных отверстий. Это осложнение возможно при удалении органа, пораженного раковыми клетками. Поэтому перед лапароскопией проводятся анализы на исключение онкологии. Также при всех манипуляциях в момент лапароскопии используются герметические пластиковые контейнеры для помещения туда удаленного органа или его части. Минусом таких контейнером является их дороговизна.
- Грыжи. Грыжи относятся к редким отдаленным последствиям лапароскопии. Для профилактики этого хирург обязательно ушивает все послеоперационные отверстия более 1 см в диаметре. Дополнительно врач использует обязательный метод пальпации для выявления невидимых ранок.
Как и ни какое другое, лапароскопию нельзя назвать вмешательством, гарантированным ото всех осложнений. Однако альтернативой к данному щадящему вмешательству является классическая операция, осложнения у которой выше в разы. Если же лапароскопия производится высококвалифицированным хирургом и анестезиологом, по всем правилам, с соблюдением четкого плана операции, то осложнения при данной манипуляции сводится к нулю. Бояться лапароскопии не стоит, так как при любых непредвиденных обстоятельствах в момент ее проведении, хирург может легко исправить ситуацию, перейдя к традиционному оперативному вмешательству.
Осложнения после операции
- Издательство «Медиа Сфера»
- Журналы
- Подписка
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
Кафедра хирургии с курсами эндоскопии и стационарзамещающих технологий ИДПО Башкирского государственного медицинского университета Минздрава России, Уфа, Россия
Кафедра хирургии с курсами эндоскопии и стационарзамещающих технологий ИДПО Башкирского государственного медицинского университета Минздрава России, Уфа, Россия
Кафедра факультетской хирургии с курсом колопроктологии Башкирского государственного медицинского университета; отделение колопроктологии МУ Городская клиническая больница №21, Уфа
Классификация хирургических осложнений (с комментарием редколлегии)
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2018;(9): 62-67
Тимербулатов В. М., Тимербулатов Ш. В., Тимербулатов М. В. Классификация хирургических осложнений (с комментарием редколлегии). Хирургия. Журнал им. Н.И. Пирогова. 2018;(9):62-67. https://doi.org/10.17116/hirurgia2018090162
Кафедра хирургии с курсами эндоскопии и стационарзамещающих технологий ИДПО Башкирского государственного медицинского университета Минздрава России, Уфа, Россия





Цель исследования — разработка классификации хирургических осложнений. Материал и методы. Проведен анализ наиболее распространенных и предложенных в последнее время классификаций хирургических осложнений (Clavien—Dindo, Occordion, R. Satava и соавт., А.М. Казарян и соавт.), ретроспективное продольное исследование осложнений у 25 556 оперированных больных. Рассмотрены частота осложнений в зависимости от степени тяжести, методы их коррекции, влияние осложнений на продолжительность стационарного лечения. Результаты. На основании критического анализа существующих классификаций и изучения частоты, тяжести хирургических осложнений, методов их лечения, удлинения сроков пребывания в стационаре предложена новая классификация хирургических осложнений. Выделены 5 степеней тяжести осложнений, в основу классификации положены анатомический принцип, тип (вид) осложнения (в области хирургического доступа, оперированного органа, полости), методы коррекции, зависимые от типа, тяжести осложнения: учтена причинно-следственная связь осложнения с методом устранения, а также с увеличением сроков лечения. Заключение. Предложенная классификация обоснована анатомически, учитывает причинно-следственную связь осложнения и метода его коррекции, а также изменения сроков лечения.
Кафедра хирургии с курсами эндоскопии и стационарзамещающих технологий ИДПО Башкирского государственного медицинского университета Минздрава России, Уфа, Россия
Кафедра хирургии с курсами эндоскопии и стационарзамещающих технологий ИДПО Башкирского государственного медицинского университета Минздрава России, Уфа, Россия
Кафедра факультетской хирургии с курсом колопроктологии Башкирского государственного медицинского университета; отделение колопроктологии МУ Городская клиническая больница №21, Уфа
По данным ВОЗ, ежегодно в мире выполняют 234 млн обширных оперативных вмешательств, серьезные осложнения развиваются в 3—16% случаев, показатели стойкой нетрудоспособности или смертности составляют 0,4—0,8%, а в развивающихся странах — 5—10% [1].
В специальной отечественной литературе отсутствует общепринятая классификация хирургических осложнений, как, впрочем, и упорядоченная, систематизированная форма учета этих осложнений в системе здравоохранения. Существует несколько классификаций послеоперационных осложнений в специальностях «кардиохирургия» [2], «легочная хирургия» [3], а также при абдоминальной травме [4]. Недавно А.М. Казарян и А.Л. Акопов [5] предложили российскую редакцию классификации осложнений в хирургии, представляющую собой комбинацию двух систем оценки: классификации интраоперационных неблагоприятных инцидентов по R. Satava [6] и модификации классификации послеоперационных осложнений Occordion [7, 8].
Для достоверной оценки качества лечения, возможности сравнения результатов, полученных в разных клиниках, медицинских организациях, различными методами лечения, а также внутри клиники в разное время, способы их определения должны быть стандартизованными и воспроизводимыми [9, 10]. Кроме того, и пациенты, и государственные и частные страховые компании все чаще нуждаются в объективных и надежных показателях и критериях для оценки качества и стоимости медицинских услуг. Это также важно для разработки политики в области здравоохранения с учетом сравнительных данных по отдельным больницам и персонально по врачам, такие сведения имеют влияние на рынке медицинских услуг и могут способствовать повышению их качества и одновременно снижению расходов на здравоохранение [12].
Единая оценка хирургических вмешательств ограничена отсутствием консенсуса по определению послеоперационных осложнений и их стратификации по степени тяжести [9, 13—16]. В 1992 г. были предложены общие принципы классификации осложнений с выделением 4 степеней тяжести (P. Clavien, 1992) [9]. В последующем эта классификация была дополнена D. Dindo [17]. Классификация Clavien—Dindo широко используется во многих странах.
Цель исследования — разработать классификацию послеоперационных осложнений, основанную на анатомических принципах и связанную с этапами выполнения хирургических вмешательств.
Материал и методы
Проведено ретроспективное продольное исследование 25 556 историй болезни больных, находившихся в трех хирургических отделениях одной их городских больниц Уфы, за 2011—2016 гг. В большинстве случаев оперативные вмешательства произведены на органах брюшной полости и забрюшинного пространства. Учету подлежали только те хирургические осложнения, которые были документированы в истории болезни. Осложнения, возникшие после выписки (в течение 30 дней), и их устранение при повторной госпитализации были отнесены к первичному случаю. К осложнениям IV степени (стойкая утрата трудоспособности — инвалидность) не были причислены последствия онкологических оперативных вмешательств, вопросы медико-социальной экспертизы которых находились под ведением онкологов.
Результаты и обсуждение
В зависимости от типа хирургического отделения, характера и объема выполненных оперативных вмешательств послеоперационные осложнения встречались в 0,46 — 5,25% случаев. При этом в отделении, где выполняли плановые абдоминальные хирургические вмешательства (I тип), послеоперационные осложнения отмечены в 2,1% случаев, в отделении экстренной хирургии (II тип) — в 5,25%, а в специализированном урологическом отделении (III тип) — в 0,46%. Структура осложнений в трех отделениях в соответствии с предложенной классификацией была следующей (табл. 1):  Таблица 1. Классификация хирургических осложнений Clavien—Dindo Примечание. * — кровоизлияние в мозг, ишемический инсульт, субарахноидальное кровоизлияние, но исключая транзиторную ишемическую атаку. в хирургическом отделении I типа осложнения IA степени составили 62,96%, IB — 5,55%, IIA — 14,81%, IIB — 9,25%, IIC — 3,7%, III — 3,7%, IV — 0 и V — 1,4%; в хирургическом отделении II типа — соответственно 66,88, 6,29, 6,95, 13,24, 3,31, 3,3, 0,33 и 2,2%; в хирургическом отделении III типа — соответственно 26,66, 0, 40, 20, 0, 10, 0 и 3,33%.
Таблица 1. Классификация хирургических осложнений Clavien—Dindo Примечание. * — кровоизлияние в мозг, ишемический инсульт, субарахноидальное кровоизлияние, но исключая транзиторную ишемическую атаку. в хирургическом отделении I типа осложнения IA степени составили 62,96%, IB — 5,55%, IIA — 14,81%, IIB — 9,25%, IIC — 3,7%, III — 3,7%, IV — 0 и V — 1,4%; в хирургическом отделении II типа — соответственно 66,88, 6,29, 6,95, 13,24, 3,31, 3,3, 0,33 и 2,2%; в хирургическом отделении III типа — соответственно 26,66, 0, 40, 20, 0, 10, 0 и 3,33%.
Оценены возможные взаимосвязи между различными степенями тяжести осложнений и операциями различной сложности, продолжительность стационарного лечения при возникновении осложнений. Сопоставление частоты, тяжести осложнений и степени сложности оперативных вмешательств по классификации H. Klotz и соавт. (1996 г.), не выявило статистически значимой зависимости, закономерно чаще встречались осложнения IA степени при операциях типа А, осложнения II—III степени при операциях типов В и С (р>0,05). Исходя из этого, типы операций — степень их сложности не рассматривали.
В то же время отмечена значительная корреляция степени хирургических осложнений с продолжительностью пребывания в стационаре (р  Таблица 2. Классификация хирургических осложнений Примечание. * — отмечаются дни увеличения сроков (рекомендованных) лечения при данном заболевании. главными элементами являются сами хирургические осложнения и степень их тяжести. Осложнения выделены в соответствии с их анатомической локализацией — областью хирургического доступа, выполнения хирургического вмешательства: стенки полости (например, брюшная стенка), область органа (где выполнялось вмешательство), полости (когда патологический процесс переходит за пределы органа). Отдельно выделены интраоперационные (незамеченные) осложнения, выявленные в послеоперационном периоде, системные осложнения, которые, как правило, утяжеляют предшествующие осложнения I—II степени; IV степень хирургических осложнений соответствует стойкой утрате трудоспособности, V степень — летальному исходу.
Таблица 2. Классификация хирургических осложнений Примечание. * — отмечаются дни увеличения сроков (рекомендованных) лечения при данном заболевании. главными элементами являются сами хирургические осложнения и степень их тяжести. Осложнения выделены в соответствии с их анатомической локализацией — областью хирургического доступа, выполнения хирургического вмешательства: стенки полости (например, брюшная стенка), область органа (где выполнялось вмешательство), полости (когда патологический процесс переходит за пределы органа). Отдельно выделены интраоперационные (незамеченные) осложнения, выявленные в послеоперационном периоде, системные осложнения, которые, как правило, утяжеляют предшествующие осложнения I—II степени; IV степень хирургических осложнений соответствует стойкой утрате трудоспособности, V степень — летальному исходу.
В зависимости от степени тяжести хирургических осложнений в классификации предусмотрены соответствующие лечебные мероприятия, включая методы хирургической коррекции, при системных осложнениях — лечение в условиях отделения реанимации и интенсивной терапии. Полагаем, что предложенная классификация основывается на причинно-следственных связях между хирургическими осложнениями и обоснованными методами их коррекции.
Необходимым также считаем раздел, отражающий сроки лечения (увеличение) в стационаре при возникновении осложнений. Данный критерий не только определяет степень тяжести осложнения, но и характеризует адекватный выбор метода его устранения. Несомненно, эти показатели имеют важное экономическое значение при оплате медицинских услуг страховыми компаниями.
В определенной мере степень тяжести хирургических осложнений может быть прогностическим критерием риска наступления смертельного исхода. При осложнениях области хирургического доступа (IA и IB) риск смерти минимальный (
Возможные осложнения после витрэктомии
 Витрэктомию применяют при гемофтальме, отслоении и разрывах сетчатки, существенном помутнении стекловидного тела, тяжёлой пролиферативной ретинопатии и других патологиях. Это микрохирургическая операция по частичному или полному удалению стекловидного тела глазного яблока, на место которого вводят газовоздушную смесь или силиконовое масло. Во время и после проведения витрэктомии возможны осложнения.
Витрэктомию применяют при гемофтальме, отслоении и разрывах сетчатки, существенном помутнении стекловидного тела, тяжёлой пролиферативной ретинопатии и других патологиях. Это микрохирургическая операция по частичному или полному удалению стекловидного тела глазного яблока, на место которого вводят газовоздушную смесь или силиконовое масло. Во время и после проведения витрэктомии возможны осложнения.
Осложнения во время операции
- Кровотечение — наиболее распространённое осложнение. Кровоизлияние из сосудов затрудняет проведение операции и ухудшает её визуализацию. Кровотечение останавливают гемостатическими препаратами.
- Миграция перфторорганического соединения (ПФОС) под сетчатку. Такая патология говорит о слабой мобилизации сетчатки. Полностью удалить ПФОС через разрыв получается редко, поэтому проводят обширную ретинотомию.
- Миграция силиконового масла в переднюю камеру при афакии. В этом случае силикон вытесняют физраствором или вискэластиком.
Скорость восстановления зрения после витрэктомии зависит от тяжести патологии, состояния сетчатки и оптических сред глаза. Даже после успешного хирургического вмешательства пациент не застрахован от осложнений.
Осложнения в послеоперационный период
- Кровотечение. Источником кровотечения являются операционные входы, сосуды радужки и сетчатки. Для лечения кровоизлияний применяют гемостатические средства и проводят рассасывающую терапию. Если кровотечение сопровождается отслойкой сетчатки, в глазную полость вводят ПФОС.
- Рецидивирующий гемофтальм — может возникать на афакичном глазу после тяжёлых травм, при васкулите и увеите. Эффективно устраняет патологию пневмовазопексия.
- Воспаление. Изредка возникает у ослабленных пациентов, а также при системных заболеваниях. Вероятность воспаления увеличивается по мере расширения масштабов вмешательства. Если вовремя не устранить воспаление, глазное яблоко может атрофироваться. Для предотвращения воспаления после витрэктомии вместе с антибиотиками под конъюктиву вводят кортикостероиды.
- Изменение роговицы. Возникает чаще всего при бескапсульной афакии. Иногда силиконовое масло выходит в переднюю камеру и заполняет её. При контакте вещества с роговицей происходит её дистрофия и нарушение прозрачности. Этот процесс обратимый, если предотвратить контакт силикона с роговицей.
- Изменение радужки. Может возникать при обширной коагуляции. Патология связана с повреждением задних цилиарных артерий и нервов. Чтобы предотвратить этот процесс, на горизонтальных меридианах проводят транссклеральную криокоагуляцию — она меньше повреждает сосуды.
- Глаукома (гемолитическая, тампонадо-зависимая, неоваскулярная, стероидная) является разными факторами — блокировкой путей оттока эритроцитов, зрачковым блоком силиконом или газом. Для диагностики глаукомы ведут контроль внутриглазного давления на раннем и отдалённом послеоперационном периоде.
- Катаракта– является повреждением задней капсулы во время операции, длительным контактом с тампонирующим веществом, несоблюдением пациентом положения после введения ПФОС. Если катаракты избежать не удалось, применяют удаление хрусталика с имплантацией интраокулярной линзы.
При первых проявлениях дискомфорта в прооперированном глазу необходимо срочно проконсультироваться с врачом, проводившим операцию. Такая мера минимизирует осложнения и предотвратит ухудшение зрения. Трудности в послеоперационный период возможны и с сетчаткой.
Осложнения со стороны сетчатки
- Отслойка сетчатки — может появиться из-за движения микрохирургических инструментов и непосредственном контакте.
- Макулярный отёк — существенно снижает зрение. Если не предпринять мер, может перейти в макулодистрофию. Патология довольно успешно лечится введением кортикостероидов.
- Окклюзия сосудов — эту патологию намного легче предупредить, чем вылечить. Для этого контролируют офтальмотонус и внутриглазное давление.
Вероятность осложнений минимальна при своевременном хирургическом вмешательстве, чётком выполнении пациентом предписаний врача и постоянном контроле прооперированного глаза. К минимуму свести осложнения можно, вовремя определив их и применив активную хирургическую и медикаментозную тактику лечения.

 резиновые перчатки (для защиты рук);
резиновые перчатки (для защиты рук); отделить несколько небольших прядей;
отделить несколько небольших прядей;



