Обструктивный бронхит
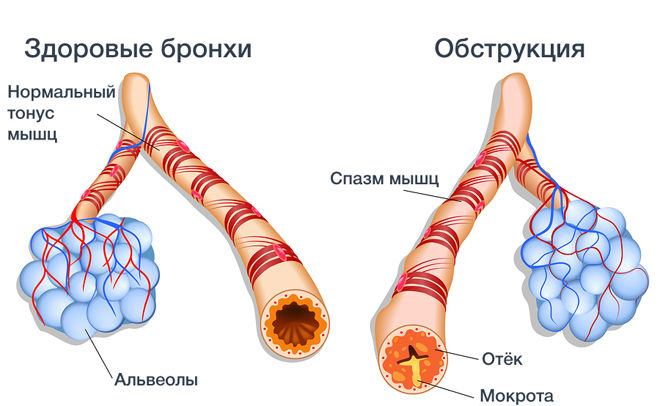
Обструктивный бронхит — диффузное воспаление слизистой оболочки бронхов различной этиологии, которое сопровождается нарушением проходимости дыхательных путей вследствие бронхоспазмов, т. е. сужения просвета бронхиол и образованием большого количества плохо отделяемого экссудата.
Гиперемия внутренних покровов бронхолегочного тракта затрудняет движения ресничек мерцательного эпителия, вызывая метаплазию реснитчатых клеток. Погибшие эпителиоциты замещаются бокаловидными клетками, вырабатывающими слизь, в результате чего резко увеличивается количество мокроты, отхождение которой затруднено бронхоспастическими реакциями со стороны вегетативной нервной системы.
Одновременно изменяется состав бронхиальной слизи: увеличение вязкости секрета сопровождается снижением концентрации неспецифических иммунных факторов – интерферона, лизоцима и лактоферина. Таким образом, продукты воспалительных реакций становятся питательной средой для представителей патогенной и условно-патогенной микрофлоры. Прогрессирующий воспалительный процесс влечет за собой стойкое нарушение вентиляции легких и развитие дыхательной недостаточности.
Причины и факторы риска
Обструктивный бронхит может иметь как инфекционное, так и неинфекционное происхождение. Чаще всего возбудителями заболевания чаще оказываются вирусы – риновирус и аденовирус, а также вирусы герпеса, гриппа и парагриппа III типа. На фоне сильного угнетения иммунной системы к вирусной инфекции может добавиться бактериальный компонент. Довольно часто обструктивный бронхит развивается на фоне хронического очага инфекции в носоглотке.
Неинфекционный обструктивный бронхит возникает в результате постоянного раздражения слизистых оболочек дыхательных путей. Раздражающий эффект могут оказывать аллергены – пыльца растений, частицы эпителия животных, домашняя пыль, постельные клещи и прочее. В роли механических раздражителей обычно выступают новообразования в трахее и бронхах. Также возникновению заболевания способствуют травматические повреждения и ожоги слизистых оболочек дыхательных веществ, а также повреждающее действие токсичных веществ, таких как аммиак, озон, хлор, кислотные пары, сернистый газ, взвешенные мелкодисперсные частицы меди, кадмия, кремния и т. д.
Частое вдыхание отравляющих веществ и мелкодисперсных частиц пыли в условиях вредного производства считается одним из главных предрасполагающих факторов развития хронического обструктивного бронхита у представителей ряда профессий. В группу риска попадают шахтеры, металлурги, типографские рабочие, железнодорожники, строители, штукатуры, работники предприятий химической промышленности и сельского хозяйства, а также жители экологически неблагополучных регионов.
Курение и злоупотребление алкоголем также способствуют развитию бронхиальной обструкции. В пульмонологии существует понятие «бронхит курильщика», применяемое в отношении пациентов со стажем курения более 10 лет, жалующихся на одышку и сильный надсадный кашель по утрам. Вероятность возникновения данного заболевания при активном и пассивном курении примерно одинакова.
Большое значение для профилактики обструктивных заболеваний дыхательной системы имеют бытовые условия, экологическая обстановка в регионе и организация охраны труда на предприятиях.
Неадекватный подход к лечению острого обструктивного бронхита создает предпосылки для перехода заболевания в хроническую форму. Обострения хронического бронхита провоцируются рядом внешних и внутренних факторов:
- вирусные, бактериальные и грибковые инфекции;
- воздействие аллергенов, пыли и ядохимикатов;
- тяжелые физические нагрузки;
- аритмия;
- неконтролируемый сахарный диабет;
- длительный прием некоторых лекарств.
Наконец, заметную роль в патогенезе острого и хронического обструктивного бронхита играет наследственная предрасположенность – врожденная гиперреактивность слизистых оболочек и генетически обусловленная ферментная недостаточность, в частности дефицит некоторых антипротеаз.
Формы
Исходя из обратимости бронхиальной обструкции, в пульмонологической практике принято различать острую и хроническую формы обструктивного бронхита. У детей младшего возраста чаще отмечается острый обструктивный бронхит; хроническая форма более характерна для взрослых пациентов. При хронической бронхиальной обструкции отмечаются необратимые изменения в бронхолегочной ткани вплоть до нарушения вентиляционно-перфузионного баланса и развития хронической обструктивной болезни легких (ХОБЛ).
Стадии
Начальная стадия острого обструктивного бронхита проявляется катаральным воспалением верхних дыхательных путей. Далее клиническая картина заболевания разворачивается по мере распространения воспалительного процесса на перибронхиальную ткань, бронхиолы и бронхи мелкого и среднего калибра. Болезнь длится от 7–10 дней до 2–3 недель.
В зависимости от эффективности терапевтических мероприятий возможны два варианта развития событий – купирование воспалительного процесса или переход заболевания в хроническую форму. В случае повторения трех и более эпизодов в год ставится диагноз рецидивирующего обструктивного бронхита; хроническая форма диагностируется при сохранении симптоматики на протяжении двух лет.
Прогрессирующее развитие хронического обструктивного бронхита характеризуется постепенным снижением объема форсированного вдоха в одну секунду (ОВФ-1), выраженного в процентах от нормативной величины.
- I стадия: ОВФ-1 от 50% и выше. Заболевание не вызывает существенного ухудшения качества жизни.
- II стадия: ОВФ-1 снижается до 35–49%, появляются признаки дыхательной недостаточности. Показано систематическое наблюдение пульмонолога.
- III стадия: ОВФ-1 составляет менее 34%. Патологические изменения бронхолегочной ткани принимают необратимый характер, наступает выраженная декомпенсация дыхательной недостаточности. Улучшению качества жизни способствует поддерживающее лечение в условиях амбулатории и дневного стационара. В период обострений может потребоваться госпитализация. При появлении признаков перибронхиального фиброза и эмфиземы можно предположить переход хронического обструктивного бронхита в ХОБЛ.
Симптомы обструктивного бронхита
Острая и хроническая формы бронхиальной обструкции проявляются неодинаково. Начальные симптомы острого обструктивного бронхита совпадают с проявлениями катара верхних дыхательных путей:
- сухой надсадный кашель, усиливающийся ночью;
- затрудненное отделение мокроты;
- чувство стесненности в груди;
- тяжелое дыхание с присвистом;
- субфебрильная температура;
- потливость.
В некоторых случаях симптомы обструктивного бронхита напоминают ОРВИ. Помимо кашля, наблюдаются головные боли, диспепсические расстройства, миалгия и артралгия, общее угнетение, апатия и быстрая утомляемость.
При хронической бронхиальной обструкции кашель не прекращается даже во время ремиссии. После продолжительных приступов, сопровождающихся обильным потоотделением и ощущением удушья, отделяется небольшое количество слизи. При протекании заболевания на фоне стойкой артериальной гипертензии в мокроте могут появиться прожилки крови.
Во время обострений кашель усиливается, в мокроте обнаруживаются гнойный экссудат. Одновременно наблюдается одышка, которая поначалу проявляется при физических и эмоциональных нагрузках, а в тяжелых и запущенных случаях – и в состоянии покоя.
В группу риска развития обструктивногобронхита попадают шахтеры, металлурги, типографские рабочие, железнодорожники, строители, штукатуры, работники предприятий химической промышленности и сельского хозяйства, а также жители экологически неблагополучных регионов.
При прогрессирующем обструктивном бронхите удлиняется период вдоха, из-за чего дыхание сопровождается хрипами и свистом на выдохе. В расширении грудной клетки принимает участие не только дыхательная мускулатура, но и мышцы спины, шеи, плеч и пресса; хорошо заметно набухание вен на шее, раздувание крыльев носа в момент вдоха и западание уступчивых участков грудной клетки – яремной ямки, межреберных промежутков, надключичной и подключичной области.
По мере исчерпания компенсаторных ресурсов организма появляются признаки дыхательной и сердечной недостаточности – синюшность ногтей и кожи в области носогубного треугольника, на кончике носа и на ушных мочках. У некоторых пациентов отекают нижние конечности, повышается частота сердечных сокращений и артериальное давление, а ногтевые пластины приобретают специфическую форму «часовых стеклышек». Больных тревожит упадок сил, повышенная утомляемость и снижение работоспособности; часто присутствуют признаки интоксикации.
Особенности протекания заболевания у детей
У детей дошкольного и младшего школьного возраста преобладает острая форма обструктивного бронхита, которая легко излечивается при адекватной и своевременно начатой терапии. Особого внимания требует лечение обструктивного бронхита у детей, склонных к простудам и аллергическим реакциям, поскольку есть вероятность развития аллергического бронхита и бронхиальной астмы на фоне частых рецидивов.
Диагностика
Диагноз острого обструктивного бронхита обычно ставится на основании выраженной клинической картины и результатов физикального осмотра. При аускультации прослушиваются влажные хрипы в легких, частота и тональность которых изменяются при откашливании. Для точной оценки степени поражения бронхов, выявления сопутствующих заболеваний и исключения локальных и диссеминированных поражений легких при туберкулезе, пневмонии и онкопатологии может потребоваться рентгенография легких.
При хроническом обструктивном бронхите появляется жесткое дыхание, сопровождаемое свистящим шумом при форсированном выдохе, уменьшается подвижность легочных краев, а при перкуссии над легкими отмечается коробочный звук. Характерный признак развившейся сердечной недостаточности легочного генеза – выраженный акцент второго тона легочной артерии при аускультации. Однако при подозрении на хронический обструктивный бронхит физикальных методов недостаточно. Дополнительно назначаются эндоскопические и функциональные исследования, позволяющие судить о глубине и степени обратимости патологических процессов:
- спирометрия – измерение объемных показателей дыхания с ингаляционными пробами;
- пневмотахометрия – определение объема и скорости воздушных потоков при спокойном и форсированном дыхании;
- пикфлоуметрия – определение пиковой скорости форсированного выдоха;
- бронхоскопия с забором биоптата;
- бронхография.
Пакет лабораторных исследований включает:
- общие анализы крови и мочи;
- биохимический анализ крови;
- иммунологические пробы;
- определение газового состава крови;
- микробиологические и бактериологические исследования мокроты и лаважной жидкости.
В сомнительных случаях обострения хронического обструктивного бронхита следует дифференцировать от пневмонии, туберкулеза, бронхиальной астмы, бронхоэкталической болезни, ТЭЛА и рака легкого.
Лечение обструктивного бронхита
В основе лечения острого обструктивного бронхита лежит комплексная терапевтическая схема с применением широкого спектра лекарственных препаратов, подбираемых в индивидуальном порядке. Острая форма заболевания обычно провоцируется вирусной инфекцией. По этой причине антибиотики назначают только при бактериальных осложнениях, необходимость их применения определяется лечащим врачом. Если заболевание спровоцировано аллергической реакцией, применяют антигистаминные средства.
Симптоматическое лечение обструктивного бронхита предполагает устранение бронхоспазма и облегчение отхода мокроты. Для устранения бронхоспазма назначают антихолинэргические средства, бета-блокаторы и теофиллины, применяемые парентерально, в ингаляционной форме или с помощью небулайзера. Параллельный прием муколитиков способствует разжижению экссудата и быстрой эвакуации мокроты. При сильной одышке используют ингаляционные бронхолитики.
Для расслабления грудных мышц и скорейшего восстановления дыхательной функции рекомендуется перкуторный массаж, а также дыхательная гимнастика по Бутейко или Стрельниковой. Стойкий терапевтический эффект дают занятия на дыхательном тренажере Фролова.
В целях предупреждения интоксикации и обезвоживания больному необходимо обильное теплое питье – щелочная минеральная вода, отвар сухофруктов, фруктовые соки, ягодные морсы, чай слабой заварки.
При хронической форме заболевания преобладает симптоматическое лечение. К этиотропной терапии прибегают только в период обострений. В отсутствие положительного эффекта могут назначаться кортикостероиды. Предполагается активное участие пациента в терапевтическом процессе: требуется пересмотреть образ жизни, рацион и режим питания, распорядок дня, отказаться от вредных привычек.
В самых тяжелых случаях лечение острого и хронического обструктивного бронхита проводится в стационаре. Показания к госпитализации:
- некупируемые бактериальные осложнения;
- быстро нарастающая интоксикация;
- лихорадочные состояния;
- спутанное сознание;
- острая дыхательная и сердечная недостаточность;
- изнуряющий кашель, сопровождаемый рвотой;
- присоединение пневмонии.
В пульмонологии существует понятие «бронхит курильщика», применяемое в отношении пациентов со стажем курения более 10 лет, жалующихся на одышку и сильный надсадный кашель по утрам.
Возможные осложнения и последствия
В отсутствие квалифицированной медицинской помощи при остром обструктивном бронхите высока вероятность присоединения астматического и бактериального компонента. У детей, склонных к аллергии, чаще встречаются такие осложнения, как астматический бронхит и бронхиальная астма; для взрослых типично развитие бактериальной пневмонии и переход бронхиальной обструкции в хроническую форму.
Наиболее вероятные осложнения хронического обструктивного бронхита – эмфизема, хроническая обструктивная болезнь легких (ХОБЛ) и сердечная недостаточность легочного генеза – т. н. «легочное сердце». Острые инфекционные процессы, тромбоэмболия легочной артерии или спонтанный пневмоторакс могут вызвать острую дыхательную недостаточность, требующую немедленной госпитализации больного. У некоторых пациентов частые приступы удушья провоцируют панические атаки.
Прогноз
При своевременном проведении адекватной терапии прогноз острой бронхиальной обструкции благоприятный, заболевание хорошо поддается лечению. При хроническом обструктивном бронхите прогноз более осторожный, однако правильно подобранная схема терапии в состоянии замедлить прогрессирование патологии и предотвратить возникновение осложнений. При большом количестве сопутствующих заболеваний и в пожилом возрасте эффективность лечения снижается.
Профилактика
Первичная профилактика обструктивного бронхита сводится к здоровому образу жизни. Желательно отказаться от курения и употребления алкоголя, рационально питаться, уделять время закаливанию и регулярным прогулкам на свежем воздухе. Необходимо своевременно и адекватно лечить острые респираторные инфекции, а при дыхательных расстройствах аллергического характера пройти курс десенсибилизирующей терапии.
Большое значение для профилактики обструктивных заболеваний дыхательной системы имеют бытовые условия, экологическая обстановка в регионе и организация охраны труда на предприятиях. Необходимо каждый день проветривать помещения и проводить влажную уборку не реже двух-трех раз в неделю. При сильной загрязненности атмосферы можно использовать увлажнители воздуха. Для предупреждения обострений хронического обструктивного бронхита, вызванного раздражающим действием ядохимикатов, может потребоваться смена место жительства или профессии.
Видео с YouTube по теме статьи:
Обструктивный бронхит: симптомы, диагностика, лечение
 Острый обструктивный бронхит – это инфекция нижних дыхательных путей без пневмонии и ХОБЛ. Человек кашляет ночью и днем, при физической нагрузке и без нее, в транспорте и на улице. Кашель сухой или влажный, со свистами и хрипами в грудной клетке. При остром бронхите кашель длится не больше 3 недель. Кашель четыре недели и больше требует дополнительной диагностики.
Острый обструктивный бронхит – это инфекция нижних дыхательных путей без пневмонии и ХОБЛ. Человек кашляет ночью и днем, при физической нагрузке и без нее, в транспорте и на улице. Кашель сухой или влажный, со свистами и хрипами в грудной клетке. При остром бронхите кашель длится не больше 3 недель. Кашель четыре недели и больше требует дополнительной диагностики.
Причина бронхита — это респираторные вирусы, поэтому лечение острого бронхита нельзя назначать антибиотики необдуманно! Вызвать острый кашель могут бактерии — микоплазма пневмония или хламидия пневмония, возбудитель коклюша, а также стафилокок, стрепотококки и гемофильная палочка.
Диагностика острого обструктивного бронхита
- Для диагностики острого обструктивного бронхита врач подробно выслушает жалобы, осмотрит и проведет аускультацию пациента, измерит уровень кислорода в крови.
- Спирометрия помогает понять нужно, назначать ингаляторы расширяющих бронхи или нет.
- В анализах крови определяем маркеры воспаления и атипичные возбудители острого бронхита.
- Рентгенография непригодна для установки диагноза острый бронхит. Но позволяет исключить пневмонию. Однако рентгенография не выявляет рак легких, ТЭЛА и бронхоэктазы. Поэтому проводим КТ легких.
При возникновении острого кашля исключаем:
- Пневмонию
- Постназальный синдром
- Коклюш
- Сердечную недостаточность
- ЛФР и ГЭРБ
- Тромбоэмболию легочной артерии
- Рак легких
Лечение обструктивного бронхита
Не принимайте антибиотики самостоятельно! Не лечитесь по Интернету!
Обратитесь за помощью :
- При повышении температуры больше чем 4 дня, ознобе
- Кашель с зеленой, желтой мокротой или кровью
- Хрипы, свисты в грудной клетке
- Затрудненное дыхание или удушье
В дневном стационаре поможем вылечить острый бронхит. Комплексные лечебные программы с использованием специального небулайзера PARI Sinus или небулайзера PARI излечивают острый бронхит.
- При необходимости выписываем противокашлевые препараты. Рецепты выписываются на специальных учетных, номерных бланках.
- Работающим пациентам предоставляем лист не трудоспособности (больничный лист).
Что такое хронический обструктивный бронхит?
Хронический обструктивный бронхит – это кашель, длящийся три и более месяцев в течение 2 или больше лет подряд. Обструкция это сужение бронхов из-за воспаления. Самостоятельно такой кашель не исчезает. Хронический бронхит это форма тяжелого заболевания легких, названного «хронической обструктивной болезнью легких» или ХОБЛ. Другую форму хронической обструктивной болезни легких называют «эмфиземой». ХОБЛ прогрессирующая болезнь легких, приводящая к гибели или инвалидизации человека из- за развивающейся дыхательной недостаточности.
Почему я заболел хроническим обструктивным бронхитом?
Хронический обструктивный бронхит в 80 % случаев связан с курением. У некурящих пациентов он может быть связан с бронхоэктактической болезнью, работой с промышленными загрязнениями (органические и неорганические пыли, аэрозоли, масла и горючие материалы)
Каковы симптомы хронического бронхита?
Кашель – ежедневный не менее 3 месяцев, в течение 2 лет подряд. Кашель влажный, глубокий с отхаркиванием мокроты различного цвета и объема. Мокрота появляется потому, что внутри бронхов идет воспалительный процесс и слизистая бронха отекает. При хроническом бронхите нарушается способность удалять мокроту. Гибель или повреждение реснитчатого эпителия выстилающего бронх изнутри затрудняет отхаркивание мокроты. Она становиться вязкой, тягучей, меняется ее цвет.
Повышение температуры тела, озноб – появляются у человека, когда присоединяется бактериальная инфекция. Микробы размножаются, появляется зеленая мокрота, иногда с запахом. Меняются физические свойства мокроты — она становится вязкой, тягучей. Повышение температуры и озноб могут быть следствием пневмонии у человека с обструктивным хроническим бронхитом.
Утомляемость и усталость
Затяжной кашель физически и морально утомляет. Кашель это мощный, реактивный акт. Постоянный кашель приводит к утомлению дыхательных мышц. Общее самочувствие ухудшается.
Хрипы и свисты в грудной клетке у кашляющего человека слышны во время обострения хронического обструктивного бронхита. Звуки слышны самим кашляющим и окружающими. Положение тела, физическая нагрузка изменяет тембр и продолжительность этих звуков.
Одышка симптом характерный для ХОБЛ. Причина одышки про ХОБЛ это нехватка кислорода организмом. Чем больше сужен бронх, тем меньше воздуха поступает для газообмена в легкие, тем тяжелее дышать.
Боли в грудной клетке
Боли в грудной клетке возникают от постоянного кашля, одышки и длительного воспаления в бронхах. Мышцы грудной клетки, диафрагма постоянно напряжены во время кашля и одышки. Нет покоя ни днем, ни ночью. Обструктивный бронхит сопровождается дискомфортом и заложенностью в грудной клетке.
Какие назначаются исследования или анализы и для чего
- Компьютерная томография — исключит иные причины, которые могут вызывать хронический кашель. Например — рак легкого, пневмонию, бронхоэктазы.
- Спирометрия или ФВД – безболезненный дыхательный тест. Он позволит исключить бронхиальную астму, выявить ХОБЛ.
- Анализы крови помогут выяснить есть ли воспалительный процесс в организме, степень активности воспаления.
- Посевы мокроты выявляют бактерий, которые вызывают воспаление в бронхах.
Что я могу сделать самостоятельно, чтобы чувствовать себя лучше?
Если вы курите, то прекратите курение. Это – самый важный шаг, который сделаете для себя. Не имеет значения, сколько времени курили или курите. Отказ от курения замедлит развитие ХОБЛ, и кашель перестанет мешать вам. Занятия спортом, путешествия, поездка в транспорте не будут испорчены кашлем.
Вы должны получить прививку от гриппа каждую осень. Проведите вакцину от пневмонии — один раз в пять лет.
JMedic.ru
Хронический обструктивный бронхит – это заболевание бронхов и легких, характеризующееся частично необратимым ограничением воздушного потока в бронхолегочной системе, которое постоянно прогрессирует. Основными симптомами данной патологии в легких являются одышка и кашель с отделением вязкой мокроты. 
Хронический обструктивный бронхит распространен на всей территории земного шара и встречается в среднем у 250–330 лиц на 100 000 населения.
Самая низкая частота зарегистрированных случаев заболевания составляет менее 110 на 100 000 и охватывает такие страны, как Канаду, Аляску, юго-западную часть Южной Америки, Францию, Германию, Болгарию, Аравийский полуостров, азиатскую часть России и Японию.
Средними по распространению заболевания являются США, Аргентина, Уругвай, Бразилия, Великобритания, Норвегия, Польша, Чехия, Словакия, страны Африки, где частота случаев составляет 110–550 на 100 000 населения.
Самая максимальная заболеваемость хроническим обструктивным бронхитом встречается в странах Европы (Украина, Беларусь, Россия), Азии (Китай, Монголия, Тибет, Непал, Индия, Индонезия, Иран, Ирак), Австралии, Океании и составляет 550–1350 и более на 100 000 населения.
Чаще болеют лица среднего и пожилого возраста, у мужчин хронический обструктивный бронхит встречается в 3–4 раза чаще, нежели у женщин.
Прогноз для трудоспособности и жизни неблагоприятный. По мере прогрессирования патологического процесса в легких постепенно утрачивается работоспособность. Адекватное, своевременно начатое лечение лишь на непродолжительное время приостанавливает течение заболевания. Смертельный исход наступает от осложнений (легочное сердце, эмфизема легких и пр.).
Причины возникновения заболевания
Хронический обструктивный бронхит у взрослых возникает вследствие многих негативных влияний на легкие как с окружающей среды, так и непосредственно из организма, и потому причины заболевания условно делят на две группы:
- Внешние факторы:
- Курение – самая основная причина заболевания, которая составляет 80–90% случаев;

- Профессиональные факторы – работа на предприятиях, которые отличаются большой запыленностью воздуха. Самыми вредными составляющими пыли, которые негативно влияют на легкие взрослого человека, являются кадмий и кремний.
Профессии с повышенным риском:
- горнодобывающая промышленность;
- строители;
- шахтеры;
- металлурги;
- работники целлюлозно-бумажной промышленности;
- железнодорожники;
- работники фармацевтической отрасли.
- Частые ОРВИ (острые респираторные вирусные инфекции);
- Аденовирусная инфекция;
- Хронический дефицит витамина С;
- Ранее перенесенный мононуклеоз.
- Внутренние факторы:
- Наследственная предрасположенность, основой которой служит дефицит альфа1-антитрипсина – вещество, которое блокирует ферменты, расщепляющие белок в бронхиальном дереве и тем самым препятствующие разрушению ткани легких;
- Недоношенность – легкие полноценно развиваются только к 38–39 неделе беременности (9 месяцев);
- ВИЧ-инфекция (вирус иммунодефицита человека);
- Бронхиальная астма, которая сопровождается увеличением уровня иммуноглобулина класса Е;
- Гиперреактивность бронхов – стойкое увеличение образования слизи в бронхиальном дереве.
Классификация заболевания
Степени тяжести в зависимости от симптомов:
- 0 степень – тяжести нет – одышка возникает при интенсивной нагрузке на организм;
- 1 степень – легкая тяжесть – одышка возникает при подъеме или при относительно быстрой ходьбе;
- 2 степень – средняя тяжесть – одышка вынуждает больных передвигаться с меньшей скоростью в сравнении со здоровыми людьми такой же возрастной группы;
- 3 степень – тяжелая – одышка требует от больных останавки при обычной ходьбе через каждые 100 м;
- 4 степень – очень тяжелая – одышка возникает при употреблении пищи, переодевании или поворотах в кровати. Такие больные не выходят за пределы комнаты.
Стадии заболевания в зависимости от исследования функции внешнего дыхания методом спирометрии – измерение объемных и скоростных параметров дыхания. (Данный метод будет подробно описан в разделе «Современные методы обследования», т.е. диагностики заболевания).
I стадия – легкая.
- Индекс Тиффно меньше 70%;
- ОФВ1 больше 80%;
- Отсутствие главных симптомов заболевания – мокроты, одышки и кашля.
II стадия – средняя.
- Индекс Тиффно меньше 70%;
- ОФВ1 меньше 80%;
- Наличие или отсутствие главных симптомов заболевания – мокроты, одышки и кашля.
III стадия – тяжелая.
- Индекс Тиффно меньше 70%;
- ОФВ1 меньше 50%;
- Наличие главных симптомов заболевания – мокроты, одышки и кашля.
IV стадия – крайне тяжелая.
- Индекс Тиффно меньше 70%;
- ОФВ1 меньше 30%;
- Хроническая дыхательная недостаточность;
- Наличие главных симптомов заболевания – мокроты, одышки и кашля.
Симптоматика заболевания
 Хронический обструктивный бронхит протекает с постоянным чередованием 2-х фаз заболевания – обострения и ремиссии, в зависимости от фазы различаются и симптомы.
Хронический обструктивный бронхит протекает с постоянным чередованием 2-х фаз заболевания – обострения и ремиссии, в зависимости от фазы различаются и симптомы.
Признаки в периоде обострения:
- незначительное повышение температуры тела;
- общая слабость;
- головные боли;
- головокружение;
- тошнота;
- ломота, озноб, повышенная потливость;
- снижение трудоспособности;
- одышка при минимальной физической нагрузке;
- кашель с выделением вязкой мокроты гнойного характера (желтого цвета).
Симптомы в периоде ремиссии:
- одышка при увеличенной нагрузке;
- кашель, преимущественно по утрам, мокрота имеет серозный характер (прозрачного или белого цвета).
Сопутствующие симптомы поражения других органов от кислородного голодания, возникшие вследствие поражения бронхолегочной системы:
- Признаки поражения сердечно-сосудистой системы – увеличение артериального давления, учащение сердечного ритма, боли в области сердца, ощущение сердцебиения, синюшность носа, губ, кончиков пальцев;
- Признаки поражения мочевыделительной системы – боли в поясничной области, отеки нижних конечностей;
- Признаки поражения центральной нервной системы – нарушение сознания, поверхностное дыхание, снижение памяти и внимания, нарушение зрения, галлюцинации;
- Признаки поражения пищеварительной системы – желтушность кожных покровов, отсутствие аппетита, вздутие кишечника, боли в животе.
Современные методы обследования
 Взрослые пациенты с таким заболеванием, как хронический обструктивный бронхит, наблюдаются по месту жительства или работы врачом терапевтом. При обращении в поликлинику для диагностики и лечения могут наблюдаться у участковых терапевтов, семейных врачей или пульмонологов. При стационарном лечении должны находиться в специализированных пульмонологических отделениях.
Взрослые пациенты с таким заболеванием, как хронический обструктивный бронхит, наблюдаются по месту жительства или работы врачом терапевтом. При обращении в поликлинику для диагностики и лечения могут наблюдаться у участковых терапевтов, семейных врачей или пульмонологов. При стационарном лечении должны находиться в специализированных пульмонологических отделениях.
Алгоритм обследования таких больных:
- Диагностический опрос и сбор жалоб;
- Диагностический осмотр пациента, включающий перкуссию (простукивание) и аускультацию (прослушивание) грудной клетки.
При перкуссии наблюдается появление коробочного звука, что означает повышенную воздушность легких.
При аускультации наблюдается жесткое дыхание и сухие, свистящие или жужжащие хрипы.
- Диагностическое лабораторное обследование:
- Общий анализ крови, для которого будет характерным увеличение лейкоцитов, сдвиг лейкоцитарной формулы влево и увеличение СОЭ (скорости оседания эритроцитов);
- Общий анализ мочи, в котором будет наблюдаться увеличение клеток плоского эпителия и лейкоцитов в поле зрения, а также возможное появление слизи и следов белка;
- Общий анализ мокроты, для которого будет характерным наличие большого количества нейтрофилов и лейкоцитов.
- Диагностическое инструментальное обследование:
- Спирометрия – один из самых распространенных методов исследования функции внешнего дыхания. На основе данного метода разработана и классификация заболевания по степеням тяжести;

Пациента просят дышать в трубку, подключенную к компьютерной программе на которой сразу же отображается график вдоха и выдоха. При обследовании врач дает команды пациентам, которые заключаются в изменении скорости и глубины дыхания.
Основные показатели, которые можно определить при помощи спирометрии:
- ЖЕЛ (жизненная емкость легких) – это общее количество вдыхаемого и выдыхаемого воздуха из легких при спокойном глубоком дыхании;
- ФЖЕЛ (форсированная жизненная емкость легких) это общее количество вдыхаемого и выдыхаемого воздуха из легких при глубоком быстром дыхании;
- ОФВ1(объем форсированного выдоха за 1 секунду) – объем воздуха при резком выдохе после спокойного глубоко вдоха;
- Индекс Тиффно – отношение ОФВ1 к ЖЕЛ. Данный параметр является диагностическим критерием при установлении тяжести заболевания;
- ПОС (пиковая объемная скорость) – максимальная скорость воздушного потока, достигаемая при резком выдохе после глубокого вдоха.
- Рентген органов грудной полости, для которого характерно наличие расширенных бронхов и повышенной воздушности легочной ткани.
Основные виды лечения
Для такого заболевания, как хронический обструктивный бронхит, лечение назначается только квалифицированными специалистами в условиях стационара или амбулатории. Терапия должна быть комбинированная, т.е. медикаментозное лечение должно в обязательном порядке, дополнятся физиотерапевтическим лечением, которое включает в себя ароматерапию, ингаляции, массажи, прогревания и ЛФК (лечебную гимнастику).
Медикаментозное лечение

Основными целями лечения является предупреждения частых обострений хронического обструктивного бронхита, облегчение симптомов заболевания, улучшение переносимости физической нагрузки на организм и снижение смертности.
Бронхолитические препараты – средства, которые расширяют бронхи:
- М-холиноблокаторы (ипратропия бромид) – Атровент, Иправент обладают бронхолитичеким действием за счет блокирования м-холинорецепторов в гладкой мускулатуре бронхов. Препарат назначается взрослым в виде аэрозоля по 40 мкг (2 вдоха) 4–6 раз в сутки;
- Бета2-агонисты короткого действия (сальбутамол) – Сальбувент, Волмас, Вентолин – оказывают бронхорасширяющее действие путем стимулирования бета2-адренорецепторов, которые находятся в стенке бронхов. Взрослым препарат назначается ингаляционно по 2–4 мг (1–2 вдоха) до 6-ти раз в сутки;
- Бета2-агонисты длительного действия (формотерол) – Атимос, Форадил оказывают выраженное бронхорасширяющее действие. Назначаются взрослым по 2 вдоха 2 раза в сутки (утром и вечером).
Глюкокортикостероиды (гормональные препараты):
- Преднизолон (Медопред, Преднизол) – обладает противовоспалительным, противоаллергическим и противоотечным действием. Препараты назначаются взрослым в виде таблеток по 5–10 мг 1 раз в день – утром;

- Дексаметазон (Дексазон, Дексамед) – обладает выраженным противовоспалительным и противоотечным действием. Препарат назначается взрослым в виде инъекций по 4 мл–1 мл 1–2 раза в сутки.

Комбинированные препараты, содержащие бета2-агонисты длительного действия и глюкокортикостероиды:
- Серетид (сальметерол — бета2-агонист длительного действия и флутиказон — глюкокортикостероид) назначается взрослым по 2 вдоха 2 раза в сутки. Дозировка препарата подбирается согласно степени тяжести хронического обструктивного бронхита.

Антибактериальные препараты действуют на хронические очаги инфекции в бронхах из-за скопления обильного количества мокроты, которая служит для них питательной средой. Данные препараты назначаются только в периоде обострения заболевания.
- Цефалоспорины 2-го поколения (цефуроксим, цефамандол);
- Цефалоспорины 3-го поколения (цефотаксим, цефтриаксон);
- Фторхинолоны 2-го поколения (ципрофлоксацин, офлоксацин);
- Респираторные фторхинолоны (левофлоксацин);
- Аминогликозиды (амикацин).
Муколитические препараты – средства, стимулирующие отхождение мокроты из бронхиального дерева:
- Бромгексин (Солвин, Бронхостоп) обладает противокашлевым, муколитическим и отхаркивающим действием. Назначается в таблетках по 8–16 мг 3–4 раза в сутки;
- Амброксол (Аброл, Амбротард) стимулирует разжижение мокроты путем понижения вязкости, что способствует ее лучшему выведению. Назначается по 30 мг (1 таблетка) 3 раза в сутки;
- Ацетилцистеин (АЦЦ) обладает противокашлевым и муколитическим действием. Назначается по 200–400 мг 2–3 раза в день или по 800 мг 1 раз в день.
Физиотерапевтическое лечение
- Ингаляции;

- Массаж спины;
- Прогревание сухим теплом грудной клетки;
- Лечебная гимнастика с индивидуальным комплексом упражнений;
- Ароматерапия — один из самых эффективных дополнительных методов лечения хронического обструктивного бронхита, суть которого состоит в длительном вдыхании эфирных масел, подогретых на водяной бане.

Для ароматерапии применяют такие эфирные масла как:
- масло сосны;
- эвкалипта;
- можжевельника;
- сандала;
- чайного дерева;
- бергамота.
Осложнения заболевания
- Эмфизема легких – повышенная воздушность легочной ткани, при которой полностью утрачивается эластичность бронхов. При данном осложнении вдох делается легко, а чтобы выдохнуть необходимо, приложить значительное усилие;
- Легочное сердце – в условиях кислородного голодания организма, миокард (сердечная мышца) начинает интенсивней сокращаться, чтобы улучшить кровоснабжение внутренних органов и доставить необходимое количество кислорода. Со временем миокард изнашивается, камеры сердца увеличиваются, мышечный слой становиться тонким, что приводи к нарушению работы сердца;
- Легочная гипертензия – увеличение давления в бронхах и альвеолах за счет сужения кровеносных сосудов;
- Рак легких.
Профилактика заболевания
- отказ от вредных привычек, и в первую очередь от курения;
- переезд в экологически-чистые районы городов;
- борьба с профессиональными вредностями или переход на работу, которая не связанная с тяжелой промышленностью в условиях повышенной запыленности воздуха;
- рациональное питание;
- занятие спортом;
- своевременная диагностика и лечения заболеваний дыхательной системы;
- ежегодное прохождение профилактических осмотров с обязательным выполнением ФЛГ (флюорографии).
Видео: Программа «Жить здорово», тема: «ХОБЛ — хроническая обструктивная болезнь лёгких»
Причины и лечение хронического обструктивного бронхита у взрослых и детей

Хроническим обструктивным бронхитом болеют шесть человек из десяти тысяч.
Это заболевание стоит на втором месте среди всех болезней дыхательных путей.
Смертность от ХОБ занимает 3-6 место после патологий сердца и онкологических заболеваний.
Хронический обструктивный бронхит
Что такое хронический обструктивный бронхит, становится понятно уже из названия болезни. Бронхит — это воспаление слизистой оболочки нижних дыхательных путей, а именно бронхов.
Обструктивным его называют, если в результате воспаления происходит отек слизистой, просвет бронхов перекрывается большим количеством слизи.
В результате создается препятствие для поступления воздуха в легкие, человека беспокоит одышка. Хроническим бронхит называют, если симптомы наблюдаются регулярно на протяжении 2 и более лет.
Причины заболевания

Сочетание воспалительного процесса в бронхах и образования большого количества слизи возникает под влиянием нескольких факторов.
К причинам развития хронического обструктивного бронхита относят:
- продолжительное курение;
- работу в запыленных или загазованных помещениях;
- частые простудные заболевания;
- носительство вируса Эпштейн-Барра, цитомегаловируса;
- авитаминоз;
- плохое питание.
Риск развития болезни при наличии только одного из перечисленных факторов минимален. У курящих людей или страдающих частыми простудами обычно наблюдается развитие хронического необструктивного бронхита.
Чтобы возникла обструкция, нужно длительное воздействие двух и более факторов. На фоне хронического воспаления происходит повреждение слизистой бронхов.
В ответ на это организм вырабатывает большое количество густой слизи. Она скапливается в бронхах и мешает прохождению воздуха как в легкие, так и из них. Нарушается снабжение тканей кислородом.
К предрасполагающим факторам, повышающим риск развития обструктивного бронхита, относят наследственную предрасположенность, недоношенность, дефицит альфа1-антитрипсина.
Степени тяжести и симптоматика

Существует два основных симптома хронического обструктивного бронхита, на основании которых подтверждают диагноз:
- кашель, возникающий не реже трех раз в год на протяжении двух лет и более, сопровождающийся выделением мокроты;
- нарастающая одышка — сначала при физической нагрузке, затем и в покое.
Выраженность этих симптомов на протяжении долгого времени незначительная, из-за чего человек не обращается за медицинской помощью.
Постепенно, кроме кашля, больного начинает беспокоить свистящее дыхание, приступы удушья. При тяжелом бронхите появляются жалобы на чрезмерную утомляемость, отсутствие аппетита, тревожность.
При осмотре выявляются следующие признаки обструкции бронхов:
- специфическая форма грудной клетки, напоминающая бочонок;
- уменьшение подвижности грудной клетки при дыхании;
- при выслушивании легких врач отмечает ослабление дыхания, затрудненный выдох;
- при тяжелом течении бронхита отмечается посинение кончика носа, мочек ушей, пальцев.
Пациенты, давно болеющие обструктивным бронхитом, худеют. При обострении хронического обструктивного бронхита выраженность симптомов нарастает, пациенту требуется срочное лечение.
Обострения ХОБ чаще развиваются осенью и зимой. Провоцируют их респираторные инфекции, холодный воздух.
Выделяют две клинические формы заболевания.
- Эмфизематозный тип. Больных называют «розовыми пыхтельщиками» — из-за розового цвета лица, пыхтения во время выдоха.
- Бронхитический тип. Больные — «синие одутловатики». Характерны отеки, синюшность кончиков пальцев, носа, мочек ушей.
Классификация обструктивного бронхита по степеням тяжести строится на измерении объема форсированного выдоха — количества воздуха, которое человек может выдохнуть после глубокого вдоха. У здорового человека этот показатель равен 3,5 литра.
| Степень тяжести | Объем форсированного выдоха, процент от нормы |
|---|---|
| Легкая | 80% |
| Средней тяжести | 50-80% |
| Тяжелая | 30-50% |
| Крайне тяжелая | Менее 30% |
- При легкой степени тяжести человека беспокоит только кашель. Мокрота выделяется по утрам в незначительном количестве. Большинство пациентов связывают это с курением, к врачу не обращаются.
- С переходом болезни в следующую стадию наблюдается постоянное покашливание с отделением небольшого количества мокроты. При физической нагрузке, а затем и в покое появляется одышка.
- При тяжелой и крайне тяжелой степени наблюдаются признаки дыхательной недостаточности, нарушения кровообращения. Формируются отеки на ногах, увеличивается печень.
Возможные осложнения
Осложнения при хроническом обструктивном бронхите развиваются через 10-15 лет и связаны с необратимыми изменениями в легких.
Выделяют следующие патологии:
- дыхательная недостаточность;
- бронхоэктазы;
- эмфизема легких.
У пациентов с ХОБ повышается риск развития бронхиальной астмы, легочного туберкулеза.
Диагностика

Диагностика хронического обструктивного бронхита включает сбор данных о начале развития заболевания, провоцирующих факторах, жалобах пациента. Затем врач проводит осмотр и назначает дополнительные обследования.
- общеклинические анализы — кровь, моча;
- рентгенография грудной клетки;
- спирометрия с определением ОФВ;
- определение уровня кислорода в крови;
- компьютерная томография грудной клетки.
Диагноз ХОБ выставляется лечащим врачом после проведения комплексного обследования.
Основные виды лечения
Терапия ХОБ направлена на достижение следующих целей:
- уменьшение выраженности симптомов;
- снижение частоты обострений;
- предотвращение прогрессирования болезни;
- снижение летальности.
Лечение любой стадии хронического бронхита у взрослых проводится комплексно, при этом используют лекарственные препараты и немедикаментозные способы.
Медикаментозное лечение

При хроническом обструктивном бронхите медикаментозное лечение включает применение следующих групп препаратов:
- бронхолитики короткого действия;
- бронхолитики длительного действия;
- кортикостероиды.
При тяжелом течении ХОБ используют комбинации этих препаратов. Лекарства используют в форме ингаляторов, чтобы действующее вещество попадало непосредственно на слизистую бронхов.
Если бронхит сопровождается инфекциями дыхательных путей, к лечению добавляют противовирусные и антибактериальные препараты. Для очищения бронхов от слизи используют отхаркивающие средства.
Антигистаминные препараты показаны при значительном отеке слизистой и частых приступах удушья. По необходимости назначают витаминные препараты.
Немедикаментозные методы лечения

Из немедикаментозных способов на первый план выходит отказ от курения. Это самый эффективный метод замедления прогрессирования ХОБ.
Для облегчения отказа от вредной привычки рекомендуется использовать лекарственные средства для лечения никотиновой зависимости — жевательную резинку, таблетки, пластырь.
Регулярная физическая нагрузка рекомендована пациентам с ХОБ любой степени тяжести. Уровень физической активности определяется индивидуально, в зависимости от состояния. Ежедневно делают дыхательную гимнастику, общеукрепляющие упражнения.
Так как у большинства пациентов отмечается дефицит массы тела, назначают адекватное питание. Калорийность рациона рассчитывают по массе тела, степени тяжести заболевания. Рекомендуется дробный прием пищи — небольшими порциями 5-6 раз в день.
Всех пациентов необходимо обучать:
- избегать провоцирующих обострение факторов;
- соблюдать здоровый образ жизни;
- ограничивать физическую нагрузку;
- правильно использовать ингаляторы.
Всем больным ХОБ регулярно проводят вакцинацию от гриппа, пневмококковой инфекции.
Лечить хронический обструктивный бронхит иногда приходится и при помощи хирургического вмешательства. Оно показано пациентам с выраженными необратимыми изменениями в бронхах, легких.
В этом случае прибегают к удалению измененной части легкого или всего органа с последующей трансплантацией.
Народные средства

Хронический обструктивный бронхит лечат и народными средствами, но лечение это может быть только вспомогательным. Оно применяется для разжижения и выведения мокроты, общего укрепления организма.
- Отвар корней первоцвета обладает отхаркивающим действием. Корень растения измельчают, на стакан воды берут столовую ложку сырья. Доводят до кипения, варят 10 минут, затем остужают и процеживают. Полученный отвар выпивают в течение дня.
- Отвар девясила. Содержащиеся в растении вещества способствуют разжижению густой бронхиальной слизи. Ложку сухой травы заливают стаканом воды, доводят до кипения, дают настояться, процеживают. Средство пьют по 50 мл три раза в день.
- Лук с медом обладает отхаркивающим и противовоспалительным действием. Одну крупную луковицу измельчают в блендере, заливают 50 мл жидкого меда. Тщательно перемешивают, настаивают 10-12 часов. Принимают по чайной ложке перед едой.
Народные средства не панацея от хронического бронхита. Их можно принимать только в комплексе с основной терапией, согласовав лечение с врачом.
Особенности заболевания у детей

Хронический обструктивный бронхит диагностируют у детей очень часто — в первые три года жизни им болеют 20% малышей.
Диагностические критерии те же, что и у взрослых — кашель с мокротой и одышка, возникающие не реже трех раз в год на протяжении двух и более лет.
Развитие ХОБ в детском возрасте связано с несовершенством иммунитета, частыми простудными заболеваниями. Причинами воспаления бронхиального дерева являются:
- респираторные вирусы;
- аденовирус;
- цитомегаловирус;
- микоплазмы;
- грибки.
Возникновению обструкции способствует аллергия на домашнюю пыль, шерсть животных, пыльцу растений. У детей хронический бронхит часто сочетается с аллергическим ринитом, конъюнктивитом.
Первые симптомы хронического бронхита у детей наблюдаются в возрасте 2-3 лет. Начинается заболевание с признаков ОРВИ — повышение температуры, недомогание, кашель и насморк.
Через несколько дней развивается обструкция — закупорка дыхательных путей. Резко увеличивается частота дыхания. Выдох становится длинным, затрудненным. При дыхании слышен свист.
Кашель приступообразный, мучительный. Мокрота с кашлем отходит плохо. Бледность кожи быстро переходит в синюшность, это связано с недостатком кислорода. Нередко наблюдается увеличение шейных лимфоузлов.
У детей первых шести месяцев ХОБ часто осложняется бронхиолитом с острым приступом бронхиальной обструкции.
Просвет бронхов перекрывается полностью, из-за чего возникает тяжелая дыхательная недостаточность. Состояние требует экстренной госпитализации.
Лечение хронического обструктивного бронхита у детей тоже проводят комплексно. Показано соблюдение щадящего режима — рациональное питание, употребление достаточного количества жидкости, исключение аллергических факторов.
Из лекарственных средств используют:
- бронхолитики;
- кортикостероиды;
- отхаркивающие;
- антигистаминные;
- спазмолитики.
Антибактериальные и противовирусные препараты назначают только в случае присоединения вторичной инфекции. Для улучшения проходимости дыхательных путей показаны щелочные ингаляции.
Профилактика заболевания
Предотвратить развитие хронического обструктивного бронхита у взрослых помогают мероприятия, направленные на исключение провоцирующих факторов:
- отказ от вредных привычек, особенно курения;
- при необходимости работы в загрязненных помещениях — использование респираторов;
- поддержание крепкого иммунитета;
- своевременное лечение простудных заболеваний.
Хронический бронхит с обструкцией опасен тем, что развивается медленно, с минимальными проявлениями. Когда же симптомы заставляют человека обратиться к врачу, в бронхах уже наблюдаются серьезные изменения.
Обструктивный бронхит

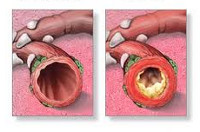
Обструктивный бронхит – диффузное воспаление бронхов мелкого и среднего калибра, протекающее с резким бронхиальным спазмом и прогрессирующим нарушением легочной вентиляции. Обструктивный бронхит проявляется кашлем с мокротой, экспираторной одышкой, свистящим дыханием, дыхательной недостаточностью. Диагностика обструктивного бронхита основана на аускультативных, рентгенологических данных, результатах исследования функции внешнего дыхания. Терапия обструктивного бронхита включает назначение спазмолитиков, бронходилататоров, муколитиков, антибиотиков, ингаляционных кортикостероидных препаратов, дыхательной гимнастики, массажа.
МКБ-10
Общие сведения
Бронхиты (простые острые, рецидивирующие, хронические, обструктивные) составляют большую группу воспалительных заболеваний бронхов, различную по этиологии, механизмам возникновения и клиническому течению. К обструктивным бронхитам в пульмонологии относят случаи острого и хронического воспаления бронхов, протекающие с синдромом бронхиальной обструкции, возникающей на фоне отека слизистой, гиперсекреции слизи и бронхоспазма. Острые обструктивные бронхиты чаще развиваются у детей раннего возраста, хронические обструктивные бронхиты – у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, протекающими с прогрессирующей обструкцией дыхательных путей (эмфиземой легких, бронхиальной астмой), принято относить к хронической обструктивной болезни легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также включены муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.

Причины
Острый обструктивный бронхит этиологически связан с респираторно-синцитиальными вирусами, вирусами гриппа, вирусом парагриппа 3-го типа, аденовирусами и риновирусами, вирусно-бактериальными ассоциациями. При исследовании смыва с бронхов у пациентов с рецидивирующими обструктивными бронхитами часто выделяют ДНК персистирующих инфекционных возбудителей – герпесвируса, микоплазмы, хламидий. Острый обструктивный бронхит преимущественно встречается у детей раннего возраста. Развитию острого обструктивного бронхита наиболее подвержены дети, часто страдающие ОРВИ, имеющие ослабленный иммунитет и повышенный аллергический фон, генетическую предрасположенность.
Главными факторами, способствующими развитию хронического обструктивного бронхита, служат курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязненность атмосферного воздуха (главным образом, двуокисью серы), дефицит антипротеаз (альфа1-антитрипсина) и др. В группу риска по развитию хронического обструктивного бронхита входят шахтеры, рабочие строительных специальностей, металлургической и сельскохозяйственной промышленности, железнодорожники, сотрудники офисов, связанные с печатью на лазерных принтерах и др. Хроническим обструктивным бронхитом чаще заболевают мужчины.
Патогенез
Суммация генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в который вовлекаются бронхи мелкого и среднего калибра и перибронхиальная ткань. Это вызывает нарушение движения ресничек мерцательного эпителия, а затем и его метаплазию, утрату клеток реснитчатого типа и увеличение количества бокаловидных клеток. Вслед за морфологической трансформацией слизистой происходит изменение состава бронхиального секрета с развитием мукостаза и блокады мелких бронхов, что приводит к нарушению вентиляционно-перфузионного равновесия.
В секрете бронхов уменьшается содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и противомикробную защиту: лактоферина, интерферона и лизоцима. Густой и вязкий бронхиальный секрет со сниженными бактерицидными свойствами является хорошей питательной средой для различных патогенов (вирусов, бактерий, грибков). В патогенезе бронхиальной обструкции существенная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Комплекс этих механизмов приводит к отеку слизистой бронхов, гиперсекреции слизи и спазму гладкой мускулатуры, т. е. развитию обструктивного бронхита. В случае необратимости компонента бронхиальной обструкции следует думать о ХОБЛ – присоединении эмфиземы и перибронхиального фиброза.
Симптомы острого обструктивного бронхита
Как правило, острый обструктивный бронхит развивается у детей первых 3-х лет жизни. Заболевание имеет острое начало и протекает с симптомами инфекционного токсикоза и бронхиальной обструкции.
Инфекционно-токсические проявления характеризуются субфебрильной температурой тела, головной болью, диспепсическими расстройствами, слабостью. Ведущими в клинике обструктивного бронхита являются респираторные нарушения. Детей беспокоит сухой или влажный навязчивый кашель, не приносящий облегчения и усиливающийся в ночное время, одышка. Обращает внимание раздувание крыльев носа на вдохе, участие в акте дыхания вспомогательной мускулатуры (мышц шеи, плечевого пояса, брюшного пресса), втяжение уступчивых участков грудной клетки при дыхании (межреберных промежутков, яремной ямки, над- и подключичной области). Для обструктивного бронхита типичен удлиненный свистящий выдох и сухие («музыкальные») хрипы, слышимые на расстоянии.
Продолжительность острого обструктивного бронхита – от 7-10 дней до 2-3 недель. В случае повторения эпизодов острого обструктивного бронхита три и более раз в год, говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов на протяжении двух лет устанавливается диагноз хронического обструктивного бронхита.
Симптомы хронического обструктивного бронхита
Основу клинической картины хронического обструктивного бронхита составляют кашель и одышка. При кашле обычно отделяется незначительное количество слизистой мокроты; в периоды обострения количество мокроты увеличивается, а ее характер становится слизисто-гнойным или гнойным. Кашель носит постоянный характер и сопровождается свистящим дыханием. На фоне артериальной гипертензии могут отмечаться эпизоды кровохарканья.
Экспираторная одышка при хроническом обструктивном бронхите обычно присоединяется позже, однако в некоторых случаях заболевание может дебютировать сразу с одышки. Выраженность одышки варьирует в широких пределах: от ощущений нехватки воздуха при нагрузке до выраженной дыхательной недостаточности. Степень одышки зависит от тяжести обструктивного бронхита, наличия обострения, сопутствующей патологии.
Обострение хронического обструктивного бронхита может провоцироваться респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, применением некоторых медикаментов, декомпенсацией сахарного диабета и др. факторами. При этом нарастают признаки дыхательной недостаточности, появляется субфебрилитет, потливость, утомляемость, миалгии.
Объективный статус при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, дистанционными свистящими хрипами, набуханием вен шеи, изменением формы ногтей («часовые стеклышки»). При нарастании гипоксии появляется цианоз.
Тяжесть течения хронического обструктивного бронхита, согласно методическим рекомендациям российского общества пульмонологов, оценивается по показателю ОФВ1 (объему форсированного выдоха в 1 сек.).
- I стадия хронического обструктивного бронхита характеризуется значением ОФВ1, превышающим 50% от нормативной величины. В этой стадии заболевание незначительно влияет на качество жизни. Пациенты не нуждаются в постоянном диспансерном контроле пульмонолога.
- II стадия хронического обструктивного бронхита диагностируется при снижении ОФВ1 до 35-49% от нормативной величины. В этом случае заболевание существенно влияет на качество жизни; пациентам требуется систематическое наблюдение у пульмонолога.
- III стадия хронического обструктивного бронхита соответствует показателю ОФВ1 менее 34% от должного значения. При этом отмечается резкое снижение толерантности к нагрузкам, требуется стационарное и амбулаторное лечение в условиях пульмонологических отделений и кабинетов.
Осложнениями хронического обструктивного бронхита являются эмфизема легких, легочное сердце, амилоидоз, дыхательная недостаточность. Для постановки диагноза хронического обструктивного бронхита должны быть исключены другие причины одышки и кашля, прежде всего туберкулез и рак легкого.
Диагностика
В программу обследования лиц с обструктивным бронхитом входят физикальные, лабораторные, рентгенологические, функциональные, эндоскопичесике исследования. Характер физикальных данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания ослабевает голосовое дрожание, появляется коробочный перкуторный звук над легкими, уменьшается подвижность легочных краев; аускультативно выявляется жесткое дыхание, свистящие хрипы при форсированном выдохе, при обострении – влажные хрипы. Тональность или количество хрипов изменяются после откашливания.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких, обнаружить сопутствующие заболевания. Обычно через 2-3 года течения обструктивного бронхита выявляется усиление бронхиального рисунка, деформация корней легких, эмфизема легких. Лечебно-диагностическая бронхоскопия при обструктивном бронхите позволяет осмотреть слизистую бронхов, осуществить забор мокроты и бронхоальвеолярный лаваж. С целью исключения бронхоэктазов может потребоваться выполнение бронхографии.
Необходимым критерием диагностики обструктивного бронхита является исследование функции внешнего дыхания. Наибольшее значение имеют данные спирометрии (в т. ч. с ингаляционными пробами), пикфлоуметрии, пневмотахометрии. На основании полученных данных определяются наличие, степень и обратимость бронхиальной обструкции, нарушения легочной вентиляции, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики исследуются общие анализы крови и мочи, биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансферазы, глюкоза, креатинин и др.). В иммунологических пробах определяется субпопуляционная функциональная способность Т-лимфоцитов, иммуноглобулины, ЦИК. Определение КОС и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводится микроскопическое и бактериологическое исследование мокроты и лаважной жидкости, а с целью исключения туберкулеза легких – анализ мокроты методом ПЦР и на КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктатической болезни, бронхиальной астмы, пневмонии, туберкулеза и рака легких, ТЭЛА.
Лечение обструктивного бронхита
При остром обструктивном бронхите назначается покой, обильное питье, увлажнение воздуха, щелочные и лекарственные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др.). При выраженной бронхообструкции применяются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол) средства, бронхолитические ингаляторы (сальбутамол, орципреналин, фенотерола гидробромид). Для облегчения отхождения мокроты проводится перкуторный массаж грудной клетки, вибрационный массаж, массаж мышц спины, дыхательная гимнастика. Антибактериальная терапия назначается только при присоединении вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита служит замедление прогрессирования заболевания, уменьшение частоты и длительности обострений, улучшение качества жизни. Основу фармакотерапии хронического обструктивного бронхита составляет базисная и симптоматическая терапия. Обязательным требованием является прекращение курения.
Базисная терапия включает применение бронхорасширяющих препаратов: холинолитиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Для улучшения бронхиальной проходимости применяются муколитические препараты (амброксол, ацетилцистеин, бромгексин). Препараты могут вводиться внутрь, в виде аэрозольных ингаляций, небулайзерной терапии или парентерально.
При наслоении бактериального компонента в периоды обострения хронического обструктивного бронхита назначаются макролиды, фторхинолоны, тетрациклины, b-лактамы, цефалоспорины курсом 7-14 дней. При гиперкапнии и гипоксемии обязательным компонентом лечения обструктивного бронхита является кислородотерапия.
Прогноз и профилактика обструктивного бронхита
Острый обструктивный бронхит хорошо поддаются лечению. У детей с аллергической предрасположенностью обструктивный бронхит может рецидивировать, приводя к развитию астматического бронхита или бронхиальной астмы. Переход обструктивного бронхита в хроническую форму прогностически менее благоприятен.
Адекватная терапия помогает задержать прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, отягощающими прогноз, служат пожилой возраст больных, сопутствующая патология, частые обострения, продолжение курения, плохой ответ на терапию, формирование легочного сердца.
Меры первичной профилактики обструктивного бронхита заключаются в ведении здорового образа жизни, повышении общей сопротивляемости к инфекциям, улучшении условий труда и окружающей среды. Принципы вторичной профилактики обструктивного бронхита предполагают предотвращение и адекватное лечение обострений, позволяющее замедлить прогрессирование заболевания.
Хронический обструктивный бронхит: лечение

Среди множества болезней заболевания легких занимают далеко не последнее место. И в частности, хронический обструктивный бронхит. На первый взгляд может показаться, что болезнь не такая уж и опасная. Однако это вовсе не так! Ведь что представляет собой хронический обструктивный бронхит? Это воспалительный процесс, в который вовлечены не только бронхи, но и сами ткани легких. В том случае, если у человека хронический обструктивный бронхит, лечение необходимо начинать как можно раньше.
В противном случае воспалительный процесс будет прогрессировать, площадь поражения легких – увеличиваться. Происходит это медленно, но при отсутствии лечения результат предсказуем – развитие дыхательной недостаточности. А вместе с дыхательной недостаточностью появляется гипоксия и все сопутствующие им заболевания. И в этой ситуации последствия могут быть самыми непредсказуемыми. Вот вам и безобидный бронхит…
Причины развития хронического бронхита
В большинстве случаев хронический бронхит бывает спровоцирован самим человеком. Существует два типа провоцирующих факторов: внешних и внутренних. К внешним факторам относятся:
Табачный дым, впрочем, как и прочие продукты горения, вырабатываемые в результате тления сигареты, оказывает сильнейшее раздражающее воздействие на слизистую оболочку бронхов и легких. Как следствие, высока вероятность развития воспалительного процесса и обструктивного бронхита. Причем хотелось бы обратить внимание курильщиков – все это справедливо и в отношении пассивного курения. Поэтому ни в коем случае не курите в помещениях и рядом с некурящими людьми. Вы вольны поступать со своим здоровьем так, как считаете нужным. Но не отравляйте – в прямом смысле этого слова – жизнь окружающим вас людям. Им хронический бронхит, астма и прочие напасти ни к чему, уж поверьте.
В том случае, если человек вынужден дышать воздухом, в котором содержаться частички каких-либо веществ, риск того, что разовьется бронхит, увеличивается в разы. Например, жители крупных городов вынуждены ежедневно вдыхать большое количество испарений бензина, пыли. Кроме того, нельзя упускать из виду и вредные условия труда – с бытовой химией, лакокрасочными веществами, большим количеством парфюмерии и косметики, лекарственными средствами. Человек вынужден постоянно вдыхать эти вещества, что самым неблагоприятным образом сказывается на состоянии слизистых оболочек дыхательных путей. Бронхит у людей подобных профессий – дело привычное.
Список внутренних факторов, провоцирующих развитие хронического обструктивного бронхита, еще более обширен. К подобным факторам относятся:
ОРЗ, ОРВИ, грипп – к этим заболеваниям все люди настолько привыкли, что практически не замечает их. Ну заложило нос, ну побаливает горло – подумаешь, беда! Шипучка – и вопрос практически решен. Однако мало кто подозревает, что каждое простудное заболевание является дополнительным шагом на пути к развитию хронического обструктивного бронхита. Поэтому врачи рекомендуют должным образом относиться к простудным заболеваниям и не оставлять их без внимания, а начинать своевременно лечить. Разумеется, в том случае, если бронхит не является целью вашей жизни.
- Анатомические особенности строения носоглотки
Если у вас диагностировали хронический обструктивный бронхит, не поленитесь и сходите на прием к врачу-отоларингологу. В ряде случаев причиной развития хронического бронхита становятся различные патологии строения носоглотки. В результате этих патологий дыхательный процесс оказывается нарушен, естественного очищения воздуха не происходит – и вот он, хронический обструктивный бронхит. Как правило, современная медицина с успехом исправляет даже самые сложные нарушения строения носоглотки.
Достаточно редко, но все же встречаются случаи, когда предрасположенность к развитию хронического обструктивного бронхита человек получает при рождении. В том случае, если для ваших родителей обструктивный бронхит был постоянным спутником, существует определенная вероятность, что та же участь постигнет и вас.
- Нарушение обменных процессов
Причину подобного явления затрудняются объяснить даже врачи. Однако факт остается фактом – люди, страдающие от излишнего веса, в несколько раз чаще остальных страдают от хронического обструктивного бронхита. Хотя, справедливости ради, следует заметить, что ожирение вообще никому на пользу не идет – состояние здоровья ухудшается радикально и быстро.
Конечно же, все эти факторы являются всего лишь располагающими. И даже совокупность нескольких из них не является гарантией того, что заболевание даст о себе знать. Но все же стоит подстраховаться, если вы знаете о том, что попадаете в группу риска.

Симптомы хронического обструктивного бронхита
Хронический обструктивный бронхит может очень длительное время протекать бессимптомно. Однако рано или поздно признаки заболевания все же дадут знать о себе. К самым часто встречающимся симптомам бронхита относятся:
Кашель довольно умеренный, преимущественно в утренние часы, после пробуждения больного человека. В период обострения хронического бронхита кашель в значительной степени усиливается – он досаждает больному в течение всех суток. Кашель во всех случаях влажный, мокрота отделяется без особых усилий.
- Сильная утомляемость и слабость
Если на легкий кашель человек – особенно курящий – может не обратить особого внимания, то слабость и быстрая утомляемость вряд ли останутся незамеченными. Человек очень сильно устает от самых незначительных нагрузок. Работоспособность практически теряется – бронхит просто выбивает человека из колеи.
- Одышка, потливость и повышение температуры тела
Наверняка всем знакомо гриппозное состояние, когда все мышцы тела болят, ладошки потеют, а одышка появляется буквально ни с того, ни с сего. Такая же картина наблюдается и при хроническом обструктивном бронхите. Ну а в периоды обострения заболевания помимо вышеописанных симптомов может повыситься температура тела – до 38 – 39 градусов.

Лечение обструктивного бронхита
Медикаментозное лечение подбирает исключительно врач, с учетом индивидуальных особенностей организма и течения заболевания в каждом конкретном случае. Поэтому от самостоятельного подбора лекарственных препаратов стоит отказаться, чтобы не усугубить течение заболевания.
Помимо лекарственных препаратов и физиотерапевтических процедур для лечения обструктивного бронхита можно с успехом использовать рецепты народной медицины. Однако помните о том, что народная медицина может стать лишь дополнением к основному лечению, но никак не самостоятельной альтернативой. Кроме того, строго следите за составом того или иного средства – недопустимо использование компонентов, на которые у больного человека ранее наблюдались аллергические реакции.
Хвоя превосходно снимает воспалительные процессы в организме человека, в том числе и при хроническом обструктивном бронхите. Для этого используется настой сосновых почек, который готовится следующим образом. Измельчите пять столовых ложек почек, поместите их в термос и залейте одним литром крутого кипятка. Термос накройте крышкой и настаивайте на протяжении одних суток.
После этого процедите настой пи помощи марлевой салфетки, после чего перелейте в стеклянную емкость. Хранить эту емкость необходимо только в холодильнике – в противном случае она очень быстро утратит свои целебные свойства. Принимается настой по одной трети стакана каждый день, утром натощак. Для придания более приятного вкуса можно добавить одну чайную ложку любого натурального меда. Продолжительность курса лечения – не менее двух недель. Как правило, хрипы в легких исчезают уже на третьи сутки после начала приема настоя, а к концу курса практически полностью восстанавливается легочная проходимость.
- Отвар мать-и-мачехи и подорожника
В том случае, если слабость досаждает особенно сильно, можно попробовать прибегнуть к помощи таких трав, как подорожник и мать-и-мачеха. Поместите в эмалированную кастрюлю по две столовых ложки этих трав, залейте 1,5 литра холодной воды и оставьте примерно на час. После этого на сильном огне, непрерывно помешивая, доведите отвар до кипения. Плотно укутай кастрюлю махровым полотенцем и оставьте настаиваться на два часа. Процедите при помощи марлевой ткани и перелейте в стеклянную емкость.
Принимать отвар необходимо три раза в сутки, непосредственно перед применением пищи, по половине стакана. Всего через несколько дней больной человек почувствует себя гораздо лучше. А полный курс лечения должен длиться не менее одного месяца. Кстати говоря, у данного средства есть одно весьма приятное побочное действие – оно замечательно нормализует уровень артериального давления.
Для лечения обструктивного бронхита можно с успехом использовать спиртовую настойку солодки. Для ее приготовления 100 грамм корня солодки натрите на терке, поместите в стеклянную емкость и залейте 0,5 литра водки. Настаивать необходимо не меньше недели, в сухом прохладном месте – подойдет нижняя полка холодильника. Каждый день несколько раз встряхивайте настойку. Через неделю можно начинать лечение.
Каждое утро, сразу же после завтрака, больной должен принимать настойку корня солодки, разведенную в молоке или воде. Дозировка рассчитывается, исходя из возраста больного человека – по одной капле на каждый год жизни. Продолжительность курса лечения – 21 день. При необходимости после недельного перерыва лечение можно повторить.
При сильном кашле можно облегчить состояние больного человека при помощи следующего грудного сбора. Вам понадобится мать-и-мачеха, корень солодки, аптечная ромашка. Смешайте травы в равных частях, вскипятите один литр воды и всыпьте пять столовых ложек грудного сбора. Уменьшите огонь, кипятите на протяжении часа.
После этого растворите в отваре три столовых ложки меда, кастрюлю накройте крышкой и оберните махровым полотенцем. Настаивайте в течение двух часов, после чего процедите при помощи марлевой ткани и перелейте в стеклянную емкость. Хранить отвар необходимо исключительно в холодильнике, и не более пяти суток.
Принимать отвар необходимо три раза в сутки, не ранее, чем через час после приема пищи. Продолжительность курса лечения должна составлять ровно три недели. Отмечается весьма положительный эффект – исчезает слабость, уменьшается одышка и кашель. При необходимости после 10 дней перерыва курс лечения можно повторить еще раз. Всего в год можно проводить не более 3 подобных курсов лечения.
Достаточно редко, но порой все же встречаются случаи, когда при обструктивном бронхите кашель сухой, мокрота практически не отделяется. Как правило, в подобных случаях очень сильно страдает общее самочувствие больного человека. Помочь в данной ситуации может следующий отхаркивающий сбор. Для его приготовления вам понадобятся полевой хвощ – 20 грамм, листья подорожника – 10 грамм, мать-и-мачеха – 10 грамм. Все травы измельчите и перемешайте.
Поместите их в термос, залейте одним литром крутого кипятка, настаивайте в течение одних суток. После этого перелейте настой в эмалированную кастрюлю, добавьте три столовых ложки семян льна. Доведите до кипения, уменьшите огонь и кипятите около 15 минут. После накройте кастрюлю крышкой, укутайте махровым полотенцем и настаивайте еще два часа.
После этого процедите отвар при помощи марлевой ткани, добавьте несколько столовых ложек меда и перелейте его в стеклянную емкость. Не стоит готовить слишком большое количество отвара, так как его полезные свойства теряются уже через двое суток. Принимать отвар необходимо каждое утро, за полчаса до завтрака. Продолжительность лечения – не менее 21 дня. При необходимости курс лечения может быть продлен до 40 дней.
- Сбор для устранения одышки
В том случае, если больному человеку очень сильно досаждает не только кашель, но и одышка, можно приготовить следующий травяной отвар. Почти все компоненты вам уже знакомы по вышеописанным рецептам: мать-и-мачеха, листья подорожника, фиалка трехцветная. Смешайте травы в равных пропорциях, поместите три столовых ложки смеси в эмалированную посуду, залейте одним литром молока.
На медленном огне доведите отвар до кипения, после чего выключите огонь, накройте кастрюлю крышкой и укутайте махровым полотенцем. Настаивайте отвар два часа, после чего добавьте три столовых ложки любого натурального меда и тщательно размешайте. Процедите отвар при помощи марлевой ткани. Весь объем лекарственного средства больной человек должен выпить в течение суток, небольшими равномерными порциями. Лечение не должно продолжаться дольше двух суток.
Причем обратите особое внимание – данный рецепт ни в коем случае нельзя использовать тем людям, которые страдают от каких-либо хронических заболеваний почек или мочевого пузыря. Отвар оказывает сильную нагрузку на мочевыделительную систему и может вызвать обострение заболевания.
- Сбор для устранения воспалительного процесса бронхов
Следующий отвар очень хорошо устраняет воспалительный процесс слизистой оболочки бронхов. Для этого смешайте в равных частях следующие травы: корень девясила, анис обыкновенный, тимьян обыкновенный. Всыпьте две столовых ложки подобной травяной смеси в один литр кипящей воды, варите около 15 минут. После этого накройте кастрюлю крышкой, укутайте махровым полотенцем и оставьте настаивать на 4 часа.
Процедите отвар при помощи марлевой ткани, добавьте несколько столовых ложек любого натурального меда, тщательно процедите. Больной человек должен выпивать по стакану подобного отвара каждое утро, натощак. Прием пищи допустим не ранее, чем через час. Продолжительность курса лечения – 10 дней. Данное средство не подходит людям, страдающим от гипертонической болезни, так как может провоцировать повышение уровня артериального давления.
От сильного кашля поможет настой исключительно плодов аниса, без каких-либо иных трав. Для этого поместите в термос две столовых ложки аниса, залейте одним литром крутого кипятка. Плотно закройте термос крышкой, оставьте настаиваться на сутки. После этого добавьте две столовых ложки меда, тщательно перемешайте и процедите при помощи марлевой ткани. Перелейте анисовый настой в стеклянную емкость и храните исключительно в холодильнике, чтобы он не потерял своих полезных свойств.
Больной человек должен выпивать по трети стакана настоя, перед каждым приемом пищи. Продолжительность курса лечения – 14 дней. При необходимости после недельного перерыва курс лечения можно повторить. Не рекомендуется этот рецепт тем людям, которые страдают от гастрита с повышенной кислотностью желудочного сока и язвенной болезни.
В том случае, если произошло обострение хронического обструктивного бронхита, сопровождающееся появлением сильного кашля, с плохим отделением мокроты, на помощь приходит чабрец. Чабрец способствует отделению мокроты, обладает противовоспалительным и бактерицидным действием. Для лечения сильного кашля можно использовать его отвар, который готовится следующим образом. Поместите в эмалированную кастрюлю пять столовых ложек сухого чабреца, залейте половиной литра воды и доведите до кипения.
Через 10 минут выключите отвар, накройте кастрюлю крышкой и укутайте махровым полотенцем. Настаивайте отвар два часа, после чего процедите при помощи марлевой ткани. Добавьте несколько чайных ложек любого натурального меда и процедите. Весь объем отвара разделите на две порции – утреннюю и вечернюю. Перед применением слегка подогрейте его. Не стоит готовить отвар впрок – более чем на одни сутки. Иначе его целебные свойства будут намного слабее. Продолжительность курса лечения – 21 день. Но первое чувство облегчения больной человек испытает уже через несколько дней после начала лечения.
Если у вас нет времени каждый день возиться с приготовлением отваров, вы можете приготовить спиртовую настойку чабреца. Готовится она очень просто – поместите в стеклянную емкость три столовых ложки измельченной травы, залейте одним стаканом водки. Плотно закройте емкость и поместите ее в холодильник на трое суток.
Спиртовую настойку больной человек должен принимать каждое утро, натощак, предварительно растворив ее в воде – по одной чайной ложке. Продолжительность данного курса лечения – 21 день. Разумеется, данное лечение нельзя применять людям, которым противопоказан алкоголь, по каким бы то ни было причинам.
Лечение хронического обструктивного бронхита крайне важно – посоветуйтесь с врачом, он поможет подобрать оптимальную схему. Но и про общее укрепление организма забывать также не стоит. Попросите врача, чтобы он помог вам подобрать препараты, содержащие витамины группы В, аскорбиновую кислоту – они стимулируют работу иммунной системы. И пусть лечение будет легким, а болезнь не возвращается больше никогда!









