Диета при повышенном сахаре в крови

- Эффективность: лечебный эффект через 14 дней
- Сроки: постоянно
- Стоимость продуктов: 1400-1500 рублей в неделю
Общие правила
Норма сахара в крови у взрослых здоровых людей — 3,89 до 5,83 ммоль/л. После еды допускается до 7,8 ммоль/л. Обязательно учитывается возраст, так в пожилом возрасте норма — 4,6 до 6,4 ммоль/л. Показатель сахара в крови не является постоянной величиной и может изменяться в зависимости от рациона питания, возраста, времени суток, наличия физических нагрузок и стрессовых ситуаций. Чтобы оценить состояние здоровья человека необходимо периодически его исследовать. Повышение уровня не всегда расценивается как сахарный диабет.
Если натощак показатели выше 6,6 ммоль/литр, диагностируют преддиабет, который уже свидетельствует о сбое в обмене веществ. И лицам, имеющим факторы риска (избыточная масса тела, повышенные артериальное давление и холестерин, наследственная предрасположенность, гестационный диабет при беременности), начиная с 45-летнего возраста необходимо сдавать анализы раз в год. Если показатели утром натощак (три раза подряд) составляют 7,0 ммоль/л и более можно утверждать о развитии сахарного диабета. При этом могут отмечаться симптомы сахарного диабета: сухость во рту, жажда, зуд кожи и наружных половых органов, частое мочеиспускание, ощущение голода, металлический привкус во рту.
При преддиабете больной наблюдается у врача, регулярно контролирует уровень глюкозы в крови и в обязательном порядке соблюдает диету. В случае, когда не удается нормализовать уровень сахара одной диетой, дополнительно назначаются сахароснижающие средства.
Какая соблюдается диета при повышенном сахаре в крови и какую цель она преследует? Больным назначается лечебный Стол №9 и его разновидности. Целью его является нормализация углеводного обмена и предупреждение нарушений жирового обмена. Кроме того, с помощью лечебного питания можно определить выносливость (толерантность) к углеводам — какое их количество из пищи усваивается.
Диета при повышенном сахаре в крови имеет умеренно сниженную энергоценность за счет значительного снижения (или исключения) легкоусвояемых углеводов и жиров. Исключаются сахар и сладости, ограничивается содержание соли, экстрактивных веществ и холестерина. Количество белков соответствуют норме. Варианты лечебного питания зависят от веса больного, степени гипергликемии и сопутствующих заболеваний, и порекомендовать их может только врач.
При нормальном весе калорийность пищи должна составлять 2300-2500 ккал, 90-100 г белков, 75-80 г жиров и 300-350 г углеводов. Это количество углеводов врач может порекомендовать употреблять, например, 130 г с хлебом, а 170 г — с овощами и крупами.
При избыточном весе калорийность снижают до 1700 ккал. При этом человек получает 110 г белка, 80 г жира и 120 г углеводов.
Источники легкоусвояемых (простых) углеводов, которые нужно исключить:
- сахар;
- варенье;
- кондитерские изделия;
- сиропы;
- сладкие фрукты и овощи;
- белый хлеб.
Из овощей стоит ограничить или исключить:
- картофель, поскольку он содержит очень много крахмала, который повышает глюкозу крови;
- морковь также является высоко крахмалистым корнеплодом;
- томаты в виду высокого содержания глюкозы;
- свекла (гликемический индекс на уровне макарон и оладий). Даже при минимальном употреблении отмечается резкий скачок уровня глюкозы.
Из овощей стоит предпочесть:
- баклажаны, содержащие очень мало глюкозы;
- красный салатный перец в виду высокого содержания вит. группы В, С;
- тыкву, которая способствует снижению глюкозы;
- кабачки и патиссоны, нормализующие углеводный обмен.
Нужно учитывать, что термическая обработка овощей влечет повышение гликемического индекса (ГИ), если он изначально был невысоким. Так, повышают содержание сахара тушеные баклажаны, капуста кабачки и помидоры. Какие фрукты лучше употреблять? Нужно выбирать те, у которых гликемический индекс не более 55. Это абрикосы, алыча, персики, сливы, яблоки, грейпфруты, брусника, клюква, крыжовник, вишня, облепиха, красная смородина.
Гликемический индекс дает представление о том, с какой скоростью углеводы будут расщепляться до сахара и поступать в кровоток. При употреблении продуктов с высоким индексом значительно повышается уровень глюкозы, что вызывает повышенную выработку инсулина, провоцируя чувство голода и активизируя отложения жира. Но даже самый «безопасный» фрукт может стать вредным, если употребляется в неограниченном количестве. Порция фрукта должна помещаться в вашей ладони, достаточно одного куска арбуза или дыни (200 граммов) или одной чашки ягод.
Для многих отказ от сладких блюд усложняет жизнь. В таком случае можно использовать заменитель сахара. Из натуральных известны ксилит, мальтитол, сорбит и фруктоза. Из синтетических более распространены цикламат, аспартам, сахарин, ультрасластин и сукразит.
Фруктоза в природе содержится в меде, фруктах и ягодах. Наибольшее ее количество содержится в винограде, грушах, яблоках, черешне и арбузе. Простые углеводы, содержащиеся в ней, могут повышать уровень сахара, но незначительно. Фруктоза медленно всасывается кишечником, но быстро расщепляется, имеет небольшую калорийность и низкий гликемический индекс, поэтому ее можно употреблять лицам даже с диабетом, но в умеренных количествах. Чтобы переработать ее организму требуется в пять раз меньше инсулина. Она в два раза слаще сахара, поэтому нужно уменьшить потребляемое количество по сравнению с сахаром (1 ч.л. на стакан чая). Выпускается в порошке по 250 и 500 г, продается в аптеке.
Ксилит получают при переработке растительного сырья (початков кукурузы) по сладости он равнозначен обыкновенному сахару и не оказывает особого влияния на уровень глюкозы. Калорийность 1 г равна 4 ккал. Суточная доза — 30 г. Заменитель сахара мальтитол (Е95) получают из крахмала, кукурузы или картофеля. Его гликемический индекс — 26 (вдвое меньше, чем у сахара) и калорийность 1 грамма — 2,1 ккал. Мальтитный сироп добавляют при приготовлении варенья и джемов, в кондитерской промышленности (продукты для диабетиков). Употреблять мантитол можно не более 90 г в день.
Сукралозу получают из сахара путем его обработки, поэтому снижается неблагоприятно воздействие на уровень глюкозы. Этот заменитель сахара рекомендуют употреблять полным людям, детям и беременным женщинам. Чего нельзя сказать о цикламате (Е952), который в США запрещен. В производстве сладких напитков используется аспартам (Е951). Суточная доза сукразита составляет 0,7 граммов, выпускается в таблетках. Ультрасластин объединяет в себе цикламат, сахарин, аспартам и ацесульфам. Если говорить о выборе того или иного заменителя сахара, то стоит отдать предпочтение натуральным продуктам, но они отличаются большей калорийностью.
Диета без соли и сахара не имеет отношения к постоянному лечебному питанию при сахарном диабете и применяется краткосрочно (до 15 дней) с целью интенсивного снижения веса. При данном лечебном питании количество соли ограничивается до 12 г в сутки, а при сопутствующей гипертонической болезни и нефропатии уменьшается до 2,8 г, но полностью не исключается.
Разновидности
Как основу для составления пищевого рациона берут Стол №9. Его назначают на короткий срок больным при легкой и средней форме диабета с нормальным весом для уточнения толерантности к углеводам и для подбора дозировки сахароснижающих препаратов. Стол №9А рекомендуют при легкой и средней форме диабета с наличием ожирения у пациентов, не получающих инсулин. Стол №9Б показан больным тяжелой форме диабета, которые получают инсулин.
Показания
Наличие сахарного диабета (легкая и средняя тяжесть) у больных с нормальным весом, не получающих инсулин или получающих его в дозах 20-30 ЕД.
Установление толерантности к углеводам и подбор доз сахароснижающих средств.
Разрешенные продукты
Диета для снижения сахара в крови предусматривает уменьшение употребления хлеба до 300 г в день. Предпочтение нужно отдавать ржаному, пшеничному из муки 2-го сорта, белково-отрубяному и белково-пшеничному.
Рациональное питание включает многие овощи, которые можно использовать в сыром, тушеном и вареном виде как гарниры, запеканки и добавлять в вегетарианские супы. Предпочтительны овощи, с содержанием до 5% углеводов (тыква, кабачки, огурцы, салат, капуста, патиссоны, баклажаны). Картофель разрешен с ограничением с учетом нормы углеводов для каждого больного индивидуально. К высокоуглеводным продуктам относят также: морковь, зеленый горошек, свеклу. Можно употреблять икру овощную, морскую капусту. Первые блюда готовят на некрепком бульоне с овощами. Борщ, щи, свекольник, окрошку, грибной суп и супы с фрикадельками — с разрешенной крупой и картофелем (ограничено).
Разрешается употреблять нежирные сорта мяса, курицу, индейку. Мясные блюда готовят вареными, запеченными и жаренными. Эти же требования касаются и рыбы. Количество крупы ограничено пределами норм углеводов для каждого больного — это гречневая, ячневая, перловая, пшенная и овсяная крупы, разрешаются бобовые (предпочитается чечевица).
Кисломолочные напитки (кефир, простокваша, мацони) должны присутствовать в рационе ежедневно. Молоко, творог полужирный и блюда из него. Неострый сыр в небольшом количестве и сметана (только в блюда). Яйца можно употреблять одно в день (целиком) всмятку и готовить в виде белковых омлетов. Масло сливочное и всевозможные растительные масла добавляются в готовые блюда. Из напитков можно употреблять чай с сахарозаменителем, кофе с молоком, овощные соки, соки из несладких фруктов, отвар шиповника.
Разрешаются кисло-сладкие ягоды и фрукты в любом виде: свежие, желе, компоты, муссы. Чем можно заменить сахар в десертах и напитках? Ксилитом, сорбитом и фруктозой. Ксилита не более 30 г в сутки, фруктозы по 1 ч. л. трижды в день с напитками. Мед разрешается в количестве 1 ч. л. 2-3 раза в день. Допускаются изделия с заменителями сахара: конфеты, вафли, печенье. Однако и в этом случае нужно знать норму — 1-2 конфеты три раза в неделю.
Продукты питания при повышенном сахаре
Помимо лечения медикаментами, при повышенном сахаре рекомендуется строгая диета. Она практически полностью влияет на протекание заболевания, помогает предупредить возможные осложнения. Для контроля сахара в крови традиционная диета не подходит, только низкоуглеводная. Она необходима для любого больного, независимо от типа диабета и его тяжести.
При соблюдении этой диеты сахар в крови начинает стабилизироваться через 2-3 суток. Чтобы не вызвать осложнений, контроль над питанием должен быть постоянным.
Основа диеты

Низкоуглеводная диета является индивидуальной и разрабатывается для каждого пациента в отдельности. Однако есть правила питания, придерживаться которых обязаны все:
- каждый день прием пищи должен содержать неизменное количество белков и углеводов;
- кушать нужно только при появлении настоящего голода;
- ощутив легкую сытость, трапезу прекращают;
- переедание категорически запрещено;
- из рациона убираются продукты, содержащие быстродействующие углеводы.
Немаловажным фактором соблюдения диеты при повышенном сахаре является регулярность приема пищи. Если обстоятельства требуют сдвинуть прием пищи на время более часа, то обязателен небольшой перекус.

Запрещенные продукты
Есть целые группы продуктов питания, категорически запрещенных при повышенном сахаре. Это:
- жирная рыба;
- животный жир;
- некоторые приправы;
- сладкие напитки;
- жареные продукты;
- икра;
- копчености;
- маринованные блюда;
- выпечка;
- мороженое.
В, казалось бы, разрешенном списке продуктов присутствуют свои ограничения.
Овощи

Содержание калорий в овощах незначительное, но они богаты клетчаткой, минералами, витаминами. Несмотря на то, что овощи являются основой диеты, в меню имеются некоторые ограничения. В категорию сладких овощей относят:
- любые бобовые;
- картофель;
- морковь;
- томатный соус;
- помидоры после тепловой обработки;
- кетчуп, свеклу;
- тыкву;
- сладкий перец.
В рационе эти продукты должны быть ограниченны. Маринады и соления в меню присутствовать не должны.
При наличии избыточного сахара в крови, следует остановить выбор на овощах, которые содержат минимальное количество углеводов. Это:
- баклажаны;
- кабачки;
- капуста морская, цветная, белокочанная;
- салат;
- огурцы;
- острый перец;
- тыква.
Очень важен и вид употребляемых овощей: тушеный, вареный, сырой.
Жареные овощи должны полностью исчезнуть из меню больного . Свежая зелень послужит прекрасным дополнением к рациону. К луку нужно отнестись с осторожностью, поскольку содержание углеводов в нем повышено. В сыром виде его можно понемногу класть в салаты, но вареный лук следует исключить.
Не повышают сахар в крови:
- чеснок;
- болгарский перец;
- клюква;
- грибы;
- сельдерей;
- шпинат;
- свежие помидоры.
Их можно кушать понемногу каждый день.
Фрукты

Из меню пациента полностью исключают:
- инжир;
- изюм;
- бананы;
- сухофрукты;
- финики;
- ананасы.
Потому, что данные фрукты богаты простыми углеводами.
Без ограничения можно есть клубнику, арбузы, яблоки. Идеальное время приема фруктов – после еды. Общий суточный вес в 300 грамм разделяют на порции и употребляют целый день.
Некоторые плоды с кислым или горьким вкусом содержат углеводов не меньше сладких и также относятся к черному списку. Это, например, лимоны, грейпфруты. Кисло-сладкие фрукты можно кушать в виде мусса, желе, салата, компота.
Соевые продукты
Продукты питания из сои допускаются при диабете в ограниченном количестве. Имеющиеся углеводы хоть и повышают уровень сахара, но относительно медленно.
Специи
Не влияют на сахар в крови перец и соль. При покупке горчицы следует убедиться в том, что в составе отсутствует сахар.
Также при выборе иных приправ нужно избегать продукции с наличием большого количества углеводов. В магазинах очень много готовых заправок и майонезов содержат недопустимые углеводы, поэтому при приготовлении салатов лучше использовать масло, также можно приготовить низкоуглеводный майонез самостоятельно.
Для набора нужной нормы белков в меню должны обязательно присутствовать такие продукты:
- нежирная рыба;
- баранина;
- мясо индюшки;
- курятина;
- постная свинина;
- телятина;
- говядина;
- крольчатина.
Субпродукты нужно ограничить, яйцо можно скушать за день только одно. Желательно есть только белок. Мясо готовят на пару, запекают, тушат.
Молоко

Диета при повышенном сахаре исключает сладкие молочные продукты, жирную сметану, острые сыры. Если вы привыкли пить молоко каждый день – посоветуйтесь с врачом. В меню диеты включают нежирный творог и блюда из него: запеканки, паровые сырники, пудинги.
Изделия из крупы
- к полезным крупам при повышенном сахаре причисляют овсянку, гречку, ячневую крупу;
- в небольшом количестве разрешены пшенка и перловка;
- под запретом блюда из манки, риса, кукурузы;
- в качестве альтернативы можно готовить коричневый рис;
- крупы варят на воде, иногда добавляя немного молока;
- единственное ограничение – полное отсутствие сахара.
Хлебобулочные сдобные изделия нужно полностью исключить из рациона. Следует отдать предпочтение хлебу из отрубей, непросеянной или ржаной муки. Не следует превышать суточную допустимую норму питания в 300 грамм.
Первые блюда
Для приготовления супов и борщей выбирают:
- нежирную рыбу;
- мясо;
- грибы;
- овощи.
При диете полезны окрошка, щи. Следует заранее составить меню на неделю из правильно подобранных продуктов.
Примерное меню
- завтрак: каша, яйцо либо омлет, можно кофе из цикория, чай;
- второй завтрак: салат фруктовый либо из овощей;
- обед: первое, фрикадельки, паровое мясо, котлеты, компот, кисель, сок;
- полдник: овощной салат, творог, фрукты, отвар шиповника;
- ужин: продукты из рыбы и овощей, чай.
Семечки при диабете
Употребление подсолнечных семечек не противопоказано, даже рекомендовано медиками, однако злоупотреблять ими не стоит. Многие люди считают, что сырые семечки полезней. Жареные семечки содержат намного меньше ценных продуктов. Если в крови повышен сахар, то лучше покупать сырые семечки и слегка их прожаривать. Очень хорошо иногда использовать семечки для перекуса между едой.
Диета беременных
- В первую очередь необходимо исправить режим питания. При беременности и повышенном сахаре, диета должна давать минимум калорий, но большую питательность.
- На завтрак следует употреблять продукты, богатые клетчаткой: цельно-зерновой хлеб, каши, овощи.
- Готовить нужно из постных сортов мяса, убирая видимый жир.
- Жидкости нужно выпивать 8 стаканов.
- При беременности следует отказаться от сливочного сыра, соусов, маргарина.
- Семечки беременным можно употреблять, если присутствует изжога. Лучше кушать сырые семечки подсолнечника, не прошедши термическую обработку.
- На консультации у доктора необходимо выяснить, какие дополнительные минералы и витамины необходимы, какие продукты их содержат. Если норму питания нельзя увеличить, назначают витаминный комплекс.
Соблюдать диету при повышенном сахаре в крови не сложно. Большой выбор разрешенной продукции делает меню разнообразным и сбалансированным.
Заболевание гастрит – симптомы и лечение
- АТВмедиа
- Новости
- Неновости
- Видео
- Фото
- Афиша
- Лицо города
- Гороскоп 2021
- Поиск
- Прямой эфир
- АТВмедиа
- Неновости
- Медицина и здоровье
Что такое гастрит?
Гастрит – это воспалительное заболевание слизистой желудка, которое может протекать с разными проявлениями, симптомами и стадиями. Его причиной может быть как повышенная кислотность желудка, так и коварная бактерия Хеликобактор Пилори. также исследования показывают, что заболевание с каждым годом поражает все больше и больше людей. Связано это с постоянными стрессами, нарушением режима сна, питания.
Как говорится, держи друга близко, а врага еще ближе, поэтому постараемся более тесно познакомиться с гастритом, узнать причины возникновения, симптоматику и пути выздоровления.
Виды гастрита
Эрозивный
Эрозивный гастрит представляет собой заболевание воспалительного характера, при котором поражается слизистая желудка и образуются эрозии. При своевременном обращении и лечении они не проникают слишком глубоко, и после заживления не оставляют следов. Это и отличает эрозивный гастрит от язвы, которая повреждает не только внутреннюю поверхность, но и глубокие ткани, вплоть до мышечного слоя.
Не стоит думать, что эрозивный гастрит безобиден. Он так же может понести за собой опасные последствия, включая кровотечения.
Из желудочных заболеваний эрозивный гастрит один из самых распространенных типов. Жалобы на изжогу, боли в желудке, тошноту часто оборачиваются постановкой данного диагноза. Болезнь наблюдается как у мужчин, так и у женщин. Развивается чаще у взрослых любого возраста, гораздо реже у детей.
Атрофический
Атрофический гастрит – это тип гастрита, который протекает в хронической форме. Он провоцирует исчезновение париетальных клеток желудка. Это значит, что секреция соляной кислоты уменьшается, организму не хватает витамина В12 и происходит мегалоблатстная анемия. Проще говоря, такой вид гастрита приводит к резкому истончению слизистой желудка, а его железы атрофируются. Получается, что даже пища легко может травмировать желудок.
Точные причины возникновения атрофического гастрита пока не до конца изучены. Гастроэнтерологи ссылаются на такие причины как: неправильное питание, попадание химических веществ, вредные привычки, медицинские препараты, рефлюкс, а также бактерии и инфекции.
Атрофический гастрит опасен тем, что нет гарантий на полное восстановление и выздоровление. Более того, данный тип приравнивают с предраковым состоянием. данное заболевание дает ослабевание всей иммунной системы в целом.
Поверхностный
Поверхностный гастрит представляет меньшую опасность, чем остальные типы. Это считается первой стадией воспалении слизистой желудка. Патология наблюдается на небольших поверхностях, без образования очагов, глубинных участков. То есть своевременно обращение к гастроэнтерологу предупредит осложнения заболевания. Причинами могут служить все, ранее перечисленные раздражители.
Данное заболевание также не имеет определенного пола и возраста. Это значит, что в группе риска находятся все, кто имеет дело с возбудителями.
Хронический
Хронический гастрит – это заболевание, для которого характерно рецидивирующее воспаление слизистой оболочки желудка.
Одной из главных причин является бактерия Хеликобактор пилори. Микроб передается при тактильном взаимодействии. Если у человека крепкий иммунитет, то он способен сдержать стремительный рост бактерий в организме. При наступлении определенных условий иммунная система человека становится неспособна в полной мере справляться со своей функцией, в следствие этого и возникают различные заболевания, в том числе хронический гастрит. Профилактика хронического гастрита направлена на активное выявление факторов риска у лиц, предрасположенных к возникновению данного заболевания, соблюдение ряда организационных мер, направленных на нормализацию образа жизни, режима и характера питания.
Острый
Антральный
Катаральный
Катаральный гастрит – это острое или хроническое воспаление слизистой оболочки желудка, которое возникает вследствие таких негативных факторов: инфекций, травмирования горячей, холодной, острой пищей, несоблюдения режима питания, сна, гигиены и пр.
Игнорирование симптомов может привести к осложнениям не только органов ЖКТ, но и остального организма. То, что происходит с организмом в период заболевания приводит к нарушению правильного течения пищеварительных процессов. Следовательно, желудок не может правильно усваивать питательные вещества, что приводит к ухудшению питания тканей и органов. Поэтому лечение поможет всему организму. А своевременное обращение к врачу предотвратит переход в хроническую фазу.
Субатрофический
Субатрофический гастрит – это патология, при которой слизистый слой желудка прекращает выполнение своих функций. На стенках появляются атрофированные участи, железы сокращаются, снижается выработка желудочного секрета.
Симптомы те же, что и в остальных видах. Успех лечения так же зависит от того, насколько быстро пациент обратился к специалисту. Болезнь достаточно прогрессивно переходит в хроническую форму, а пораженные клетки могут превратиться в раковые.
Геморрагический
Причины возникновения гастрита
Гастрит – достаточно капризное заболевание, ведь причины возникновения могут заключаться из различных возбудителей. Рассмотрим их:
- Сильные стрессы, хроническое психическое напряжение. Не удивляйтесь, что стрессы указаны первым пунктом. Для желудка, иногда, не так вреден «пищевой мусор», как эмоциональное состояние.

- Хеликобактор пилори. Бактерия, с которой не может справиться слабый иммунитет, зачастую оказывается причиной гастрита.
- Регулярный прием алкоголя, нарушение режима питания с длительными периодами голодания, прием острой и соленой пищи. А вот и то, о чем многие знают, но очень часто пренебрегают. Помните, что мы- это то, что мы едим.
- Курение по утрам до завтрака. Да и в целом процесс не самый безопасный для здоровья всего организма.
- Прием некоторых лекарственных препаратов. Также может спровоцировать появление гастрита. Посоветуйтесь с врачом, и помимо этих препаратов, принимайте защиту для желудка.
- Плохая экология, вредные условия труда. То, откуда берутся многие заболевания 21 века, особенно в мегаполисах и промышленных городах.
Первые признаки гастрита желудка
Диагностика заболевания
Лечением гастрита должен заниматься врач-гастроэнтеролог. Сначала врач собирает анамнез, ставит предварительный диагноз, а после проводит полное обследование, чтобы выявить характер заболевания, степень и конкретный тип.
Оно включает в себя несколько этапов:
- Гастроскопия (глотание лампочки) проводится с помощью эндоскопа
- Биопсия. Во время гастроскопии производится забор образца ткани на изучение
- УЗИ органов пищеварения
- Тест для обнаружения хеликобактериоза(дыхательный)
- Анализ крови, мочи, кала
- Определение pH баланса
- Исследование моторики верхних отделов ЖКТ
Важно не проигнорировать и соблюсти каждый из этих пунктов для постановки правильного диагноза. Ведь качественное лечение зависти от правильной диагностики.
Осложнения гастрита

Лечение гастрита
Медикаментозное лечение
Гастрит чаще всего лечится консервативным методом, то есть без операционного вмешательства. Основой выздоровления является диета и соблюдение медикаментозного лечения. Самым важным этапом является устранение бактерии Хеликобактор пилори. также очень важно снять симптомы (чтобы избавиться от боли и дискомфорта), после необходимо простимулировать заживление слизистой.
Хеликобактор пилори достаточно «живучая» бактерия, которая является устойчивой к антибиотикам, поэтому для его уничтожения назначают сочетание трех-четырех препаратов.
При кровотечениях назначают физиотерапию, лазеротерапию, которые хорошо воздействуют на слизистую.
Больному необходимо придерживаться дробного питания (5 приемов пищи маленькими порциями), чтобы уменьшить нагрузку и вероятность механического повреждения желудка. Придется исключить слишком горячее и холодное, отказаться от жареного, жирного, соленого, острого, кислого, от алкоголя и прочего. Ваше меню должно быть максимально простым.
Чтобы добиться ремиссии больным назначают комплексное лечение, дозировка и длительность которого зависит от типа гастрита, его стадии и запущенности.
Примерное лечение гастрита:
Кларитромицин, Амоксициллин, Метронидазол,Трихопол,Тетрациклин
Назначают, как правило, на 10-14 дней. Вместе с этим для борьбы с бактериями хеликобактора советуют уменьшить потребление табака для точного результата анализа.
Фосфалюгель, Рутацид, Алмагель Нео, Ренни, Гастал, Маалокс
Главной их задачей является нейтрализация кислоты желудочного сока. Попадая в организм, они обволакивают желудок и избавляют от боли. Однако эти средства не предназначены для длительного лечения, а лишь для снятия симптомов, так как после прекращения действия, кислота вновь возвращается. Побочным эффектом могут быть запоры.
Дозировку и длительность курса каждого препарата назначается строго гастроэнтерологом. Самостоятельное назначение недопустимо.
Что стоит учесть при лечении гастрита? Конечно же то, что заниматься самолечением недопустимо ни в коем случае. Необходимо провести полное обследование, на основании которого специалист подберет правильную терапию.
Народные средства
Можно ли применять средства народной медицины? Да, но не забывайте, что это лишь вспомогательные инструменты, а не полноценное лечение. Комплекс народных средств стоит так же обговаривать с лечащим врачом, который даст одобрение, либо объяснит, что такие методы будут ни к чему.
Также, народные средства будут хороши в период ремиссии для поддержания здоровья. Некоторые помогают заживлять, некоторые действуют, как антисептики.
- Картофельный сок. За полчаса до приема пищи можно принимать по столовой ложке сока картофеля. Сок обязательно должен быть свежим, а не заготовленным. Микроэлементы и аминокислоты купируют воспалительные процессы, нейтрализуют изжогу, нормализуют кислотность, восстанавливают поврежденные участки слизистой.
- Мёд. В стакане необходимо растворить 1-1.5 столовых ложек меда и выпивать мелкими глотками за час до еды. Он улучшает активную деятельность желудка, нормализует выработку желудочного сока, улучшает перевариваемость пищи, снижает активность Хеликобактора.
- Отвар ромашки, укропа, тысячелетника, подорожника. 1 столовую ложку трав залить кипятком, настоять, принимать 100 мл. каждые 3 часа. Растения снимают воспаление, боль и обволакивают слизистую желудка.
- Алоэ. Пить по 10 мг. сока 3-4 раза в день перед едой. Алоэ улучшает выработку желчегонного сока, улучшает пищеварение, а также оказывает слабительный эффект, предотвращает и лечит запоры.
- Облепиховое масло. Пьют натощак по 1 столовой ложке трижды в день.
- Семена льна. Зерна льна маслянистые, поэтому отвар получается тягучим и густым, почти как кисель. Он обволакивает стенки желудка, уменьшает воспаление, снимает спазм и боль. Сырые же зерна есть нельзя, они грубые и от этого могут наоборот раздражать желудок.
Гастрит
Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
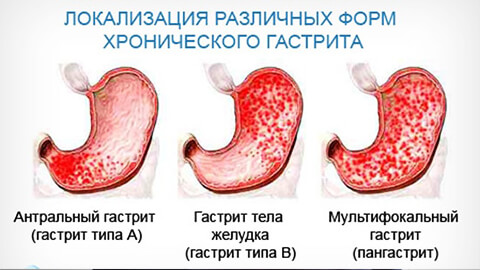
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Гастрит
Гастрит — группа заболеваний разного генеза с острым или хроническим воспалением слизистой желудка. Проявляется эпигастральной болью, диспепсией, интоксикацией, астенией. Диагностируется с помощью ЭФГДС, рентгенографии желудка, уреазного теста, внутрижелудочной pH-метрии, исследования желудочного сока, других лабораторных и инструментальных методов. Для лечения применяют антибактериальные, антисекреторные, гастропротекторные препараты, компоненты желудочного сока в сочетании с лекарственными средствами, влияющими на отдельные звенья патогенеза. При некоторых формах заболевания показано хирургическое лечение.
МКБ-10
- Причины гастрита
- Патогенез
- Классификация
- Симптомы гастрита
- Осложнения
- Диагностика
- Лечение гастрита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Гастрит — одно из наиболее распространенных заболеваний пищеварительных органов, составляющее до 80% болезней желудка. Частота возникновения расстройства увеличивается с возрастом. По данным наблюдений в сфере гастроэнтерологии, различными вариантами патологии страдает до 70-90% пожилых пациентов. В последние годы участились случаи диагностики гастрита у детей, возросла роль бактериального фактора в развитии воспаления — до 90% случаев связано с хеликобактерной инфекцией. Сохраняется тенденция к преимущественно хроническому течению процесса, распространенность острых вариантов болезни не превышает 20%.
Причины гастрита
Гастрит — полиэтиологическое заболевание, возникающее при воздействии на желудок различных повреждающих факторов. Его развитию способствуют патологические процессы, при которых нарушается локальная резистентность слизистого слоя, общая реактивность организма, регуляция секреторной и моторной функции органа. Основными причинами и предпосылками гастрита являются:
- Инфекционные агенты. У 90% пациентов с хроническим воспалением высеивается хеликобактер. Острый гастрит может быть вызван кишечной палочкой, стафилококками, стрептококками, другой условно-патогенной микрофлорой. Реже заболевание имеет вирусное происхождение или развивается на фоне сифилиса, туберкулеза, кандидоза, глистных инвазий.
- Химические воздействия. Большинство острых процессов возникают из-за попадания в желудок агрессивных веществ. При отравлении сулемой, кислотами наблюдается фибринозное воспаление, щелочами, солями тяжелых металлов — некротическое. При приеме НПВС, глюкокортикоидов, ряда антибиотиков, сердечных гликозидов, кокаина, злоупотреблении алкоголем возможен эрозивный гастрит.
- Измененная реактивность. Воспаление, обусловленное образованием антител к обкладочным клеткам и внутреннему фактору Касла, наблюдается при болезни Аддисона-Бирмера. Реже заболевание ассоциировано с аутоиммунным тиреоидитом, инсулинозависимым сахарным диабетом, аутоиммунным полигландулярным синдромом I типа. Гиперреактивность, вызванная сенсибилизацией организма, служит причиной аллергического гастрита.
- Другие заболевания пищеварительных органов. Слизистая желудка воспаляется при раздражении из-за заброса кишечного содержимого. Билиарный рефлюкс-гастрит развивается из-за функциональной несостоятельности пилорического сфинктера при хроническом дуодените, дискинезии желчевыводящих путей. Предпосылки к рефлюксу желчи отмечаются при болезнях оперированного желудка, дуоденальных опухолях.
- Хронический стресс. Нейрогуморальный дисбаланс чаще служит предрасполагающим фактором, хотя ишемия при острой стрессовой реакции может спровоцировать образование эрозий и даже геморрагического гастрита. Хронический стресс сопровождается длительным спазмом сосудов, недостаточным кровоснабжением слизистой. Ситуация усугубляется истощением резервных возможностей и дискинезиями ЖКТ.
- Пищевые погрешности. Нарушения пищевого поведения — одна из основных предпосылок к развитию хронического поверхностного гастрита. Постоянное поступление жирной, острой, горячей пищи, блюд с экстрактивными веществами, газированных напитков вызывает раздражение слизистой и усиливает эффект других факторов. Реже химическое повреждение или механическое травмирование провоцирует острый процесс.
В пожилом возрасте основным провоцирующим фактором становится инволютивное истончение слизистой, приводящее к снижению местной резистентности. При сепсисе, тяжелых соматических болезнях, онкопатологии предпосылкой к воспалению является хроническая ишемия желудочной стенки. Возможен ятрогенный генез заболевания вследствие лучевой терапии рака желудка, пищевода, других злокачественных неоплазий ЖКТ или механического повреждения органа во время гастроскопии, эзофагогастродуоденоскопии, назоинтестинальной интубации. В некоторых случаях (например, при гиперпластическом гастрите) этиология остается неустановленной. Не исключено, что ряд форм патологии имеет наследственное происхождение.
Патогенез
Механизм возникновения воспаления желудка связан с дисбалансом повреждающих и защитных факторов. Действие токсинов, химических веществ, аутоантител, аллергенов, твердой пищи, инструментов и рентгеновских лучей провоцирует местные реакции. Чем более массивным является повреждающее воздействие, тем острее воспалительный процесс. После короткой фазы альтерации нарушается микроциркуляция, отмечается отек, экссудация внутрисосудистой жидкости и компонентов крови с развитием классического катарального гастрита. В более тяжелых случаях наблюдается острая дистрофия и некроз тканей.
Хронизация острого воспаления сопровождается атрофическими, гиперпластическими, метапластическими, другими дистрофически-регенераторными изменениями железистого аппарата. При малой интенсивности повреждающих нагрузок ключевую роль играет снижение местной резистентности, вызванное как локальными, так и общими воздействиями. Постоянное раздражение эпителия продуктами питания, алкоголем, желчью, эндотоксинами, нарушение регуляции секреторно-моторной функции способствует возникновению хронического воспаления с постепенным нарастанием патоморфологических изменений.
Отдельным звеном патогенеза хронического гастрита является нарушение кислотопродуцирующей функции. Под действием аммиака, выделяемого хеликобактериями, усиливается выработка гастрина, снижается содержание соматостатина, что приводит к гиперпродукции соляной кислоты. В результате у пациента развивается гастрит с повышенной кислотностью. Атрофия слизистой фундального отдела желудка и аутоиммунное повреждение обкладочных клеток угнетают секрецию соляной кислоты при умеренно выраженном воспалении. Этот механизм лежит в основе гастрита с пониженной кислотностью.
Классификация
При систематизации клинических форм гастрита учитывают особенности течения патологического процесса, морфологические изменения слизистой, ведущий этиологический фактор, локализацию воспаления, состояние секреторной функции, стадию заболевания, наличие осложнений. Наиболее полной является Хьюстоновская классификация заболевания с учетом клинико-морфологических критериев, которые предложили Р. Стрикленд и И. МакКей (1973 г.):
- Тип воспаления. По характеру течения различают острый и хронический варианты гастрита. Отдельно рассматривают особые формы заболевания — аллергическое, гипертрофическое, лимфоцитарное, гранулематозное, другие нетипичные воспаления.
- Локализация поражения. Зачастую болезнь поражает один из отделов органа (фундальный, антральный гастрит). При вовлечении в патологический процесс всего желудка, более характерном для острых форм патологии, говорят о пангастрите.
- Этиология. С учетом наиболее значимых причин выделяют хронический аутоиммунный гастрит (тип А), хеликобактерное воспаление (тип В), химико-токсическое поражение (тип С). При сочетании нескольких факторов заболевание рассматривают как смешанный процесс.
- Характер морфологических изменений. По глубине распространения и особенностям патологического процесса воспаление бывает катаральным, фибринозным, коррозивным, флегмонозным, эрозивным. При хроническом гастрите часто преобладают атрофические процессы.
- Особенности желудочной секреции. При проведении систематизации оценивается кислотообразующая функция желудка. В зависимости от содержания в желудочном соке соляной кислоты различают гастрит с пониженной, повышенной, нормальной кислотностью.
Симптомы гастрита
Признаки острого гастрита обычно появляются внезапно на фоне погрешностей в диете, приема НПВС, отравления. Пациентов беспокоят эпигастральные боли разной интенсивности, тошнота, рвота, отрыжка, ухудшение аппетита, учащение стула. Нарушения общего состояния при остром воспалении представлены слабостью, головокружениями, снижением трудоспособности. При инфекционном генезе расстройства возможны лихорадка, озноб, насморк, кашель, миалгии, артралгии. Особенность эрозивного варианта болезни — наличие кровотечения из ЖКТ, которое проявляется в виде кровавой рвоты или мелены.
Симптомы хронического гастрита зависят от секреторной активности желудка. Для воспаления, сопровождающегося повышением кислотности, характерны интенсивные боли в надчревной зоне, возникающие через 20-30 минут после еды, хронические запоры, изжога, отрыжка кислым. При длительном течении пациента беспокоит повышенная утомляемость, эмоциональная лабильность, бессонница. У больных, страдающих хроническим гастритом со сниженной кислотностью, болевой синдром выражен незначительно или отсутствует. Отмечается утренняя тошнота, чувство быстрого насыщения, тяжесть в желудке, диарея, метеоризм, отрыжка воздухом, горький привкус во рту, серый налет на языке. Из-за нарушения переваривания и всасывания пищи наблюдается потеря массы тела, мышечная слабость, отеки на голенях.
Осложнения
Гастрит может осложняться язвенной болезнью желудка и 12-перстной кишки. В случае эрозивного поражения стенки органа возможно возникновение профузного кровотечения и геморрагического шока. При флегмонозной форме гастрита часто наблюдается перфорация желудочной стенки, рубцовая деформация органа, образуются свищи. Вследствие недостатка внутреннего фактора Касла у части больных развивается мегалобластная анемия. При атрофическом гастрите отмечается белково-энергетическое голодание с кахексией, гипопротеинемическими отеками, мышечной дистрофией, энцефалопатией. Длительное течение заболевания повышает риск образования аденокарциномы желудка.
Диагностика
Обычно при наличии типичных клинических признаков постановка диагноза гастрита не представляет затруднений. Основной задачей диагностического этапа является комплексное обследование пациента для выявления первопричины и определения клинического варианта болезни. Наиболее информативными считаются следующие инструментальные и лабораторные методы:
- Эзофагогастродуоденоскопия. Осмотр слизистой при ЭГДС выявляет патогномоничные морфологические признаки заболевания. Для гастрита характерны отечность, гиперемия, эрозии, истончение и атрофия эпителия, участки метаплазии, усиление сосудистого рисунка.
- Рентгенография желудка. Показано контрастное исследование с бариевой смесью. О наличии гастрита свидетельствует утолщение складок (более 5 мм), наличие узлов слизистой оболочки, увеличение желудочных полей, множественные эрозии.
- Внутрижелудочная рН-метрия. С помощью суточного измерения кислотности в желудке оценивается секреторная функция органа и определяется клиническая форма гастрита. Метод также может использоваться для оценки эффективности антисекреторной терапии.
- Дыхательный тест на хеликобактер. Для выявления H. pylori измеряется концентрация углерода в выдыхаемом воздухе. Результаты являются положительными при показателе более 4‰. В сомнительных случаях рекомендована ПЦР-диагностика, определение антител к хеликобактеру в крови.
- Исследование желудочного сока. Метод направлен на изучение секреторной функции желудка. В ходе анализа оценивают общую кислотность, содержание ферментов, слизи, других веществ. При микроскопии осадка выявляют эпителиоциты, мышечные волокна и др.
В общем анализе крови возможны признаки В12-дефицитной анемии: снижение эритроцитов и гемоглобина, появление мегалобластов. При подозрении на аутоиммунную природу заболевания проводят серологические реакции для поиска антипариетальных антител. Диагностически значимым является определение сывороточных уровней пепсиногенов 1 и 2, гастрина. В копрограмме обнаруживается большое количество непереваренных мышечных волокон, зерен крахмала, клетчатки, реакция Грегерсена может быть положительной. В сложных случаях рекомендована МСКТ органов брюшной полости, УЗИ желчного пузыря, печени, поджелудочной железы, антродуоденальная манометрия. Наиболее точный метод установления морфологического диагноза — гистологического исследование биоптата.
Дифференциальную диагностику осуществляют с функциональной диспепсией, другими заболеваниями ЖКТ (язвенной болезнью, хроническим панкреатитом, холециститом), патологией кишечника (целиакией, болезнью Крона), витаминной недостаточностью (пернициозной анемией, пеллагрой), кишечными инфекциями (сальмонеллезом, эшерихиозом, спру). Помимо консультации гастроэнтеролога пациенту рекомендованы осмотры инфекциониста, гематолога, гепатолога. Для исключения инфаркта миокарда назначается консультация кардиолога, при возможном раке желудка — онколога.
Лечение гастрита
Терапевтическая тактика определяется факторами, спровоцировавшими развитие гастрита, и клинической формой заболевания. Пациенту рекомендована комплексная дифференцированная терапия, дополненная коррекцией диеты, отказом от курения, употребления алкоголя. Базовая схема консервативного лечения обычно включает следующие группы препаратов:
- Антибактериальные средства. Для уничтожения хеликобактерий применяют стандартные схемы эрадикации с использованием макролидов, β-лактамных пенициллинов, нитроимидазолов, тетрациклинов, которые обязательно комбинируются с ингибиторами протонной помпы, препаратами висмута. При выявлении других возбудителей инфекционного гастрита назначают противомикробные, противогрибковые, противопаразитарные средства различных групп.
- Корректоры секреторной функции. При усилении продукции соляной кислоты используют ингибиторы протонной помпы, блокаторы Н2-гистаминорецепторов. Для коррекции секреторной недостаточности проводят заместительную терапию пепсинсодержащими средствами. Чтобы стимулировать производство желудочного сока, медикаментозную терапию дополняют фитопрепаратами на основе подорожника, пиридоксином, аскорбиновой, никотиновой, слабыми органическими кислотами.
- Гастропротекторы. Существует несколько групп средств для защиты эпителия от повреждающих воздействий. Принцип действия обволакивающих препаратов основан на осаждении тонкой пленки, механически предохраняющей слизистую от повреждения. Коллоидные суспензии также коагулируют белки хеликобактера. Антациды нейтрализуют соляную кислоту желудочного сока. Простагландины группы Е восполняют дефицит естественных защитных факторов.
При остром гастрите план лечения предусматривает промывание желудка, прием сорбентов, антидотов, инфузионную терапию. Больным с выраженными нейровегетативными расстройствами рекомендованы седативные фитопрепараты, транквилизаторы. При аутоиммунном воспалении используют кортикостероиды. Пациентам с выраженным болевым синдромом назначают миотропные спазмолитики, с осторожностью — анальгетики. Для остановки кровотечения и восполнения кровопотери при геморрагическом гастрите применяют гемостатики, переливают цельную кровь, эритроцитарную массу, плазму. При дуоденально-гастральном рефлюксе эффективны производные урсодезоксихолевой кислоты, ингибиторы дофаминовых рецепторов. Для улучшения моторики показаны прокинетики. Хирургические операции выполняют при массивной деструкции желудочной стенки у больных с флегмонозным гастритом, возникновении профузного кровотечения.
Прогноз и профилактика
Исход заболевания при остром процессе чаще благоприятный, хроническое воспаление обычно имеет рецидивирующее течение с периодами обострений и ремиссий. Наиболее неблагоприятен в прогностическом плане хронический атрофический гастрит, приводящий к необратимому снижению кислотообразования в желудке, малигнизации. Меры профилактики включают ограничение острой и жирной пищи, отказ от курения и употребления алкоголя, прием медикаментов только по назначению врача, своевременное выявление и лечение заболеваний, которые могут вызывать воспалительный процесс в желудке.
Описание болезни Гастрит
 Гастритом врачи называют воспалительные процессы в слизистой оболочке. При этом заболевании человека часто тошнит, он чувствует боли либо на голодный желудок, либо после приема пищи.
Гастритом врачи называют воспалительные процессы в слизистой оболочке. При этом заболевании человека часто тошнит, он чувствует боли либо на голодный желудок, либо после приема пищи.
Не так давно ученые открыли бактериологическую причину возникновения гастрита, которая считается наиболее распространенной – бактерия Helicobacter pylori. Хотя раньше к основным причинам относили острую пищу и вредное воздействие.
Лечением заболевания занимаются гастроэнтерологи, диетологи, в сложных случаях – хирурги.
Какие бывают гастриты
 Как уже было сказано, основная причина возникновения гастрита – Геликобактер. Но сам по себе он редко вызывает заболевание, и чаще всего мирно сосуществует с человеком. Активизируют его факторы, ослабляющие человека тем или иным способом.
Как уже было сказано, основная причина возникновения гастрита – Геликобактер. Но сам по себе он редко вызывает заболевание, и чаще всего мирно сосуществует с человеком. Активизируют его факторы, ослабляющие человека тем или иным способом.
По тому, как заболевание протекает, вычленяют хронический и острый гастрит.
Хронический – вялотекущее заболевание, которое наблюдается длительное время у пациента. Слизистая желудка при хроническом гастрите подвергается ряду морфологических перемен. Эпителий желез регенерируется уже не с такой скоростью, а впоследствии этот процесс и вовсе затухает, и производится замена клеток эпителия на соединительную ткань.
Изменения в структуре слизистой при хроническом течении этого заболевания влияет на секрецию соляной кислоты и пепсина.
Острый гастрит опасен тем, что развивается молниеносно в считанные часы или дни. Причин может быть несколько: тот же Геликобактер, токсикоинфекция из-за некачественной еды, химические агрессивные по отношению к слизистой вещества.
Острый гастрит принято делить на несколько типов.
- Катаральный гастрит. Его еще называют простым. Самый “безопасный” гастрит. Развитие начинается с попадания в организм токсикоинфекции вместе с гнилой пищей, к примеру. Аллергия, лекарства также могут вызвать это болезненное состояние. Только самый верхний слой слизистой подвергается незначительному поражению, да и то потом восстанавливается.
- Эрозивный гастрит. Часто язвенная болезнь берет свое начало именно с такого гастрита. Чаще всего его вызывает попадание внутрь желудка химикатов, а именно кислот или щелочей. Химический ожег желудка – так это называется. Разрушения касаются не только поверхностных слоев, но и глубоких. Могут появиться рубцы.
- Флегмонозный гастрит. Этот вид связан конкретно с гноем и воспалением. Без лечения человек отправляется к праотцам. Причиной такого вида гастрита чаще всего является что-нибудь острое и твердое, что человек проглотил. К примеру, кусок металла врезается в стенку желудка, возникает гнойное заражение. Лечить надо немедля, так как это состояние перекинется на остальные органы. Едва ли его спутаешь с другими видами гастрита: у больного жар и острейшая боль.
- Фиброзный гастрит наблюдается на фоне сепсиса и встречается редко.
История
 Гастрит был известен всегда. Поначалу все думали, что он в той или иной форме происходит от острой пищи, алкоголя, отравлений и тому подобное.
Гастрит был известен всегда. Поначалу все думали, что он в той или иной форме происходит от острой пищи, алкоголя, отравлений и тому подобное.
В восьмидесятых годах австралийские ученые Робин Уоррен и Барри Маршалл начали исследовать бактерию.
Маршалл заразил себя Геликобактором, дождался появления у себя гастрита, потом успешно себя вылечил. За то, что поняли природу язвы и гастрита, ученые получили Нобелевскую премию по медицине.
Где и у кого может быть гастрит
Распространенность гастрита сложно оценить, так как иногда он протекает не настолько болезненно, что б человек обращался к врачу. Значимость своевременного выявления любого типа гастрита высока, так как часто он бывает предвестником более тяжелого заболевания – язвенной болезни.
Наиболее подвержены гастриту люди, которые подвергли свой желудок воздействию агрессивных химикатов, ядов, длительно употребляли некачественную пищу. Люди, не следящие за своим здоровьем.
Причины
 Гастрит начинается с воспаления и уничтожения слизистой оболочки человеческого желудка. Воспаление – это всегда ответ здоровых тканей на действие негативных разрушительных факторов.
Гастрит начинается с воспаления и уничтожения слизистой оболочки человеческого желудка. Воспаление – это всегда ответ здоровых тканей на действие негативных разрушительных факторов.
При гастрите катализатором послужит инфекция, химикаты, нетипичная температура.
В 90% случаев, причина развития этого недуга служит зловредная бактерия Helicobacter pylori. Хеликобактериоз атакует слизистую оболочку желудка, при чем избирательно.
Это и вызывает разрушение ее поверхностного слоя. Это еще гастрит. Более глубокое разрушение – это уже язвенная болезнь.
Геликобактер может и просто жить в организме человека, не выступая провокатором гастрита. Катализатором могут стать гормональная дисфункция, падение иммунитета, раздражение слизистой посредством различных веществ. Спирты, кислоты, такие, как уксус, к примеру, могут тоже вызвать ожег, а за ним, как следствие, и сам гастрит.
Алкоголь, аспирин, ряд антибиотиков и противовоспалительных препаратов негативно влияют на слизистую. Более того, некоторые лекарства, из их числа – Аспирин, Индометацин и проч. могут непрямо воздействовать на слизистую. То есть, даже в виде мази или инъекций он могут подготовить почву для болезни.
Существуют также причины, связанные с иммунитетом, так называемые автоиммунные заболевания. Иммунитет человека путает ненужные элементы, микробы и так далее с клетками самого организма и уничтожает их, подвергая слизистую ослаблению.
Причины острого гастрита
Среди причин этого типа гастрита врачи выделяют некорректное питание, некачественная пища, антибиотики, салицилаты, аллергии, острые инфекции. Самый главный симптом – внезапность. Бактериальная инфекция, температура, механические повреждения, химические воздействия – все это порой приводит к острому гастриту.
Причины хронического гастрита
 Зачастую хронический гастрит – это результат острого гастрита, который каким-то образом вылечили.
Зачастую хронический гастрит – это результат острого гастрита, который каким-то образом вылечили.
Но, чаще всего, его развитие существует под влиянием дальнейших нарушений режима питания, поедании острой и некачественной пищи, плохого пережевывания, “перекусы”, любви к выпивке, неправильное употребление лекарственных препаратов.
Когда стоит насторожиться
Если вас беспричинно, вроде бы, тошнит или даже рвет, аппетит отсутствует а изжога не дает спокойно жить – вам стоит показаться гастроэнтерологу. Газы, беспочвенное похудение, частая отрыжка и если вы странным образом чувствуете переедание, но только в верхней части живота – вам также следует провериться.
Неприятный вкус во рту, хоть вы занимаетесь гигиеной ротовой полости, а язык еще и обложен – еще один симптом этого коварного недуга. Даже такие, казалось бы, несвязанные с ЖКТ симптомы, как раздражительность, апатия, слабость и головокружения могут быть признаками гастрита.
Бледный цвет лица, потливость, дискомфортные состояния после приема пищи также являются поводом для обследования у врача. Инфекционный гастрит идет в паре с жаром и лихорадкой.

Диагностика гастрита
- Клиническая диагностика. Сбор анамнеза, выслушивание жалоб пациента, производится выбор метода дальнейших обследований.
- Эндоскопия и непременная биопсия. Дает понять, что и как изменилось в слизистой желудка. Также производится поиск Helicobacter pylori.
- Дыхательная диагностика. Производится уточнение присутствия Геликобактера в организме человека.
- Лабораторная диагностика. Помимо еще одной попытки выявить, подтвердить или опровергнуть наличие Helicobacter pylori, проводится и ряд анализов, таких так биохимия крови, анализы кала и мочи и проч.
- УЗИ брюшной полости. Его проводят для обнаружения заболеваний, которые могут сопутствовать гастриту.
- Внутрижелудочная рН-метрия. Определяет кислотность.
- Электрогастроэнтерография. Моторика и способность к эвакуации желудка.
Лечение
Медикаментозное
 При разных типах гастритов назначают разные препараты, но их группы, как правило, остаются одними и теми же.
При разных типах гастритов назначают разные препараты, но их группы, как правило, остаются одними и теми же.
Специалисты находят эффективными такие из них: антидиарейные, противорвотные, ветрогонные, прокинетики, спазмолитики, анальгетики, ферментные, противомикробные, антибиотики, антигистаминные, психофармакологические.
Хирургическое лечение
При ригидном гастрите, если болезнь прогрессировала и достигла сложной тяжелой формы, врачи могут произвести оперативное хирургическое вмешательство. Что касается полипозного гастрита, то и вправду, на ранних стадиях удаление полипов хирургическим путем считается целесообразным. Но если недуг зашел слишком далеко, то операция не имеет никакого смысла.
Гигантский гипертрофический гастрит предполагает операцию, при котором вырезается весь желудок. После этого человеку нужно тщательно следить за качеством жизни, придерживаться строжайшей диеты.
Лечение народными средствами
Какое бы народное средство для лечения гастрита не было бы избранно, условие одинаково для всех – придерживаться строгой диеты. В народной медицине при этом недуге обычно используют рецепты с содержанием подорожника.
- Отвар сока подорожника. Сок из промытых и мелко нарезанных листьев, конечно, свежих, смешать с медом в равных долях. Томить на медленном огне 20 мин. Ежедневно по 2-3 стол. ложки.
- Если кислотность понижена, делается такой лекарственный сбор. Листья подорожника: два стакана, по одному стакану: травы мяты перечной, травы зверобоя, корней одуванчика, цветков календулы, ромашки аптечной. Настой готовится по принципу, изложенному в первом рецепте. По ½ стакана три раза в день до еды.
- Настойка подорожника. Мытые листья подорожника залить 70% спиртом, пить по одной чайной ложке три раза в день.

Профилактика
Что б обезопасить себя от гастрита, важно построить для себя правильный рацион. Режим питания и качество принимаемой пищи играют важную роль для профилактики болезни. Уменьшить количество употребляемого алкоголя и табака.
Стресс – одна из причин возникновения гастрита – ешьте не торопясь, в хорошем окружении и с позитивными мыслями. Не употребляйте вредные химические соединения.
Видео на тему: Гастрит: причины, симптомы и лечение
Прогноз
В отношении жизни благоприятный, хотя нарушения и изменения, которые уже произошли, как правило, остаются.
Гастрит – сложное заболевание, на возникновение которого влияет множество факторов. В силах человека уменьшить риск возникновения болезни, придерживаясь некоторых правил и своевременно обращаясь к врачам. Также гастрит может стать началом более серьезных болезней, при том, не только желудка.
Диффузный гастрит: разновидности, причины, симптомы и лечение

 Диффузный гастрит относится к категории самых распространенных заболеваний пищеварительной системы. Патология сопровождается развитием воспалительного процесса. При прогрессировании недуга происходит поражение слизистых оболочек желудка. Спровоцировать болезнь могут внешние факторы, сопутствующие отклонения в работе желудочно-кишечного тракта, погрешности в питании.
Диффузный гастрит относится к категории самых распространенных заболеваний пищеварительной системы. Патология сопровождается развитием воспалительного процесса. При прогрессировании недуга происходит поражение слизистых оболочек желудка. Спровоцировать болезнь могут внешние факторы, сопутствующие отклонения в работе желудочно-кишечного тракта, погрешности в питании.
В особой группе риска находятся пациенты, организмы которых заражены патогенными бактериями. Прогнозы при данной форме гастрита зависят от своевременности и полноценности терапии. Запущенные типы воспаления приводят к необратимым последствиям. К числу серьезных осложнений относятся предраковые состояния или образование злокачественных опухолей.
Гастрит
Гастрит — это воспаление слизистой оболочки желудка. У многих людей оно протекает скрыто, без значительных проявлений. Гастрит доминирует среди всех заболеваний желудка: на него приходится около 80% от всех желудочных патологий.
Причины
Гастрит может развиваться в результате разнообразных внешних (экзогенных) факторов:
- заражение организма бактерией хеликобактер пилори;
- неправильное питание, избыток в рационе фастфуда и полуфабрикатов;
- курение и злоупотребление алкоголем;
- работа на вредном производстве и проживание в экологически неблагоприятном районе;
- продолжительный прием некоторых медикаментозных средств, например, нестероидных противовоспалительных препаратов (НПВП);
- продолжительные и регулярные стрессы.
Гастрит может быть обусловлен и внутренними (эндогенными) причинами:
- инфекционные заболевания;
- сбои в функционировании гормональной системы;
- малокровие;
- недостаточная функция почек, легких или сердца;
- нарушение метаболизма;
- воспалительные процессы в брюшном отделе.
Специалисты склоняются к мнению, что в 9 случаях из 10 причина гастрита – бактерия Helicobacter pylori (Хеликобактер пилори).
Патогенез
Гастрит возникает из-за нарушения баланса между повреждающими факторами и защитными механизмами желудочно-кишечного тракта. Когда факторы агрессии начинают брать верх над факторами защиты, слизистая оболочка пищеварительной системы становится уязвима – повышается её проницаемость.
Здоровая слизистая – это надёжный прочный барьер, который преграждает путь бактериям и токсинам, населяющим ЖКТ. Если в слизистой появляются трещинки, болезнетворные микробы свободно проникают через неё, развивается воспаление низкой или высокой интенсивности (зависит от силы повреждающего воздействия).
Вследствие воспаления возникают сбои в микроциркуляции, отеки и другие функциональные нарушения. В наиболее неблагоприятных ситуациях может отмечаться разрушение и отмирание тканей желудка.
Дальнейшее развитие событий зависит от уровня сопротивляемости организма и интенсивности факторов агрессии. Чем сильнее воздействие на слизистую желудка некачественной пищи, желчи, токсинов, алкоголя, а также других внутренних и внешних повреждающих факторов, тем быстрее нарастают патологические сдвиги.
Важным элементом патогенеза при хронической форме гастрита является сбой в производстве соляной кислоты. В одних случаях аммиак, который выделяется хеликобактерией, приводит к усилению синтеза гастрина и уменьшению концентрации соматостатина. В итоге возникает избыточная продукция соляной кислоты, и у пациента отмечается хронический гастрит с повышенной кислотностью. При хроническом гастрите с пониженной кислотностью ситуация другая: разрушение обкладочных клеток и слизистой желудка уменьшает синтез соляной кислоты.
Классификация
Выделяют два основных типа гастрита — острый и хронический. Внутри каждого из этих типов различают несколько подтипов в зависимости от особенностей протекания заболевания.
Острый гастрит – это впервые возникший воспалительный процесс. Проявляется через рвоту, сильные боли, отрыжку, понос, ощущение тяжести и жжения в эпигастральной области. Обычно при остром гастрите воспаление распространяется только на поверхностный эпителий и железистый аппарат желудка, редко когда затрагивает глубокие слои слизистой оболочки.
Хронический гастрит (ХГ) может развиться как логическое продолжение острого гастрита, а может как самостоятельное заболевание. Симптомы те же, что и при острой форме. Только ХГ сопровождает уже тупая боль в области желудка, кроме того добавляются быстрая утомляемость, чувство усталости. Главное же отличие хронического гастрита от острого – продолжительный характер болезни с рецидивами.
Специалисты выделяют несколько форм острого гастрита:
- Эрозивный гастрит возникает при воздействии на желудок высококонцентрированных щелочных и кислотных растворов, разъедающих слизистую. В итоге происходит разрушение как поверхностных, так и более глубоких слоев желудка. Этот вариант острого гастрита зачастую приводит к развитию язвы и появлению рубцов.
- Катаральная форма гастрита возникает из-за попадания в желудок некачественной пищи, болезнетворных микроорганизмов, аллергенов или повреждающих медикаментов. Воспаление слизистой, наблюдаемое при этой форме гастрита, быстро проходит после устранения болезнетворных факторов.
- Фибринозный гастрит отмечается сравнительно редко, является следствием сепсиса.
- Флегмонозная форма гастрита проявляется гнойными воспалительными процессами в слизистой. Его причиной может стать травма инородным телом, распад раковой опухоли, попадание инфекции в уже имеющуюся язву желудка. Для лечения этого вида гастрита требуется незамедлительное оперативное вмешательство, в противном случае есть риск развития перитонита и смертельного исхода.
Различают следующие виды хронического гастрита:
- бактериальный (вызван хеликобактерией);
- аутоиммунный (вызван сбоем в работе иммунной системы, из-за которого организм начинает воспринимать собственные ткани как чужеродные и вырабатывает антитела к белкам слизистой оболочки желудка);
- химически опосредованный (возникает при продолжительном приёме ряда медикаментозных средств или же при попадании желчи внутрь желудка);
- аллергически опосредованный;
- гранулематозный (отмечается при саркоидозе, туберкулезе и других гранулематозных воспалительных заболеваниях).
Симптомы
Острый гастрит характеризуется следующей симптоматикой:
- дискомфорт и болезненные ощущения в эпигастральной области, которые усиливаются после приема пищи;
- изжога;
- белый налет на языке;
- кислая отрыжка;
- субфебрилитет (повышение температуры в пределах 37,9);
- диспепсические явления — жидкий стул, рвотные проявления.
Вышеупомянутые признаки не являются специфическими для гастрита, то есть они могут быть результатом других патологий ЖКТ. Тем не менее эти симптомы являются основанием для визита к гастроэнтерологу с целью обследования на гастрит или другие проблемы с пищеварительной системой.
Симптоматика хронического гастрита обычно менее четко выражена по сравнению с таковой при острой форме. При хроническом течении гастрита обычно наблюдаются следующие проявления:
- чувство тяжести в желудке, которое сохраняется на протяжении нескольких часов после еды;
- ухудшение аппетита;
- диспепсические явления;
- изжога;
- болезненные ощущения в эпигастральной области;
- дурнопахнущая отрыжка;
- ухудшение внешнего вида и самочувствия.
Выраженность симптомов в значительной степени зависит от особенностей протекания гастрита, темпов его прогрессирования. При облегченном течении заболевания может сохраняться аппетит, а болезненные проявления зачастую минимальны.
Осложнения
Несмотря на то, что гастрит является наиболее распространенным заболеванием желудка, его нельзя назвать безобидным. Осложнения гастрита чреваты серьезными последствиями, вплоть до смертельного исхода. При неадекватном лечении гастрит может переходить в язвенную болезнь и далее в рак желудка.
К наиболее распространенным осложнениям гастрита также относится панкреатит (воспаление поджелудочной железы). Острый панкреатит – это крайне опасное заболевание, требующее безотлагательного лечения. Вызванные гастритом нарушения в работе желудка могут приводить к недостаточному усвоению витаминов, анемии и другим болезненным состояниям.
Диагностика
Для выявления гастрита используются разнообразные инструментальные и лабораторные методы диагностики. Рентген желудка при этом заболевании малоинформативен, гастроскопия дает гораздо более точные результаты. В обязательном порядке при гастроскопии с внутренней поверхности желудка делается забор небольшого объема слизистой, чтобы исключить злокачественную опухоль и подтвердить заражение хеликобактерией. Обнаружить последнюю можно не только с помощью биопсии, но и посредством совершенно безболезненного дыхательного (уреазного) теста.
Лечение
Лечением гастрита должен заниматься только квалифицированный гастроэнтеролог, самостоятельные меры могут привести к развитию опасных осложнений (язва, рак и т. д.). Терапия гастрита базируется на комплексном подходе. В её основе — правильно подобранные лекарственные препараты, коррекция образа жизни и питания, отказ от вредных привычек (на усмотрение врача).
Препараты для лечения гастрита подбирают так, чтобы максимально эффективно устранить причины воспаления, восстановить нормальное состояние и функции слизистой оболочки желудка. При этом учитываются особенности протекания заболевания, состояние организма пациента, ранее перенесенные болезни и другие факторы. В зависимости от вида гастрита разрабатывается индивидуальная схема лечения.
Обычно гастроэнтеролог назначает не один препарат, а группу лекарств разнонаправленного действия. Одни убирают болезненные проявления, тогда как другие ликвидируют повреждения слизистой и таким образом устраняют первопричину гастрита.
Гастропротекторы на основе ребамипида – это препараты базисной патогенетической терапии, которые восстанавливают целостность слизистой оболочки желудка. Ребамипид сшивает нарушенные связи между клетками слизистой на любом из трёх её уровней, поэтому не важно, как глубоко зашёл гастрит. Кроме того, препарат работает на всём протяжении желудочно-кишечного тракта. Это значит, что если патологический процесс затронул другие органы (к примеру, кишечник), они тоже получат лечебную помощь.
Хеликобактер истребляют при помощи эрадикационной терапии из двух антибиотиков и ингибитора протонной помпы (ИПП). Как только патоген будет уничтожен, а целостность слизистой оболочки желудочно-кишечного тракта восстановлена, неприятные симптомы отступят и пищеварение наладится.
Прогноз и профилактика
Гастрит сам по себе не является смертельной болезнью. По этой причине многие несерьезно относятся к его первым проявлениям. Однако принимать меры следует незамедлительно, ведь это заболевание может переходить в опасные патологии — язву и рак желудка, панкреатит и др. Кроме того, гастрит сам по себе способен существенно снизить качество жизни, привести к продолжительному ухудшению общего состояния, развитию хронической усталости.
К счастью, современная медицина располагает широким арсеналом эффективных средств, позволяющих действенно устранять как проявления гастрита, так и его причины. При обращении к квалифицированному специалисту и тщательном следовании его указаниям прогноз благоприятен.
Профилактика гастрита базируется на следовании здоровому образу жизни и рациональном питании.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.






