Секс после родов
Изменения в организме женщины после родов

Гарантированный ответ в течение часа
После родов многие пары сталкиваются с проблемами в интимной жизни. Чтобы в половой сфере жизни супругов наступила гармония, необходимо, чтобы оба супруга имели представление о том, какие изменения происходят в женском организме после рождения ребенка.
Изменения в организме женщины после родов
После рождения ребенка в организме женщины происходят значительные изменения. Матка, начинает процесс инволюции, возвращается к первоначальным размерам. На месте, где находилась плацента, после родов образуется большая раневая кровоточащая поверхность и в течение 30 – 40 дней после родов у женщины наблюдаются кровянистые выделения из половых путей, так называемые лохии, это вариант нормы.
Происходят изменения и в гормональном фоне, высокая концентрация гормона пролактина способствует налаживанию полноценной лактации, выработке грудного молока. Менструации у женщины могут начаться уже через 1 – 2 месяца после родов, а могут отсутствовать в течение всего периода кормления грудью. Оба варианта считаются нормой. Если в процессе родов у женщины были разрывы промежности или выполнялась эпизиотомия (рассечение промежности для облегчения выхода ребенка) с последующим наложением швов, то полное их заживление обычно происходит через 3 – 4 недели после родов, при условии правильного ухода за швами и своевременной обработки. Иногда это процесс может затягиваться, возможно развитие осложнений, в этом случае необходимо вмешательство гинеколога.
Когда можно начинать заниматься сексом после родов
В данном вопросе все сугубо индивидуально, необходимо учитывать наличие или отсутствие выделений, повышенный риск инфицирования и развития осложнений, наличие или отсутствие швов, жалоб на боли, дискомфорт и т.д., а также психологическое состояние женщины. Как правило, первый секс после родов врачи рекомендуют не ранее, чем через 1,5 – 2 месяца. Если естественые роды прошли без осложнений и разрывов, то теоретически первый секс допустим через 40 дней после родов.
Почему половая жизнь сразу после родов не рекомендуется
В первую очередь это связано с процессами, которые происходят в репродуктивных органах женщины. В первые недели в обязательном порядке наблюдаются выделения (лохии), высок риск инфицирования, которое может привести к серьезному воспалительному процессу. Также присутствуют и определенные физиологические проблемы: слабость мышц тазового дна, отсутствие естественной смазки и т.д. Нельзя и игнорировать психологическое состояние женщины, послеродовую депрессию, снижение либидо. Организм женщины должен полностью восстановиться после родов, как физически, так и психологически, только в этом случае возможна полноценная и гармоничная интимная жизнь без риска развития серьезных осложнений.
Половая жизнь после кесарева сечения
Кесарево сечение – это хирургическое вмешательство, при котором проводится разрез живота и матки, при этом мышечные структуры влагалища остаются полностью нетронутыми. Как и после естественных родов, в матке остается большая раневая поверхность, которая кровоточит и существует высокий риск инфицирования, именно поэтому секс после кесарева может привести к развитию внутриматочных воспалительных процессов и прочих осложнений.
Когда можно заниматься сексом после кесарева сечения
Все сугубо индивидуально, врачи называют сроки от 4 до 8 недель, все зависит от особенностей организма, от того, как быстро будет проходить восстановление. Как правило, матка возвращается к своему нормальному состоянию через 1,5 – 2 месяца после оперативных родов. Когда прекратятся лохии, необходимо обратиться к гинекологу для осмотра и проконсультироваться по поводу возобновления половой жизни. Если осложнений нет и все в пределах нормы, то половая жизнь не противопоказана.
Почему после родов не хочется секса
Физиологические причины:
- Боли в области швов после разрывов или разрезов.
- Гормон пролактин, который, стимулируя образование молока, может подавлять сексуальное желание женщины.
- Усталость. Малыш требует постоянного внимания, а также тщательного ухода, часто плачет и может не спать по ночам. Усталость накапливается, и существует только одно желание – поспать. Но не переживайте, со временем выстроится определенный режим, что позволит находить время для отдыха, также важно, чтобы супруг оказывал необходимую помощь и поддержку.
Психологические причины
- Роды являются большим психоэмоциональным стрессом, поэтому, в послеродовом периоде у женщины может развиться депрессивное состояние, которое может помешать возобновлению интимных отношений. Со стороны мужчины важно понять и поддержать, не давить на любимую женщину, а действовать ненавязчиво, но уверенно.
- Страх боли при первом половом контакте после рождения ребенка можно снизить, если мужчина будет очень ласковым и осторожным. В самом начале половой жизни после родов следует максимально удлинить время предварительных ласк, чтобы помочь женщине расслабиться.
- Перенос внимания на ребенка. Практически все первое время мать проводит с новорожденным, а партнер остается в стороне, чувствует себя лишним. Новоиспеченной маме следует посвящать в заботы о малыше и отца ребенка, тогда мужчине будет гораздо проще понять любимую жену и оказать ей необходимую помощь.
- Комплексы. Достаточно часто после родов появляется тревога, что лишний вес, складки и обвисшая кожа не будут возбуждать супруга. В этом случае может помочь откровенный разговор, а также чуткость и понимание со стороны мужчины. Как правило, подобные страхи женщины абсолютно неоправданны.
Возможные проблемы в сексуальной жизни после родов
- Отсутствие сексуального желания у женщины. Очень часто после родов женщины отмечают уменьшение или вовсе исчезновение сексуального желания. Это связано с изменением гормонального фона, усталостью и недостатком сна, послеродовой депрессией. Что делать? Искать выход необходимо вместе. Женщина должна помнить, что став мамой, она не перестает быть любимой женой, а мужчина должен понимать, что необходимо помогать супруге как физически, так и психологически. Если не хочется секса, возможны простые физические контакты, ласки, приятные слова и эмоции. Как можно чаще обнимайте друг друга, говорите слова любви и желание вернется.
- Болезненные ощущения во время секса. Очень многие женщины боятся начинать половую жизнь после рождения ребенка по причине страха боли. Болезненные ощущения во время полового акта в большинстве случаев обусловлены страхом, который мешает мышцам расслабиться. Из-за гормональной перестройки в организме у женщины даже во время значительного полового возбуждения может выделяться мало естественной смазки, что делает фрикции болезненными или даже невозможными. Что делать? Самое главное – это не молчать о проблеме и не терпеть боль. Секс после родов нужно начинать осторожно и медленно, исключая глубокие проникновения. Можно попробовать другие позы, при которых болезненность не ощущается, например, сверху или на боку. Чаще всего дискомфорт проходит сам по себе. В некоторых случаях может помочь применение специальных гелей-смазок на водной основе или на основе чистого силикона. Если причиной боли являются не до конца зажившие швы от разрывов или эпизиотомии, то необходимо воздержаться от половых контактов до полного их заживления. Если во время полового акта появилась резкая боль, кровянистые выделения, то женщине следует, не откладывая, обратиться к акушеру-гинекологу и пройти УЗИ органов малого таза, чтобы исключить возникновение осложнений послеродового периода.
- Нарушение мышечного тонуса влагалища. В процессе прохождения ребенка по родовым путям женщины, мышцы тазового дна и влагалища растягиваются, чтобы позволить малышу появиться на свет. В послеродовом периоде чрезмерное растяжение мышц в родах может приводить к снижению их тонуса, недержанию мочи, снижению ощущений во время секса. Мужчины, как правило, не замечают значительных изменений в ощущениях во время полового акта, но женщина может не испытывать прежних ощущений, что может стать причиной отсутствия оргазма. Что делать? Для восстановления тонуса вагинальных мышц существуют специальные упражнения (упражнения Кегеля), их очень большое количество вариаций, можно выбрать наиболее оптимальные и выполнять их ежедневно по несколько подходов. Если в течение нескольких месяцев после родов тонус мышц не восстанавливается, что доставляет женщине существенный дискомфорт, или имеется недержание мочи разной степени выраженности, следует обратиться к гинекологу, возможно, потребуется хирургическая коррекция.
- Страх беременности. Многие женщины считают, что пока они кормят грудью, беременность полностью исключена, но это не так, отсутствие менструации (лактационная аменорея) не исключает возможность наступления незапланированной беременности. Что делать? Обязательно использовать контрацепцию, поговорим об этом более подробно.
Контрацепция после родов
- Метод лактационной аменореи. Этот метод не является надежным способом контрацепции, при отсутствии менструации у женщины беременность может наступить, однако диагностировать ее будет затруднительно, так как нет задержки менструации. Данный метод может оказывать необходимый эффект, но при соблюдении определенных условий:
- после родов прошло не более 6 месяцев;
- месячных нет;
- ребенок исключительно на грудном вскармливании;
- кормление не реже, чем каждые 3 часа днем, промежуток между ночными кормлениями не более 6 часов (чем чаще происходят кормления, тем выше эффективность метода).
В заключение хотелось бы сказать, что возобновление интимной жизни между супругами должно происходить в условиях полного доверия друг к другу, тогда достичь гармонии в половой сфере жизни будет не сложно. Все возможные проблемы, с которыми могут столкнуться супруги после родов, легко решаемы, если в отношениях царит любовь и нежность. При длительном не проходящем дискомфорте во время интимных отношений следует своевременно обратиться к специалисту (акушеру-гинекологу или сексологу), так как дискомфорт может иметь органическую природу и требовать медицинского вмешательства.
Диета при остром и хроническом панкреатите
Диету при панкреатите , особенно при хроническом, соблюдать очень важно. Следует есть как можно больше белка и при этом нужно уменьшить или полностью исключить жиры и углеводы, в особенности сахар, который на 99% состоит из углеводов, исключить жареные блюда и любые продукты, содержащие грубую клетчатку. Желательно начать принимать витамины. Есть следует понемногу, но часто, то есть по 5–6 раз в день.
Поджелудочная железа необходима для обеспечения нормальной жизнедеятельности организма: именно благодаря пищеварительному соку, который она выделяет в просвет двенадцатиперстной кишки, происходит расщепление основных компонентов пищевых продуктов – белков, жиров и углеводов. В результате процесса пищеварения, происходящего на данном участке пищеварительного тракта, получаются более простые соединения, поступающие в общий кровоток после всасывания слизистой кишечника. Таким образом, питательные вещества, аминокислоты и витамины, необходимые для протекания обменных процессов в клетках и для построения тканей, образуются из пищевых продуктов в области двенадцатиперстной кишки и достигают всех органов и систем организма.
Кроме того, поджелудочная железа вырабатывает инсулин, необходимый для нормального протекания углеводного обмена, и липокин, который предотвращает жировое перерождение печени.
Причиной панкреатита чаще всего становится злоупотребление жирной пищей и алкогольными напитками. Заболевание может протекать как в острой, так и в хронической форме. Диета при панкреатите зависит от особенностей течения патологического процесса: острый период требует более строго отношения к режиму питания и продуктам, употребляемым в пищу.
При остром или хроническом воспалении поджелудочной железы происходят кардинальные нарушения пищеварения, в том числе:
изменяется рН среды тонкого кишечника в кислую сторону, в следствие этого больной ощущает изжогу, жжение в кишечнике;
ферменты скапливаются внутри железы, начинают процесс самопереваривания тканей, вызывая сильнейшие боли в области живота в области пупка, справа;
накапливаются токсические вещества, происходит самоотравление организма;
нарушение выделения инсулина, провоцирует сахарное мочеизнурение.
Патогенез панкреатита развивается по типу острого или хронического воспаления. Принцип лечения всех форм панкреатита включает, по показаниям:

медикаментозную заместительную терапию, с учетом характера воспаления, состояния больного;
лечебное диетическое питание.
Правильное питание на этапах реабилитации панкреатита, особенно после выписки больного из лечебного учреждения значительно повышает шансы на полное выздоровление или стабилизацию патологии.
Именно в домашних условиях, часто нарушается принцип диетического питания. Между тем важно соблюдать непреложные правила лечебной диеты. Тем более, что диеты не содержат дорогие продукты, приготовление их самое простое, в том числе: измельчение, отваривание, приготовление на пару.
Диета при панкреатите, протекающем в острой форме
В период обострения приступа панкреатита, до приезда скорой помощи, допускается применять холодные компрессы на участок боли, обычно боль подложечкой. В этот период разрешается пить минеральную воду (например боржоми, нарзан). Суточный объем жидкости до пяти-шести стаканов, при нормальном мочевыделении. Простые жидкости подавляют выделение панкреатического сока в просвет двенадцатиперстной кишки, снижают болевой синдром, выводят токсины из организма.
При поступлении заболевшего в лечебное учреждение пациенту будет назначено диетическое питание, разработанное врачом-диетологом.
Наборы продуктов, наименования диеты, другие сведения утверждены приказом МЗ РФ №330 от 5 августа 2003 г «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях РФ» и письмом МЗ РФ от 07.04.2004 № 2510/2877-04-32. Указанные документы действуют на момент написания статьи.
Для иллюстрации принципов диет при панкреатите мы сделали выписки из указанных документов. Номерные диеты, официально, в лечебных учреждениях не используются. При панкреатите рекомендованы диеты с аббревиатурой – ЩД и ВБД.
При остром панкреатите в первые двое суток пациенту прописывается голод. Допускается пить только отвар шиповника или минеральную воду – по одному стакану до пяти раз в день. На третий день разрешается принимать пищу, но только низкокалорийные продукты, исключая жиры, соль и блюда, повышающие секрецию желудочного сока и стимулирующие процесс газообразования в кишечнике.
Все последующие дни, пока пациент находится в стационаре, он должен четко придерживаться указанной врачом диеты!
Стадия затухающего обострения панкреатита

Рекомендована диета с учетом механического и биохимического щадения слизистых оболочек кишечника.
Данное питание предусматривает:
физиологический уровень основных компонентов пищи – белков, липидов, углеводов;
повышенное количество жиро- и водорастворимых витаминов;
низкое содержание веществ, раздражающих слизистые оболочки кишечника, в том числе пищевые приправы;
запрещено использовать острое, соленое, пряное, копченое.
Способы приготовления: термическая обработка на пару. Пищу измельчают, протирают, допускаются мелкие куски готовой пищи. Температура подаваемой на стол пищи не должна превышать 65 0 С. Рекомендуемое количество приемов пищи – пять-шесть в день.
Содержание в дневной порции общего белка 90 граммов, животного происхождения 40 граммов.
Содержащие в дневной порции жиров, 80 граммов, растительных 30 граммов.
Содержание углеводов в дневной порции 300 граммов, легкоусваеваемых 60 граммов.
Энергетическая ценность 2480 килокалорий.
После стихания симптомов острого панкреатита лучше перейти на супы, употреблять нежирные сорта мяса и рыбы, свежий творог, крупы и овощи, а также пудинги. Такие продукты, как фруктовые соки, мёд, варенье, сахар – нужно снизить или исключить из рациона. Перед сном полезны послабляющие напитки: кефир, простокваша и пр. Важно полностью отказаться от жирной пищи, сдобы, жареной рыбы, сала, сметаны, соленых и копченых блюд, маринадов, лука, чеснока, редьки, алкогольных напитков.
Рекомендованная диета при панкреатите в острой форме должна соблюдаться от шести месяцев до года. Практически на сто процентов здоровье больного зависит от того, насколько строго он придерживается предписаний врача относительно пищевого рациона. Важно помнить, что все погрешности в диете незамедлительно отражаются на состоянии поджелудочной железы.
Хронический панкреатит в стадии ремиссии

В данном варианте иной подход к питанию больного. В этот период диетологи рекомендуют включать в рацион повышенное содержание протеина, физиологическую норму жиров. Более сложный подход к углеводам. Рацион питания на стадии ремиссии предполагает:
протеин допускается чуть выше физиологической нормы;
норма по жирам и сложным углеводам в виде круп;
ниже нормы включать в рацион сахар, мед, варенье, торты, сладкая сдоба, также ниже нормы поваренная соль.
При данном варианте запрещено употреблять в пищу вещества раздражающие слизистые оболочки желудочно-кишечного тракта. К таким продуктам относят уксус, алкоголь, другие вещества употребляемые в качестве приправ.
Блюда готовят отваренными, тушеными, запечёнными, на пару. Допускается подавать пищу в протертом, не протертом виде. Кормление через небольшие промежутки времени, небольшими порциями 4-6 раз в день. Пищу подают в теплом виде. Её температура не выше шестидесяти градусов по Цельсию.
Содержание в дневной порции общего белка 120 граммов, в том числе животного происхождения 50 граммов.
Содержание в дневной порции жиров 90 граммов, растительных жиров 30 граммов.
Содержание в дневной порции углеводов 350 граммов, легкоусвояемых 40 граммов.
Энергетическая ценность 2690 килокалорий.
Диета при панкреатите, протекающем в хронической форме
Хронический панкреатит поджелудочной железы развивается в большинстве случаев на фоне острого заболевания. В то же время он может быть и первичным, если пациент страдает циррозом печени, гепатитом, патологией двенадцатиперстной кишки, желчнокаменной болезнью, аллергией, атеросклерозом, злоупотребляет алкоголем.
Диета при панкреатите, протекающем в хронической форме, считается основной при терапии данного заболевания. В стадии ремиссии число калорий, содержащихся в ежедневном рационе, должно соответствовать физической нагрузке. Пищу рекомендуется принимать до шести раз в сутки, не забывая про продукты питания, которым свойственно послабляющее действие.
Важно следить за суточным потреблением белка. Так как он необходим для нормального протекания восстановительных процессов, его необходимо употреблять в достаточном количестве – до 130 грамм в сутки, причем только 30% белка должно быть растительного происхождения.
В рацион пациента, страдающего хроническим панкреатитом, необходимо включать говядину, телятину, мясо кролика, курицу, индейку, нежирную свинину. Запрещены: баранина, жирная свинина, а также мясо гуся, утки и дичь. Если больного беспокоят частые боли, мясные блюда отвариваются в рубленом виде или готовятся на пару, нельзя запекать блюда в духовке, обжаривать и тушить. Подобным образом готовится и нежирная рыба.
Мясные и рыбные блюда с низким содержанием жира помогают пациенту избежать жирового перерождения печени, что при хроническом панкреатите имеет большое значение. Подобное свойство есть и у домашнего творога, но только если он некислый и свежий, магазинный творог не рекомендуется.

Молоко в чистом виде при хроническом панкреатите чаще всего плохо переносится, поэтому его лучше добавлять в каши, супы, кисели при их приготовлении. Даже в том случае, если молоко больными переносится хорошо, не следует им злоупотреблять, выпивая не более половины стакана теплого молока в сутки маленькими глотками. Гораздо полезнее для людей, страдающих панкреатитом, свежие кисломолочные продукты. Запрещенный при обострении заболевания сыр в стадии ремиссии можно съесть в небольшом количестве при условии хорошего самочувствия. Сыр должен быть нежирным и неострым. Цельные яйца из рациона исключаются, в то же время разрешаются белковые омлеты, приготовленные на пару, блюда со взбитыми белками, кроме того, яйца могут присутствовать в виде добавки в других блюдах.
Белки растительного происхождения могут быть представлены рисом, вчерашним хлебом, сухарями, манной кашей, овсянкой, гречкой, макаронными изделиями. Бобовые культуры употреблять в пищу при панкреатите запрещено.
Жиров в пищевом рационе должно быть не более 70 граммов, причем 80% из них – жиров животного происхождения, их лучше съедать вместе с прочими блюдами и пищевыми продуктами. Масло лучше класть в готовое блюдо непосредственно перед едой, растительное масло допустимо только при условии хорошей переносимости. Запрещены кулинарные жиры, маргарин, говяжий и свиной жир.
Углеводов в суточном рационе должно содержаться не более 350 граммов, они могут быть представлены сахаром, мёдом, вареньем, сиропом. Из продуктов, богатых углеводами, допускаются сухари, манка, овсянка, гречка, перловка, рис, макаронные изделия. Также пациентам разрешено есть картофель, морковь, свеклу, тыкву, кабачки, патиссоны. Овощные блюда должны быть приготовлены на пару или на воде, можно съесть овощной паровой пудинг. Отварные овощи лучше употреблять в протертом виде с добавлением крупяного отвара.
Из фруктов рекомендуются некислые сорта яблок: спелые плоды можно запекать, протирать, готовить из них компот, также полезен компот из сухофруктов.
Из всех соусов самым оптимальным считается бешамель на основе молока и муки, причем мука не пассируется, а соли добавляется совсем немного.
Первые блюда (супы из круп, овощей, можно на молоке, мясные из нежирных сортов мяса, рыбы, а также сладкие супы из фруктов).
Вторые блюда (отварное мясо говядины, птицы, рыба, омлет из куриных яиц).
Продукты, содержащие злаки (каши, макароны, хлеб белый, черный, растительное масло).
Молочные, кисломолочные продукты (молоко 2,5%, кисломолочные продукты, масло сливочное).
Ягоды, фрукты, овощи (спелые, сладкие) в сыром, запеченном виде, морковь, свекла – вареные, как заправка супов, в качестве гарниров и самостоятельных блюд.
Десерт (легкоусвояемые углеводы при панкреатите дают ограничено, то есть ниже физиологической нормы, варенье, мед, сахар).
Напитки (чай с молоком, овощные, фруктовые соки).
Специализированные продукты (смесь белковая композитная сухая) Добавляют жиро- и водорастворимые витамины.
Важно также не переедать, сокращая суточный объем пищи до 2,5 килограмма с учетом выпитой жидкости. Пищу принимают часто и маленькими порциями.
Следование всем правилам питания при панкреатите может существенно повысить эффективность терапии в целом.
Меню диеты при панкреатите

Количество продуктов необходимо рассчитывать исходя из указанных выше нормативных документов.
Вот примерное дневное меню диеты при панкреатите:
Первый приём пищи (7:00- 7:30): отварная говядина, овсяная каша на молоке, чай.
Второй приём пищи (9:00-9:30) омлет, печеное яблоко, отвар шиповника.
Третий приём пищи (12:00-13:00): овощной суп, суфле из говядины, макароны, желе из сладких ягод, компот.
Четвертый приём пищи (16:00-16:30): творог и чай.
Пятый приём пищи (20:00-20:30): суфле рыбное, чай.
Что исключить?
Как видите, в диете при панкреатите поджелудочной железы все блюда делаются из нежирного мяса и рыбы – и то только в отварном варианте. Жареные продукты запрещены. Можно употреблять молочные продукты с минимальным процентом жирности. Из жидкости желательно пить только натуральные соки и компоты и чай.
Полностью исключить следует:
Все виды алкоголя, сладкие (виноградный сок) и газированные напитки, какао, кофе
Продукты животного происхождения: субпродукты, в том числе первой категории, мясо и сало свиное, жирные виды рыб, все копчености, острое, жареное, продукты быстрого приготовления на основе экстрактивных веществ.
Продукты растительного происхождения: бобовые, грибы, шпинат, щавель, лук, хлебобулочные продукты на основе сдобного теста.
Десерты: шоколад, жирные кремы.
Инжир, виноград, бананы, финики.
Кондитерские изделия, шоколад, мороженое, варенье.
Сало, кулинарные жиры.
Сваренные вкрутую яйца, блюда с цельными яйцами, жареные яйца
Ответы на популярные вопросы
Разрешается ли козье молоко? Это достаточно жирный продукт, который тяжело воспринимается поджелудочной. Оно в два раза жирнее коровьего. Народы, рацион которых испокон веков включает козье молоко, более приспособлены к продукту. У непривыкшего организма молоко может спровоцировать расстройство желудка. Продукт нужно включать в рацион постепенно, начиная с маленьких порций. Если организм реагирует хорошо (нет тошноты и рвоты, нормальный стул), порции можно увеличивать.
Разрешается ли мацони? Этот кисломолочный продукт разрешен при панкреатите. Перед употреблением нужно обратить внимание на жирность молока, из которого он изготовлен. Молоко высокой жирности не рекомендовано к употреблению.
Разрешаются ли сдоба, слоеное тесто, пряники? На стадии обострения перечисленные продукты есть нельзя. На стадии ремиссии дрожжевая выпечка допускается в небольших количествах. Меню может включать изделия из слоеного теста. Что касается пряников, важно качество и количество глазури (если имеются инсулиновые нарушения, они должны быть минимально сладкими). Недорогие изделия покрывают глазурью, приготовленной на пальмовом или кокосовом масле, что крайне вредно для железы.

Разрешается ли корица? Корица – приправа, которую можно купить в специализированном магазине или которая поставляется распространителями. То, что представлено в гипермаркетах в пакетированном виде – недорогой вариант, именуемый кассией. С таким «аналогом» связаны мифы о его оздоравливающем воздействии при диабете второго типа. Это сопряжено не с работой железы, а ответом инсулиновых рецепторов в тканях. Никаких официальных подтверждений тому нет. Что касается настоящей корицы, то она усиливает продуцирование пищеварительного сока, что нежелательно при обострении заболевания. (Читайте также: Польза и вред корицы)
Разрешаются ли субпродукты? Сердце, желудки и печень не являются противопоказанием при панкреатите при условии правильного приготовления. Такие продукты можно есть в вареном или тушеном виде. Жареными есть их не рекомендуется.
Разрешается ли плавленый сыр, хлеб, шоколадки, кофе? Плавленый сыр должен быть самым простым, т. е. без каких-либо приправ и добавок. Хлеб можно включать в меню. Шоколад допускается в малых количествах. Кофе не рекомендован на любой стадии заболевания. Как вариант – можно пить кофе с молоком и в малых количествах.
Разрешается ли рис, оливковое масло? Рис разрешается. Оливковым маслом можно заправлять салаты и другие блюда.
Разрешается ли рассол? На стадии ремиссии небольшое количество рассола не навредит, однако пить его большими объемами не следует.
Разрешается ли соленое сало? Сало тяжело для печени и желчного пузыря. При его употреблении поджелудочная страдает вторично. Вне стадии обострения сало есть разрешается, однако в небольших количествах (до двух ломтиков в день до двух раз в неделю).

Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование: Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Каким должно быть питание при обострении поджелудочной железы, диета


Здравствуйте, дорогие читатели. Поджелудочная относится к железам смешанной секреции. Часть ее функционирует как обычный секретирующий орган – вырабатывает смесь ферментативных соединений, которые по специальным каналам транспортируются в просвет двенадцатиперстной кишки. Некоторые другие структурные единицы железы, выделяют гормоны, которые впрыскиваются непосредственно в кровяное русло, то есть выполняют роль эндокринных желез. Эти гормональные соединения – инсулин и глюкагон – отвечают за уровень содержания в крови сахаров. Учитывая важность выполняемых поджелудочной функций, логично предположить, что нарушения в ее работе приводят к развитию серьезных заболеваний.
Во избежание тяжелых последствий следует знать, как лечить поджелудочную железу — травами, диетой, медикаментами, народными средствами. Эти методы будут подробно рассмотрены ниже.
Что такое воспаление поджелудочной железы
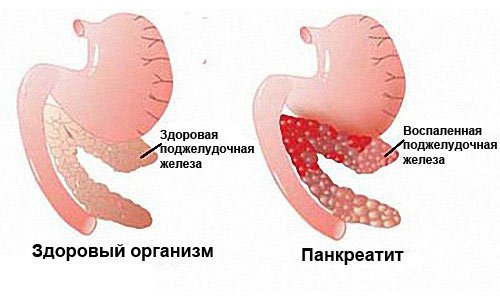
Воспаленность поджелудочной железы в медицине называют панкреатитом. Заболевание может поражать как отдельную ее часть, так и полностью весь орган. При этом происходит омертвение панкреатических тканей.

Процесс достаточно болезненный. Человек испытывает хронические колики либо ноющие боли.
Для приступа панкреатита характерными являются следующие признаки:
✔ Интенсивные боли, локализованные в одной из сторон подреберной зоны либо по обе стороны.
✔ Пересыхание слизистой рта.
✔ Появление желтоватого либо светлого налета на языке.
✔ Наличие отрыжки.
✔ Избыточное количество кишечных газов.
✔ Диарея.
✔ Позывы к рвоте, примеси желчи в рвотной массе.
✔ Бледность кожи.
✔ Гипергидроз.
✔ Скачки температуры.
✔ Приступы гипотонии.
✔ Затрудненность дыхания.
Острая форма болезни достаточно опасна и может привести к летальному исходу. В этом случае невыносимая боль охватывает тело по кругу на линии анатомического расположения поджелудочной.
Больного рвет, наблюдается сильная диарея. Уровень артериального давления сильно занижен, поэтому ощущается сильная слабость, потемнение в глазах, головокружение. Возможен обморок.
Для диагностирования патологии используют ультразвуковое и ряд иных обследований. При обнаружении отклонений назначается диета и медикаментозная помощь.
Факторы, способствующие прогрессированию заболевания:
✔ Обильная жирная пища.
✔ Алкогольные возлияния.
✔ Нарушения гормонального фона.
✔ Действие некоторых лекарств.
✔ Наличие воспалений в пищеварительных структурах.
✔ Непроходимость желчных протоков, холецистит.
✔ Травмирование органа.
✔ Врожденные нарушения обменных процессов.
Лечение панкреатита в домашних условиях медикаментами и диетой
Хронический панкреатит неплохо поддается лечению в привычных домашних условиях. Чего не скажешь об острой разновидности патологии. При обнаружении ее признаков следует без промедления вызвать неотложную помощь.
В ожидании прибытия медиков нужно принять спазмолитик, прилечь и ослабить боли с помощью прохладной грелки, приложив ее к источнику боли.
После лечения в стационаре лечащий врач даст рекомендации касательно дальнейших оздоровительных действий. Обязательным условием является следование специальному рациону и искоренение зависимостей.
Без лекарственных препаратов тоже вряд ли получится обойтись. Они не только помогают избавиться от боли, но и гармонизируют работу пищеварительной системы.
Медикаментозное лечение поджелудочной
Лечение панкреатита направлено на параллельное решение нескольких задач.
- Избавление от болей. Для этого используют спазмолитические препараты (но-шпа, папаверин, апрофен, галидор, атропин), местные анестетики (новокаин). Так как при панкреатите развивается воспалительный процесс, было бы логично предположить, что можно принимать полифункциональные противовоспалительные лекарства нестероидной группы (аспирин, нимесулид, ибупрофен). Но это не так. В связи со способностью данных медикаментов разжижать кровь, их прием может спровоцировать внутреннее кровотечение, об опасности которых все наслышаны. Поэтому НПВС применять нельзя!
- Прием ферментативных средств для снятия избыточной нагрузки на больной орган (фестал, панзинорм, мезим, панцитрат).
- Снижение гиперфункции железы. Достигается приемом лекарств-ингибиторов типа гордокса, промизола.
- Антибиотические средства позволяют предупредить или остановить развитие инфекции в поджелудочной и смежных органах (гентамицин, ампициллин и их аналоги).
- Для восстановления водных и электролитных запасов организма назначают солевые препараты.
- Проблемы с желчным пузырем и другие сопутствующие болезни должны получить соответствующее симптоматическое лечение (аллохол, алмагель и пр.).
При наличии некоторых осложнений прибегают к хирургическому вмешательству.
Можно ли, и как лечить поджелудочную железу диетой
В период обострения недуга рекомендуется отказаться от приема пищи. Продолжительность такого лечебного голодания – 3 дня. После следует начинать кушать, следуя рекомендациям лечащего врача.
Диеты необходимо придерживаться постоянно. Прием спиртного или несдержанность в еде может тут же вызвать внеочередной приступ панкреатита.
Основное питание при обострении поджелудочной
Основные диетические правила при проблемах с поджелудочной железой сводятся к нескольким пунктам.
Во-первых, следует минимизировать, а лучше полностью исключить жирную, острую, грубую пищу. А вот объем белковой продукции необходимо значительно повысить.
Во-вторых, рекомендованы отварные, паровые, протертые блюда, минеральные воды.

В-третьих, надо следовать дробному принципу питания — до восьми приемов пищи в день.
Разрешенные продукты:
- Вегетарианские крупяные супы.
- Обезжиренное мясо, диетические рыбные сорта.
- Растительные масла.
- Различные каши, особенно слизистые.
- Кисломолочная продукция (жирность 0%).
- Макаронные изделия, желательно из твердой пшеницы.
- Черствый хлеб, сухари.
- Ограниченное количество свежих фруктов и сливочного масла.
Запрещенные продукты:
- Спиртное.
- Кофеиносодержащие и газированные напитки.
- Кислые соки, квасы.
- Особо острые и пряные яства.
- Соленья, маринады, консервация.
- Вредные сладости.
- Копчености, колбасно-сосисочные изделия.
- Жирные мясные и рыбные блюда.
- Бобовые блюда, редиска, шпинат, капуста, щавель.
При обострении поджелудочной железы важно сразу обратить внимание на питание, а также, своевременно начать лечение.
Лечение поджелудочной народными средствами
Для избавления от панкреатических проявлений отличным подспорьем медикаментам будут народные рецепты.
Они помогут в борьбе с воспалением и очищением от последствий имеющей место интоксикации, включая медикаментозную, а также окажут бактерицидное действие. Но не следует приступать к самолечению без уточнения диагноза.
Следует пройти обследование и проконсультироваться со специалистом. Помните, что только грамотный комплексный подход может гарантировать избавление от проявлений недуга.
Лечение травами
Для лечения панкреатита используют различные травяные сборы. Можно купить такие в готовом виде, заваривать и принимать их в виде чаев приятной концентрации. Но каждому по силам растительные смеси приготовить самостоятельно.

- Ромашковые и календуловые цветки, корневища лопуха и девясила, траву череды, зверобоя, полыни, полевого хвоща, болотной сушеницы нужно взять в примерно равных количествах. Для приготовления целебного отвара нужно отмерять большую ложку смеси и залить ее стаканом кипятка. В тепле настаивают смесь не менее полутора часов. Отцеженный отвар принимают за один раз. Рекомендовано употреблять сбор трижды в день продолжительным курсом перед приемом пищи.
- Зопник колючий, шалфей и цветки календулы нужно смешать в равных долях, затем прибавить немного зверобоя (9:1). Для получения пол-литрового объема отвара следует использовать 1-1,5 ст. л. растительного сырья. Его нужно залить кипятком и выдержать около четырех часов в термосе. Пьют такой отвар дозировано, по четверти стакана после каждого приема пищи (до шести раз в сутки).
- Для приготовления еще одного сбора от панкреатита следует календулу, зверобой, бессмертник и пустырник отмерить в равных количествах и ссыпать в отдельную емкость. Для травяного чая нужно в литр кипящей воды всыпать три больших ложки полученной лечебной смеси и дать настояться. Процеженный отвар пьют по одной чашке 4-5 раз в день.
Также полезны однокомпонентные отвары. В качестве сырья здесь используют подорожник, люцерну, полынь горькую, корни одуванчика. В качестве ветрогонного средства подойдет семя укропа.
Овсом
- Понадобятся неочищенные зерна. Стакан продукта нужно всыпать в литр кипящей воды и проварить в течение 15 минут. После варево снимают с огня и укутывают. Средство должно настаиваться всю ночь (около 8 часов). Отцеженный овсяный настой нужно пить по 1 стакану дважды в день. Рекомендуемая продолжительность лечения – не менее трех недель.
- Овсяное зерно (дробленое) замачивают на 1-2 суток, пока оно не забродит, воду отцеживают, зерновой остаток промывают в ограниченном количестве воды. Он больше не нужен. Полученную мутноватую жидкость нужно отстоять. Для приготовления киселя потребуется только осадок, остальное сливают. На 5 больших ложек полученной овсяной гущи нужно брать 400 мл воды. Этот состав следует прокипятить не менее 5 минут. Продолжительность варки влияет на густоту конечного продукта. Оставшуюся закваску хранят в холодильнике. Едят такой кисель ежедневно.
Картофелем
Выжимка из картофеля нужна не только для лечения панкреатита. Она благотворно влияет на весь пищеварительный тракт.
Крахмальная пленка, остающаяся на слизистых стенках, выполняет защитную функцию, а также успокаивает и снимает воспаление. Это помогает при завышенной кислотности, гастритах, изъязвлениях.
Крахмальный сок можно получить при помощи соковыжималки или же отжать его вручную. Такой фреш следует употреблять после пробуждения на пустой желудок. Вкус может не понравиться, но запивать сок не следует.
Выждите минут десять, только потом можно выпить стакан обезжиренного некислого кефира. Выжимку принимают двухнедельным курсом. При необходимости можно вернуться к сокотерапии, сделав перерыв в 10-14 дней.
Как лечить поджелудочную народными методами
- Для снятия воспаления нужно пить прополис, точнее его водный настой. Спиртовая настойка не подойдет. Для приготовления настоя понадобится 10 г прополиса. Его нужно измельчить и загрузить в термос. Сюда же вливают около 100 мл теплой прокипяченной воды. Выдерживают смесь сутки. Теперь настой можно пить, отмеряя по 15 капель. Средство можно смешивать с молоком или ромашковым чаем. Вместо настоя используют сухой прополис, разжевывая ежедневно небольшое его количество.
- Популярным в народе противовоспалительным средством является пчелиный мед. Он также обладает антисептическими свойствами. Его принимают натощак, добавляют в блюда отвары и чаи. Однако этот продукт не подойдет аллергикам.
- При панкреатите поможет лен. Так же как и овсянка, льняное семя оказывает обволакивающее действие, уменьшая болезненность и защищая слизистую. В лечебных целях используют отвар. Первый способ его приготовления: 2 большие ложки семян залить стаканом воды, прокипятить 10 мин, настаивать час. Второй способ: в течение часа варят семена из расчета 2 ст. л. сырья на стакан воды, настаивать не нужно. Пьют отвар теплым перед каждым приемом пищи. Разовая доза – 1 стакан.

Профилактика поджелудочной железы
- Нужно покончить с курением и приемом алкоголесодержащих напитков.
- Ешьте понемногу, исключив из рациона все запрещенные продукты. Время от времени устраивайте разгрузку для пищеварительной системы.
- Отказаться придется и от физического перенапряжения, включая усиленные спортивные тренировки. Но от спорта полностью отказываться нельзя. Профилактическая гимнастика и дыхательные приемы весьма полезны.
- При панкреатите не следует посещать парилки и бани. Это может спровоцировать приступ.
- При наличии проблем с другими органами, принимающими участие в пищеварении, следует целенаправленно заняться их излечением. Особенно отрицательно на состоянии поджелудочной сказывается наличие желчекаменной болезни.
Питание и диета при панкреатите
Диета при проблемах с поджелудочной является объективной необходимостью. Ограничения в рационе действуют всегда, а не только при обострениях.
Предпочтительные мясные блюда: фрикадели, суфле, котлеты, тефтели из постной говядины, курятины, крольчатины.
Нежирную рыбу (сазан, щука, треска, судак) варят или готовят в пароварке.
Показаны молочнокислые продукты – простокваша, сыворотка, диетический творог, кефир, пресные сыры.
Количество растительных волокон следует ограничивать, потому свежих салатов в меню должно быть мало.
Овощи нужно тушить, проваривать, готовить на пару, а фрукты — протирать и отжимать. Также варят компоты, кисели, желе.
Не обойтись и без зерновых культур. Положено кушать каши, особенно овсянку и гречку. Также крупы добавляют в супы.
Для приготовления первых блюд используют только овощные отвары. Рассольника, кислые щи, борщи и наваристые бульоны нужно оставить в прошлом.
Как лечить поджелудочную железу — травами, диетой, медикаментами, народными средствами? Какой способ лучше? Оптимальный вариант – комбинированный подход. Следуйте врачебным рекомендациям, избавьтесь от плохих привычек, не переедайте, откажитесь от вредных продуктов, используйте силу лечебных растений. И тогда болезнь точно отступит.
Панкреатит

Панкреатит – это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины – нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье – с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта – икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния – обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления – тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции – не более 300 г.;
- структура пищи – термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи – отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли – не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой – температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Диета при панкреатите

- Статья обновлена:28.12.2020
При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
- липаза — расщепляет жиры;
- лактаза, амилаза, мальтаза и инвертаза превращают углеводы в моносахара — глюкозу, галактозу и фруктозу;
- трипсин — обеспечивает усвоение организмом белков.
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
- Злоупотребление алкоголем. Более половины наблюдений (с.36-47) панкреатита связано с регулярным потреблением больших доз спиртного.
- Панкреатит часто развивается при желчнокаменной болезни, травмах живота, образовании кист в желчных протоках, злокачественных образованиях в железе.
- Заболевание может быть побочным эффектом приема некоторых лекарственных препаратов, например, диуретиков.
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
- Сильная боль в левом подреберье, отдающая в другие органы. Болевой приступ длится примерно полчаса-час. Особенно сильно боль чувствуется в положении лежа на спине. Приступ усиливается после приема пищи, особенно жареной и острой, и любых спиртных напитков.
- Рвота, часто неукротимая с примесью желчи и горьким привкусом. Постоянная тошнота, не проходящая после рвоты.
- Субфебрильная или высокая температура.
- Иногда из-за нарушения оттока желчи наблюдается пожелтение глазных белков, очень редко — желтый оттенок кожи.
- В некоторых случаях болевой синдром сопровождается изжогой и вздутием живота.
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
- диареей,
- вздутием живота,
- изменением характера каловых масс — они приобретают липкую консистенцию из-за большого количества жира в них и плохо смываются со стенок унитаза.
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
- сильная опоясывающая боль,
- тошнота,
- рвота,
- нарушения в работе кишечника.
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Недостаточность функции поджелудочной железы определяют по анализу каловых масс. При наличии в них специфического фермента — панкреатической эластазы — ставится диагноз «хронический панкреатит».
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
- обеспечивает антибактериальную защиту организма;
- стимулирует выработку гормонов поджелудочной железы;
- регулирует моторику желудка;
- расщепляет жиры и выполняет ряд других функций.
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
- желатиназа — растворитель коллагена, желатина и других белков соединительной ткани;
- липаза — фермент, расщепляющий некоторые молекулы жира до жирных кислот и моноглицеридов;
- химозин — запускает процесс переваривания белка молока.
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
- протеазы — расщепление белков до аминокислот;
- нуклеазы — воздействуют на нуклеиновые кислоты ДНК;
- амилаза — расщепляет крахмал на простые сахара;
- липазы — разлагают жиры на высшие жирные кислоты и глицерин.
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
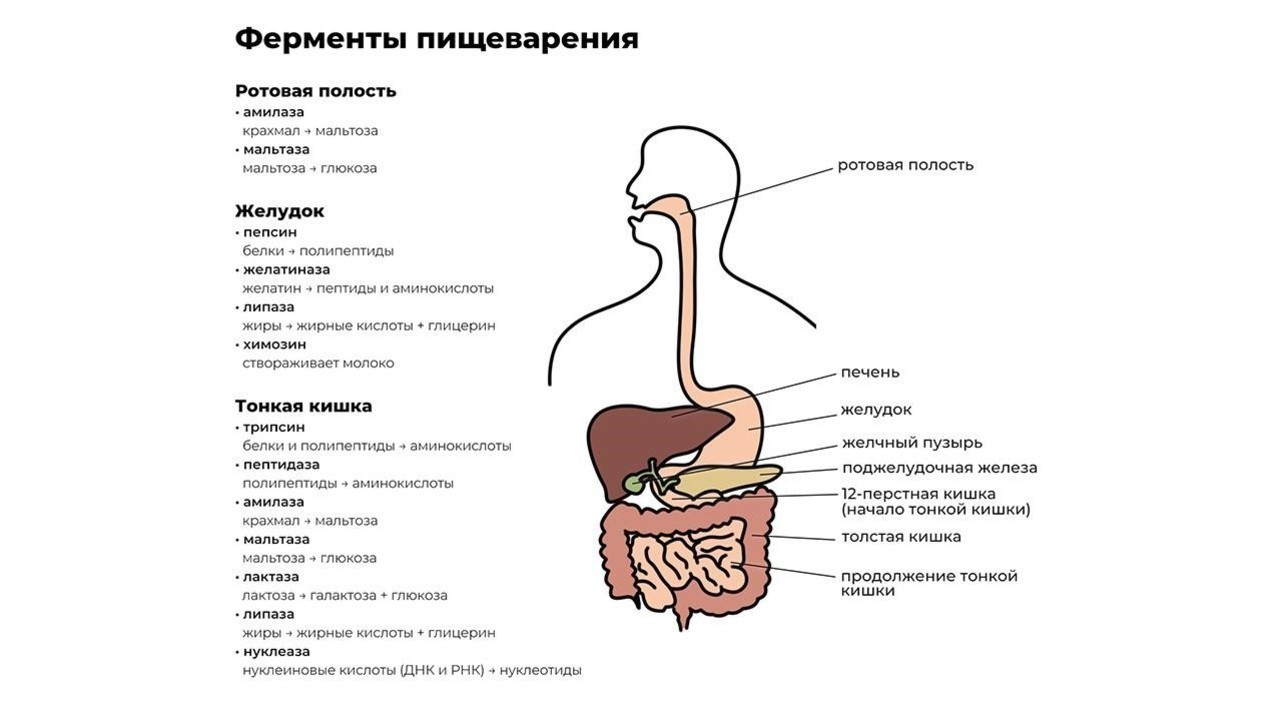 Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
- тяжесть в животе после приема пищи,
- изжогу,
- отрыжку,
- приступы боли в области желудка.
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
- питаться нужно 5 раз в день небольшими порциями;
- исключить жареные и маринованные продукты;
- при острой стадии заболевания пищу нужно измельчать или протирать;
- в рационе должен преобладать животный белок;
- количество жиров в день не должно превышать 50 г;
- сахар также попадает под строгое ограничение — не больше 30 г в день;
- под запретом продукты, повышающие метеоризм, — сладкие газированные напитки, любые бобовые, сладкие яблоки и виноград, сладкая сдоба и некоторые другие;
- потребление соли сводится к минимуму — не больше трех-пяти граммов.
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
- суп из постного мяса, желательно варить бульон из телятины, индейки или куриной грудки, мясо из бульона следует пропустить через мясорубку или измельчить в блендере;
- омлет, приготовленный на пару или яйца всмятку;
- паровые котлеты из постного мяса или нежирной рыбы;
- творожные запеканки и суфле из творога с минимальной жирностью.
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.
Некрепкий чай с добавлением лимона и небольшим количеством сахара
Разбавленные водой овощные и фруктовые соки
Компоты и морсы из свежих фруктов без сахара
Шоколад и какао
Любой алкоголь, включая пиво
Овощные супы без поджарки
Крупяные супы или суп с лапшой
Борщ на бульоне из постного мяса без поджарки
Классический борщ с поджаренными овощами
Щавелевый суп или суп со шпинатом
Окрошка на кефире, квасе или сыворотке
Гречневая, овсяная, рисовая каша на воде или на разбавленном молоке
Плов с сухофруктами
Запеканки и пудинги из круп
Индейка и курица без кожи, предпочтительно белое мясо
Морепродукты – в ограниченном количестве
Морская рыба (2-3 раза в неделю)
Молочные сосиски – очень ограниченно
Жирная речная рыба
Рыбные и мясные консервы
Хлеб с отрубями
Любая сладкая выпечка
Изделия из сдобного теста
Жареные пирожки с любой начинкой
Кисломолочные продукты низкой жирности
Натуральные йогурты без добавок
Жирные кисломолочные продукты
Сильно соленые рассольные сыры
Помидоры (только в стадии ремиссии и в небольшом количестве)
Консервированные и маринованные
Кукуруза, спаржа, баклажаны, редька и редис
Правильное питание при панкреатите
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
При лечении панкреатита диета и медикаментозное лечение одинаково важны. Правильное питание помогает поддерживать поджелудочную железу в нормальном состоянии и не возвращаться к обострениям.
Правила питания при панкреатите
Панкреатит опасен тем, что быстро переходит в хроническую форму. Чтобы приступы не повторялись, важно соблюдать достаточно строгую диету. Основные ее правила:
- Не перебарщивать с употреблением жиров и углеводов.
- Исключить из рациона жареные блюда, копчености и соленья.
- Пища должна быть приготовлена диетическим способом.
- Кушать нужно маленькими порциями, но часто. Примерно, каждые 3 часа.
- Блюда нельзя употреблять в горячем или холодном состоянии. Пища должна быть умеренно теплой.
- Предварительно еду нужно измельчать при помощи блендера.
- Пищу важно тщательно пережевывать, есть медленно, не торопиться.
- Запивать еду категорически не рекомендуется.

Что можно есть при панкреатите
Может показаться, что при панкреатите невозможно вкусно и разнообразно питаться, но это не так. К употреблению разрешены следующие продукты:
- Овощные салаты и пюре. Обычно их делают из стручковой фасоли, кабачков, свеклы, картофеля, моркови, цветной капусты, сельдерея.
- Овощные супы, борщ.
- Нежирное отварное мясо (курица, говядина).
- Отварная рыба.
- Нежирные молочные продукты. Молоко в чистом виде не рекомендуется, лучше готовить на нем блюда.
- Сыр.
- Крупы и каши из них, приготовленные на молоке.
- Белки куриных яиц.
- Сладкие яблоки.
- Слегка подсушенный хлеб.
- Мелкие макароны.
- Компоты из сушеных яблок или груш.
- Зеленый чай.
- Растительные масла в качестве заправки блюд или небольшое количество сливочного масла.

Что нельзя есть при панкреатите?
Больной орган нуждается в щадящей диете. Повторное воспаление может спровоцировать поедание таких продуктов:
- Жирные бульоны и супы на их основе.
- Жирное мясо и сало.
- Копченое, соленое, вяленое мясо.
- Колбасные изделия.
- Копченая или соленая рыба, жирная рыба в отварном виде.
- Мясные, рыбные или овощные консервы.
- Любые жареные блюда.
- Желтки яиц любой птицы.
- Продукты быстрого приготовления.
- Гамбургеры, пирожки, пицца, блины и подобная выпечка.
- Любые соусы, острые приправы.
- Бобовые культуры.
- Грибы.
- Кислая зелень, ягоды и фрукты.
- Сухофрукты (инжир, изюм).
- Сладости и сладкая выпечка.
- Сладкие газированные напитки.
- Крепкий чай, кофе, какао.
- Свежий хлеб или любая другая горячая выпечка.
Как выглядит примерное меню на день при панкреатите?
На завтрак больные панкреатитом обычно едят молочные каши, молочный суп с вермишелью или отварную вермишель. Из питья допустим чай с молоком, кисель, компот из сухофруктов. К нему подаются галеты или подсушенный хлеб.
Обед представляет собой овощной суп-пюре, разваренный рис или картофельное пюре с отварным мясом или рыбой, чай или кисель.
Диета при хроническом панкреатите: правила питания при обострении
Оглавление
- Факторы появления и симптомы панкреатита
- Особенности специального рациона
- Когда назначается диета при панкреатите?
- Продукты, которые рекомендуются и не рекомендуются при болезни
- Преимущества лечения в МЕДСИ
Диета при таком заболевании поджелудочной железы, как панкреатит, не менее важна, чем лекарственная терапия. Именно благодаря постоянному правильному питанию пациентам удается избежать обострений патологии. Сбалансированный рацион дает возможности и для устранения целого ряда неприятных симптомов заболевания (сильная боль, тошнота и рвота, лихорадка и др.).
Факторы появления и симптомы панкреатита
Для патологии характерны воспалительные рецидивы, вследствие которых нарушаются нормальная работа поджелудочной железы и выделение ей достаточного количества ферментов и гормонов. Заболевание опасно своим прогрессированием. При развитии панкреатита ткани органа разрушаются, что приводит к необратимым последствиям для всего организма.
Важно! Воспалительные явления могут быть следствием острой стадии заболевания или самостоятельным проявлением, если больной страдал желтухой, циррозом печени, атеросклерозом, злоупотребляет алкоголем или жирной, вредной пищей.
К основным симптомам панкреатита относят:
- Тяжесть в желудке (преимущественно после еды)
- Выраженный болевой синдром с правой стороны в области пупка
- Отрыжку
- Изжогу
- Вздутие живота
- Острое ощущение голода
- Сладковатый привкус в ротовой полости
- Неприятный запах изо рта
- Тошноту
- Частый стул маслянистого и жидкого характера
- Отечность век
- Сухость губ
- Покраснение кожи
Также для заболевания характерны накопление в организме пациента токсических веществ и нарушение производства инсулина.
Особенности специального рациона
Диета при панкреатите должна содержать большое количество белка, но при этом минимальное количество жиров. Такие компоненты следует устранить из рациона во время обострений полностью или свести их к минимуму. Это позволит улучшить состояние поджелудочной железы и желчного пузыря. В некоторых случаях допускается употребление небольшого количества растительного масла. Необходимость в белке обусловлена тем, что он позволяет быстро обновить травмированные участки поджелудочной железы. Больным можно употреблять и углеводы, но при условии отсутствия предрасположенности к сахарному диабету. Если такая предрасположенность имеется, следует отказаться от продуктов, в составе которых содержится сахар.
Диета при хроническом панкреатите (при обострениях) также подразумевает и сокращение употребления соли. Снизить отечность железы позволит полное исключение соленой пищи всего на 2-3 недели. Если при сильных обострениях пациент страдает от выраженных симптомов заболевания, ему назначают только жидкую и протертую пищу. Употреблять любые блюда следует в теплом виде. Отказаться нужно от слишком горячих и холодных напитков и пищи.
Еду для больного следует готовить без приправ и специй. Важно тщательно отслеживать и свежесть используемых продуктов. Если пациент питается кашами, готовить их нужно исключительно на воде. Полезными будут овощные пюре, нежирный творог, чай (без сахара и некрепкий), пюреобразные супы.
Постепенно в рацион можно вводить белки яиц, постные мясо и рыбу, слегка подсушенный хлеб, желе. Порции должны быть небольшими, но употреблять пищу нужно достаточно часто, чтобы не допускать возникновения ощущения голода, при котором многие больные жалуются на выраженный дискомфорт в области органа. Лучше всего перейти на шестиразовое питание.
Когда назначается диета при панкреатите?
Обычно питание пациентов корректируется сразу же после постановки диагноза. Особенно важно обратить внимание на рацион в период обострения. При выраженной симптоматике панкреатита специалисты советуют придерживаться принципа «холод, голод и покой». В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника. При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
При обострениях специальное щадящее дробное питание рекомендовано как минимум на 6-12 месяцев. За такой срок орган может полностью восстановиться. Одновременно с этим сам пациент уже успеет привыкнуть к полезному питанию. Диета при панкреатите не станет для него слишком жесткой и требующей высокого уровня самоконтроля. При этом она будет залогом выздоровления. Благодаря ей можно избежать не только оперативного вмешательства, но и длительной и часто утомительной консервативной терапии.
Важно! Как лечение, так и диета при панкреатите поджелудочной железы у мужчин и женщин, вне зависимости от симптомов, должны назначаться исключительно врачом. Только гастроэнтеролог владеет точной информацией о состоянии поджелудочной железы, а также обладает специальными профессиональными навыками и знаниями.
Продукты, которые рекомендуются и не рекомендуются при болезни
При панкреатите следует употреблять такие продукты, как:
- Нежирное мясо: постную свинину, телятину, курицу, крольчатину, индюшатину
- Нежирную рыбу: щуку, камбалу, минтай и треску
- Крупы: овсяную, манную и рис
- Макаронные изделия из твердых сортов пшеницы
- Кисломолочную продукцию
- Овощи: картофель, кабачки, свеклу, морковь
Молоко разрешается употреблять только в составе каш, молочных супов и киселей. При улучшении состояния можно дополнить рацион неострыми и нежирными сортами сыра. При приготовлении паровых омлетов можно использовать яйца. Из фруктов лучше отдать предпочтение некислым яблокам. Их можно запекать и употреблять в виде пюре.
Категорически запрещены:
- Репчатый лук
- Щавель и шпинат
- Редис, редька, хрен и ревень
- Болгарский перец
- Приправы и острые специи
- Алкогольная продукция
- Кофе и какао
- Газированные напитки
Во время диеты при хроническом панкреатите следует постараться исключить гусиное и утиное мясо, баранину и сало. Нельзя есть жареное мясо, шашлыки, колбасную продукцию и мясные деликатесы. Запрещены больным и все виды рыбных и мясных консервов, наваристые бульоны на мясе, холодец. Из рациона следует убрать жирный творог и кислую сметану, острые и копченые сыры, бобовые, помидоры, торты и сдобную выпечку, мороженое и шоколадные конфеты.
Не рекомендуется при приготовлении блюд использовать маргарин, а также говяжий и свиной жир. Хотя бы на время обострений следует отказаться от масел в любом виде.
Преимущества лечения в МЕДСИ
- Опытные гастроэнтерологи. Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние
- Современные методы диагностики. Для обследований применяются лабораторные и инструментальные техники. Мы располагаем необходимым оборудованием экспертного уровня, что позволяет быстро поставить диагноз и назначить адекватную терапию в любых ситуациях (в том числе при возникших осложнениях)
- Современные методы лечения. Мы используем как отработанные способы, так и собственные авторские наработки, позволяющие проводить терапию хронического панкреатита при обострении быстро и грамотно, с минимальным дискомфортом для пациента, с использованием эффективных и безопасных лекарственных средств. Особое внимание уделяется правильному питанию
- Подключение к работе с пациентом других специалистов. При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.
Если вы хотите, чтобы наш гастроэнтеролог провел необходимое лечение и подобрал оптимальный для вас рацион питания, позвоните


