Угроза прерывания беременности на ранних сроках

Развитие беременности — это уникальный процесс в организме женщины, исходом которого должно быть рождение ребёнка. Но к сожалению, беременность удаётся сохранить не всегда. В одних случаях женщина осознанно идёт на аборт, в других — прерывание совершается самопроизвольно, и в большинстве ситуаций это случается на начальных этапах вынашивания ребёнка.
Понятие угрозы прерывания беременности
Угроза прерывания беременности — это состояние, при котором матка начинает усиленно сокращаться, избавляясь от плода, находящегося в её полости. Возникновение этой патологии возможно на любом этапе вынашивания малыша и является распространённой проблемой в акушерстве и гинекологии.
Вероятность самопроизвольного аборта с момента зачатия и до 22 недели беременности принято считать угрозой выкидыша раннего срока, которая не является редкостью. Угрожающим абортом на позднем сроке считается патология, возникшая с 22 до 28 недель беременности. С 28 до 37 недель появление гипертонуса матки способно привести к преждевременным родам, что грозит отрицательными последствиями для здоровья и развития младенца.
Появление угрожающего состояния беременности является опасным для здоровья женщины и жизни её будущего ребёнка — несвоевременное обнаружение симптомов этого недуга и промедление в получении медицинской помощи приводят к фатальному исходу беременности.
Различают несколько видов патологии:
- анэмбриония — отсутствие эмбриона в плодном яйце;
- хорионаденома — патологическое плацентарное формирование из хромосом отца;
- угрожающий выкидыш — вероятность открепления плодного яйца от стенки матки;
- начавшийся выкидыш — частичное отторжение эмбриона;
- полный выкидыш — плодное яйцо отслаивается полностью и выходит из полости матки;
- неполный выкидыш — при отторжении эмбриона в матке остаются частицы плода;
- несостоявшийся выкидыш — плодное яйцо не отсоединяется, а рассасывается.
По перечню международной классификации болезней (МКБ-10) этот диагноз представляется как «Угрожающий аборт» и имеет код О20.  При угрозе выкидыша на ранних сроках беременность не всегда удаётся сохранить
При угрозе выкидыша на ранних сроках беременность не всегда удаётся сохранить
Причины угрожающего аборта на ранних сроках
Существует несколько причин, создающих угрозу выкидыша:
- Нарушения гормонального фона. С возникновением беременности в крови женщины происходят изменения уровней гормонов. При нарушениях норм, необходимых для благополучного вынашивания плода, появляется угроза выкидыша. Во многих случаях это происходит из-за недостаточности прогестерона, которая может появиться из-за переизбытка пролактина в беременном организме. А также угрожающий аборт возможен при повышении норм уровня мужских гормонов — такое состояние называется гиперандрогенией.
- Генетические сбои. Встречаются ситуации, когда на начальных этапах беременности возникают хромосомные или генные мутации, последствием которых являются аномальные пороки развития плода. При генетических сбоях несовместимых с жизнью самопроизвольное прерывание случается в первые два месяца беременности (до восьмой недели). Если патология не является смертельной (например, при синдроме Дауна) то беременность удаётся сохранить, но риски выкидыша будут высоки на всём её протяжении. Генетические сбои могут быть обусловлены наследственностью или неблагоприятным воздействием внешних факторов, таких как плохая экология, химические вещества в продуктах питания, радиация и т. д.
- Наличие процессов инфекционного или воспалительного характера в органах малого таза. С появлением беременности происходит снижение иммунитета организма — в это время будущая мама больше подвергается возникновению новых и обострению хронических заболеваний. При попадании инфекций и возникновении воспалений репродуктивная система женщины «в положении» слабеет и перестаёт полноценно функционировать, что может поспособствовать выкидышу.
- Возникновение резус-конфликта (иммунологическая причина). Организм женщины, имеющий отрицательный резус-фактор крови при вынашивании ребёнка с положительным резусом, может воспринимать плод как чужеродное образование в организме и будет самопроизвольно пытаться от него избавиться.
- Наличие гинекологических патологий. Аномальное строение матки (двурогая или с перегородкой), эндометриоз, миома — приводят к нарушениям функционирования детородного органа, что является причиной невынашивания ребёнка.
- Истмико-цервикальная недостаточность. При этой патологии шейка матки ослаблена и не способна удерживать плод, постоянно увеличивающийся в размерах. Выкидыш по этой причине в большинстве случаев происходит в начале второго триместра.
- Подвержение стрессам и эмоциональным потрясениям. Регулярное пребывание в стрессовых или конфликтных ситуациях и нервное перенапряжение могут негативно отразиться на развитии беременности, а в отдельных случаях стать причиной её прерывания.
- Получение травм. Травмирование области живота может грозить частичной или полной отслойкой плаценты, что повлечёт за собой гибель плода и выкидыш.
Угроза самопроизвольного прерывания беременности может случиться по любой из вышеперечисленных причин или совокупности нескольких.
Симптомы угрожающего аборта
Симптомы, возникающие при угрозе выкидыша, могут быть как явными, так и слабовыраженными:
- боли тянущего или схваткообразного характера внизу живота и в пояснице;
- выделения кровянистого происхождения из половых путей (даже в незначительном количестве);
- обильные прозрачные или мутные выделения — могут являться околоплодными водами (их подтекание возможно с начала второго триместра);
- гипертонус матки — сильное напряжение мышц детородного органа, приводящее к «окаменелости» живота.
При появлении даже одного симптома беременной требуется незамедлительная медицинская помощь.  Появление тянущих болей внизу живота могут свидетельствовать о начале самопроизвольного аборта
Появление тянущих болей внизу живота могут свидетельствовать о начале самопроизвольного аборта
Диагностика
При возникновении подозрения на угрозу самопроизвольного аборта женщину в первую очередь направляют на гинекологический осмотр для определения состояния шейки матки, а также для исключения аномалий в строении этого органа (если беременная ещё не встала на учёт). При осмотре врач в обязательном порядке берёт мазок на предмет заболеваний, передающихся половым путём или эндокринных нарушений.
Наиболее результативным способом диагностирования проблемы вынашивания является ультразвуковое исследование, по итогам которого врач может определить степень риска прерывания или его вид и впоследствии назначить необходимое лечение.
Для выявления гормональных нарушений, а также инфекционных или воспалительных заболеваний беременной женщине выдают направления на прохождение анализов крови и мочи: общие, биохимические, на гормоны.
Определение генетических нарушений или иммунологических проблем проводится с помощью лабораторных исследований крови и ультразвуковой диагностики. 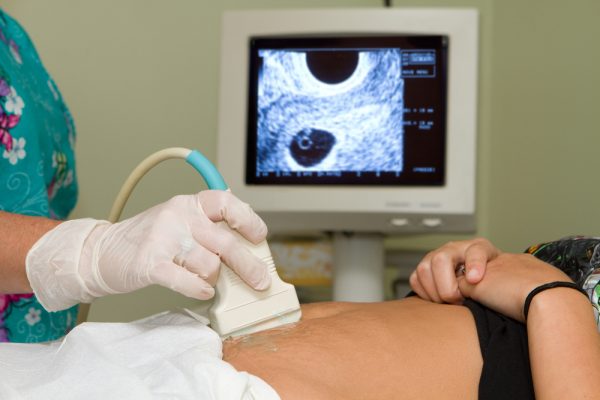 По результатам ультразвуковой диагностики врач делает вывод о рациональности сохранения беременности
По результатам ультразвуковой диагностики врач делает вывод о рациональности сохранения беременности
При необходимости лечащим врачом может быть назначено дополнительное обследование здоровья беременной у специалистов узкого профиля: кардиолога, невролога, хирурга и других.
Лечение
При своевременном выявлении угрозы самопроизвольного аборта, определении причин и назначении грамотного лечения беременность можно сохранить.
Медикаментозная терапия
Лечение проводят как амбулаторно, так и в условиях стационара — это зависит от степени угрозы прерывания.
Главным условием положительного результата лечения является обеспечение будущей мамы физическим и психологическим покоем, поэтому в некоторых случаях в первую очередь женщине назначаются успокоительные препараты. Например, Персен или Новопассит — эти средства состоят из натуральных компонентов и не приносят вреда плоду (при отсутствии непереносимости составляющих препарата).
При гормональном дисбалансе женщине прописывают специальные гормональные препараты. При недостатке прогестерона — Дюфастон, Утрожестан. При высоком уровне мужских гормонов — Дексаметазон, Дигостин, Ципротерон и другие.
Для устранения гипертонуса матки применяются медикаменты, расслабляющие гладкую мускулатуру. Наиболее распространённое средство — Магнезия (сульфат магния), вводится в организм дозами, определёнными врачом, с помощью капельницы. А также часто применяются свечи Папаверин, снижающие гипертонус матки.
Для снятия болевого синдрома беременным женщинам назначают спазмолитики: Дротаверин (уколы), Но-шпа (таблетки).
В случае возникновения резус-конфликтной ситуации матери и плода применяются препараты, угнетающие выработку антител — иммуноглобулины. И также эффективным является метод внутриутробного переливания крови плоду через пуповинную вену. Проведение этой процедуры возможно с 22 недели беременности.
При появлении кровянистых выделений используются кровоостанавливающие препараты: Транексам, Дицинон — вводятся внутривенно, капельным путём.
Если угроза выкидыша появляется по причине истмико-цервикальной недостаточности, то для сохранения беременности на матку ставят акушерский пессарий — кольцо, поддерживающее шейку матки. При его использовании период вынашивания малыша продлевается до положенного срока родов. В некоторых аналогичных случаях вместо применения пессария на шейку матки накладываются швы, благодаря которым не происходит преждевременное раскрытие маточного зева. Способ устранения истмико-цервикальной недостаточности определяется лечащим врачом в индивидуальном порядке для каждого случая.
Лечение инфекционных и воспалительных процессов, а также хронических заболеваний в острой форме возможно только по назначению и под наблюдением лечащего врача.
Народная медицина
Использование средств народной медицины при угрозе прерывания беременности категорически запрещено без консультации с медицинским специалистом. Такой метод устранения проблемы может навредить здоровью ещё больше, что приведёт к необратимому отрицательному исходу беременности.
Среди народных средств наиболее популярны:
- Отвар травы одуванчика. Одну чайную ложку травы следует залить стаканом воды и кипятить в течение трёх минут. Принимать небольшими глотками одну четвёртую стакана отвара 3 раза в день.
- Отвар из коры калины. Одна чайная ложка измельчённой молодой коры заливается 250 мл кипятка и варится 5 минут. Рекомендуется принимать по 1–2 столовых ложки трижды в день.
- Настойка из цветов калины. Две столовые ложки цветов заливаются 500 мл кипятка и настаиваются в термосе около двух часов. Процеженную настойку принимают по одной четверти стакана три раза в день.
- Отвар из лекарственного сбора: корни солодки, лапчатки и девясила, ягоды чёрной смородины, трава крапивы. Две столовые ложки сбора следует 500 мл кипятка и варить на медленном огне в течение 15 минут. Полученный отвар процедить и охладить, принимать по половине стакана три раза в день.
Применение народных средств без медикаментозных препаратов не оказывает положительного результата, поэтому не может быть использовано как основное лечение.
Первая помощь при угрозе выкидыша
При возникновении симптомов, которые могут указывать на угрозу прерывания беременности, требуется как можно скорее вызвать скорую помощь или самостоятельно обратиться к врачу-гинекологу. Ожидать приезд скорой следует в бездвижном положении, желательно лёжа.
После осмотра гинеколога проводится ультразвуковая диагностика и делаются необходимые анализы крови — на наличие заболеваний, на гормоны и т. д. Все исследования направлены на установление причин, создающих угрозу самопроизвольного аборта, а также с целью определения уровня опасности начавшегося осложнения.
При наличии шансов на сохранение беременности доктор чаще всего помещает женщину в стационар для лечения и пристального наблюдения за состоянием здоровья пациентки. Лечение в домашней обстановке возможно только при условии отсутствия ярко выраженных симптомов патологии беременности и строгого соблюдения всех предписаний врача.
Угроза самопроизвольного выкидыша не может исчезнуть самостоятельно — для её устранения требуется помощь медицинских специалистов. В противном случае женщина рискует потерять своего ещё не родившегося ребёнка.
Прогнозы
Протекание беременности после угрозы невынашивания на ранних сроках зависит от причины, по которой это произошло, а также от эффективности назначенного лечения.
При нормализации уровня гормонов, излечении от инфекционных или воспалительных процессов, решении проблемы истмико-цервикальной недостаточности беременность может развиваться в дальнейшем без патологии.
Если угроза аборта возникла по иммунологической причине, то беременность будет находиться под пристальным наблюдением врачей, так как вероятность её срыва может возникнуть снова на любом этапе.
При генетических сбоях, несовместимых с жизнью, плод не сохраняется. Но это не является гарантией того, что с наступлением новой беременности проблема повторится.
В большинстве случаев после угрозы самопроизвольного аборта на раннем этапе вынашивания малыша впоследствии удаётся благополучно родить в положенный срок здорового ребёнка.
Профилактика
К профилактическим мерам угрозы выкидыша относятся:
- Планирование беременности. На этом этапе обоим родителям рекомендуется пройти полное медицинское обследование, вылечить все имеющиеся заболевания. В том числе необходимо посетить кабинет врача-генетика, который определит совместимость родителей и вероятность возникновения резус-конфликта.
- Правильный образ жизни. С наступлением беременности следует отказаться от вредных привычек, правильно питаться, совершать регулярные пешие прогулки на свежем воздухе, соблюдать правильный режим дня — вовремя принимать пищу, не переутомляться в течение дня, спать минимум 9 часов в сутки.
- Благоприятная психологическая обстановка. Во время вынашивания малыша рекомендуется избегать стрессовых ситуаций, не допускать нервных срывов и истерик.
Соблюдение мер профилактики не может дать стопроцентной гарантии исключения появления угрозы самопроизвольного аборта. Но ответственное отношение к своему здоровью и серьёзный подход к планированию беременности значительно снижают риски возникновения этой патологии.
При прохождении медицинского обследования до наступления беременности врачом могут быть выявлены заранее возможные проблемы после зачатия. В моём случае применение Дюфастона было назначено с 3 до 18 недели беременности. Благодаря поддерживающей гормональной терапии мне удалось избежать угрозы самопроизвольного выкидыша.
Видео: угроза выкидыша на ранних сроках
Угрожающее состояние беременности на начальных сроках возможно благополучно устранить с медицинской помощью. Но занятие самолечением категорически запрещается, так как это может привести не только к потере желанной беременности, но и причинить серьёзный вред женскому организму.
Как предотвратить угрозу выкидыша и сохранить беременность
Выкидышем называют отторжение плода от эндометрия. Врачи утверждают, что 2 из 10 клинически установленных беременностей заканчиваются развитием самопроизвольного аборта. Почему это бывает и по каким причинам, рассмотрим подробнее.

Почему возникает угроза выкидыша на ранних сроках
Причины выкидыша разнообразны и многочисленны:
- Генетическая патология у зародыша, несовместимая с жизнью. Чаще всего именно подобные расстройства влияют на возникновение выкидыша на раннем сроке. Спонтанные мутации в мужских и женских половых клетках из-за приема медикаментов, алкогольных напитков, действия вирусов приводят к патологии.
- Эндокринные нарушения. Возникают в результате недостаточного синтеза прогестерона, который требуется для поддержания и развития плода в матке. Иными факторами наступления самопроизвольного выкидыша считаются повышенное содержание андрогенов и дисбаланс гормонов щитовидной железы и надпочечников.
- Инфекционные болезни у беременной женщины. Грипп, пиелонефрит, тонзиллит, заболевания, передающиеся половым путем, увеличивают риск развития самопроизвольного аборта.
- Резус-конфликт. Происходит отторжение организмом Rh (-) женщины Rh (+) плода.
- Недостаток фолиевой кислоты. При дефиците вещества развивается патология кариотипа плода. Прерывание беременности по этой причине происходит чаще всего на сроке 6-12 недель.
- Предшествующие гинекологические вмешательства и воспаление матки. Предыдущие выскабливания и эндометрит у беременной женщины часто приводят к самопроизвольному аборту.
- Неправильный образ жизни. Злоупотребление алкоголем, наркомания, курение, большое количество кофеина, стресс провоцируют наступление самопроизвольного аборта.
- Чрезмерная физическая активность, секс, падения или удары в живот способствуют развитию невынашивания.
Какие бывают виды патологии
Беременная женщина может столкнуться с различными нарушениями гестации, из-за которых наступает самопроизвольное отторжение плода от маточной стенки. Согласно международной классификации болезней, врачи шифруют заболевание, как «Угрожающий аборт», код МКБ-10 недуга – О20.
Анэмбриония
По статистике около 15% беременных сталкиваются на раннем сроке с этой патологией. Анэмбриония – это нарушение, при котором отсутствует эмбрион в плодном яйце. Яйцеклетка оплодотворилась, после чего имплантировалась в эндометрий. Зародыш прекращает развиваться, а плодное яйцо продолжает расти. Чтобы подтвердить недуг, врач осуществляет УЗИ на 5-7 неделе периода гестации и анализ крови и мочи на ХГЧ, содержание которого недостаточно на соответствующем сроке.
Хорионаденома
Приблизительно 1 из 1000 женщин, которые считают себя беременными, сталкивается с патологией. Она представляет собой неправильное образование плаценты, возникающей исключительно из набора 3 отцовских хромосом. Материнские хромосомы в ней полностью отсутствуют. Для недуга характерно развитие на ранних стадиях беременности, когда зачатие происходит без материнской информации, и копируются мужские хромосомы. Либо 1 нормальная женская половая клетка оплодотворяется сразу 2 сперматозоидами.
Формирование зародыша не происходит, несмотря на наличие внутриматочного разрастания, при этом появляются классические симптомы беременности.
Врачи различают 2 вида хореоаденомы:
- Полная: в матке образуется занос вместо плаценты и зародыша.
- Неполная: происходит неправильное развитие плаценты, которая превращается во внутриматочное разрастание. Если появляются образования плодной ткани, при такой патологии они имеют тяжелые дефекты.
Угрожающий выкидыш
Угрожающий аборт – это состояние, при котором появляется риск отторжения зародыша от эндометрия матки. Беременная женщина жалуется на возникновение тянущих болей в нижней части живота, повышенного тонуса матки и скудных кровянистых выделений. При недуге внутренний зев не открыт, а на УЗИ врач регистрирует сердцебиение малыша.

Если на этом этапе беременная получает своевременную медицинскую помощь, есть возможность предотвратить развитие самопроизвольного аборта.
Начавшийся выкидыш
Это нарушение, характеризующееся частичным отторжением эмбрионального яйца от эндометрия с гипертонусом матки. Проявления начавшегося аборта полностью соответствуют угрожающему выкидышу, отличаясь лишь выраженностью болей и кровянистых выделений, а также приоткрытием канала шейки матки.
На этой стадии недуг обратим, поэтому требуется незамедлительная помощь врача и покой беременной женщины.
Полный выкидыш
Происходит полное отслоение плодного яйца с последующим выходом из маточной полости. Чаще встречается на поздних сроках гестации. Полный аборт проявляется сильным кровотечением и тянущей, выраженной болью внизу живота. При выполнении УЗИ врач определяет сомкнутую маточную полость и полное отсутствие эмбриона.
Неполный выкидыш
Для недуга характерно самопроизвольное отторжение плодного яйца от эндометрия и его выход из матки, но в полости сохраняются частицы эмбриона. Беременная женщина жалуется на сильное кровотечение из половых путей. Патология подтверждается с помощью ультразвукового исследования, где визуализируются плодные кусочки. Врач выполняет выскабливание после неполного аборта, чтобы очистить матку во избежание развития воспалительного процесса в ней.
Несостоявшийся выкидыш
Это патология на раннем сроке, когда эмбриональное яйцо прекращает свое дальнейшее развитие из-за действия неопределенных причин, но не отслаивается, а подвергается рассасыванию.
Несостоявшийся аборт проходит 3 этапа:
- Стадия кровяного заноса.
- Стадия мясистого заноса.
- Стадия каменистого заноса.
Врачи утверждают, что причина такой аномалии — заболевания, передающиеся половым путем (гонорея, хламидиоз, микоплазмоз, уреаплазмоз), генетические расстройства, из-за которых зародыш становится нежизнеспособным. Диагноз подтверждается с помощью ультразвуковой диагностики, где отсутствует сердцебиение плода. После этого врач совершает устранение замершего зародыша из полости матки.
На какие симптомы следует обратить внимание
Существуют первые проявления угрозы выкидыша на ранних сроках, по которым беременная любая женщина сможет распознать аномалию:
- Чувство тяжести и тянущие боли в нижней области живота и пояснице, которые со временем становятся более выраженными. Обратите внимание, что развитие болей на 9-20 неделях в паху или боковых отделах живота при физической активности может быть связано с повышенной нагрузкой на связочный аппарат увеличивающейся матки. Врачи утверждают, что они не несут никакой угрозы самопроизвольного аборта на ранних сроках.
- Патологические выделения: сначала они сукровичные, кровянистые. С развитием заболевания выделения из половых путей становятся ярко-алыми и обильными из-за отслоения эмбрионального яйца от маточной стенки и повреждения кровеносных сосудов с формированием гематомы.
- Гипертонус матки: беременная жалуется на чувство напряжения в животе, возникновение схваткообразных болей.
Чего нельзя делать при угрозе выкидыша на раннем сроке
Если вы столкнулись с недугом и имеете симптомы угрожающего самопроизвольного прерывания беременности, постарайтесь не паниковать.
Врачи рекомендуют применять правила, защищающие плод:
- Никаких физических нагрузок, особенно подъем тяжестей, прыжки. Вместо этого необходимы постельный режим и покой.
- Остерегайтесь совершать резкие движения: это может спровоцировать развитие отслойки эмбриона.
- Не переживайте: постарайтесь себя вести спокойно, в такое трудное время стресс может навредить вашему состоянию.
- Откажитесь от принятия ванны и походов в сауну: горячая температура вызывает усиление кровотечения и отслойку зародыша.
- Ограничьте половые контакты: при угрозе секс провоцирует наступление невынашивания.
- Откажитесь от вредных привычек и употребления кофе и шоколада.
- Не занимайтесь самолечением: принимая препараты без врачебных назначений, вы усугубляете ситуацию.
К кому обратиться для лечения недуга
При появлении первых симптомов необходимо обратиться за медицинской помощью к врачу-гинекологу, который определит, можно ли спасти плод. Чем быстрее оказывается квалифицированная терапия, тем выше шансы, что пропадет риск наступления самопроизвольного аборта.
Если вы заметили, что выделения стали обильными, вызовите скорую помощь, чтобы сохранить желанную беременность.
Как предотвратить угрозу выкидыша — способы лечения патологии
Когда у женщины появляются признаки самопроизвольного прерывания, ее госпитализируют в больницу, где она находится под наблюдением. Сколько лежат в стационаре с недугом, зависит от устранения симптомов и нормализации состояния.

Специалист назначает постельный режим с соблюдением полного покоя. Врач берет мазок на угрозу выкидыша для определения имеющихся эндокринных нарушений или заболеваний, передающихся половым путем. Специалисты изучают микрофлору и рассчитывают кариопикнотический индекс (КПИ), показывающий насыщенность организма беременной эстрогенами. При снижении КПИ можно судить об угрозе самопроизвольного аборта на раннем сроке.
Медикаментозное
Основная задача лечения — снятие напряжения матки, остановка кровотечения и пролонгирование беременности при условии, что зародыш жизнеспособен. Чем быстрее оказывают врачебную помощь, тем больше вероятности сохранения гестации.
Применяют следующие медикаменты:
- Гормональные препараты: необходимы, чтобы обеспечить на раннем сроке нормальное течение беременности. Применяются средства на основе прогестерона – таблетки Дюфастон, Утрожестан.
- Кровоостанавливающие медикаменты: беременным женщинам ставятся капельницы с препаратами (Транексам, Дицинон). Их капают для остановки кровотечения.
- Спазмолитики: уколы Дротаверина с дальнейшим переходом на таблетки (Но-шпа), свечи Папаверин, капельницы с магнезией. Они используются для снятия симптомов недуга – повышенного тонуса матки и сильной боли.
- Токоферол: в инструкции по применению сказано, что витамин Е необходим для нормального функционирования яичников, укрепления сосудистых стенок и предупреждения тромбообразования.
- Седативные лекарства: пустырник, настойка валерианы. Применяются при чрезмерной нервозности беременной женщины.
- Глюкокортикостероиды: Дексаметазон, Метипред. Назначаются при наличии иммунных нарушений, вызывающих угрозу выкидыша на ранних сроках.
При необходимости устанавливают разгрузочное кольцо. Процедура выполняется во втором триместре после 20 недели гестации. Устройство снимается не раньше 38 недели. Оно ставится для сохранения правильного положения матки и предупреждения преждевременных родов.
Народная медицина
Применять «бабушкины» рецепты можно только после разрешения лечащего врача. Средства нетрадиционной медицины порой могут быть небезопасными для развития плода.
При угрозе самопроизвольного прерывания беременности врачи разрешают беременной применять следующие рецепты:
- Отвар из одуванчика. Возьмите 5 г растения, залейте 1 стаканом воды. Поставьте на плиту, доведите до кипения, варя лекарство еще 5 минут. Приготовленное средство принимайте по ¼ стакана трижды в день.
- Кора калины. Приготовьте 1 чайную ложку размельченного ингредиента и залейте 1 стаканом кипятка. Поставьте на плиту и варите около 5 минут. Лекарство выпивайте по 2 ст. л. трижды в день.
- Цветы калины. Возьмите 30 г компонента и залейте 1,5 л кипятка. Дайте настояться около 2 часов, процедите и выпивайте по ¼ стакана трижды в день.
- Настой из зверобоя с цветами календулы. Потребуется взять оба ингредиента в одинаковых пропорциях и залить их 200 мл кипятка. Дайте настояться около получаса. Процедите средство и принимайте по 2 стакана на протяжении всего дня. При желании можете добавить 1 ч. л. меда.
При угрозе невынашивания почитайте молитву: по отзывам верующих, она помогает даже в самых тяжелых случаях. Для сохранения плода попробуйте почитать такие молитвы:
- К Пресвятой Богородице;
- К Господу Богу;
- Акафисты иконам Божией Матери «Помощница в родах», «Нечаянная радость», «Казанская»;
- Помолиться святым и праведным Иоакиму и Анне.
Средства народной медицины нельзя применять как основное лечение угрозы самопроизвольного аборта. «Бабушкины» рецепты используются в комплексе с медикаментозной терапией.
Профилактика угрозы прерывания беременности
Угроза невынашивания становится настоящим испытанием для женщины. Есть множество факторов, из-за которых появляется угроза самопроизвольного прерывания беременности на раннем сроке, поэтому крайне трудно предупредить появление недуга. Но это совершенно не значит, что нужно сидеть сложа руки.
Основной мерой профилактики аборта считается планирование ребенка: в этот период будущие мама и папа проходят обследование. Обязательно необходимо сделать анализы на генетическую совместимость родителей, особенно когда их возраст старше 35 лет, и определить резус-фактор. Если беременная женщина страдает инфекционными заболеваниями, нужно их пролечить до наступления гестации. Врачи выписывают фолиевую кислоту обоим родителям до зачатия плода в дозировке 1 таблетка в сутки, чтобы снизить вероятность появления у плода патологий внутриутробного развития и недуга.
Если беременность оказалась незапланированной, пересмотрите свой образ жизни, откажитесь от курения и употребления спиртных напитков, наркотиков. Постарайтесь встать на учет своевременно и приходите на прием к лечащему доктору. Придерживайтесь полноценного и сбалансированного питания, а также много времени проводите на свежем воздухе. Попытайтесь избегать стрессовых ситуаций и крайне осторожно принимайте медицинские препараты.
Советы специалиста-практика в видеоролике ниже:
Заключение
Прерывание беременности может стать настоящей трагедией для беременной женщины. По статистике самопроизвольный выкидыш — самое частое осложнение гестации, поэтому к вынашиванию плода нужно подготовиться заранее.
Угроза выкидыша на раннем сроке проявляется возникновением тянущей боли внизу живота и пояснице с ощущением напряжения в области проекции матки, появлением кровянистых выделений из половых путей. Чем раньше оказана медицинская помощь женщине, тем больше шансов на благоприятное течение беременности.
Как можно сохранить беременность при угрозе выкидыша на ранних сроках: препараты и народные средства, режим

Согласно официальной статистике, каждая пятая зарегистрированная беременность заканчивается выкидышем на раннем сроке. Чтобы не допустить подобной трагедии и помочь чуду рождения свершиться, будущая мама должна знать, с какими опасностями приходится сталкиваться ребенку в первые недели внутриутробного развития.

Причины появления угрозы прерывания беременности на ранних сроках
Человеческая репродуктивная система несовершенна. Примерно в 70% случаев зачатие приводит к формированию заведомо нежизнеспособного эмбриона, который нет смысла сохранять. Материнский организм стремится как можно быстрее отторгнуть такой зародыш, в результате чего и происходит выкидыш. Обычно подобное случается на сроке в 4–5 недель (или даже меньше), когда женщина еще и не подозревает о зародившейся в ней жизни. Все это – неизбежное действие естественного отбора, бороться с которым бесполезно.

В оставшихся 30% случаев плод изначально имеет неплохие шансы на выживание, но в любой момент все может пойти «не по сценарию». Тяжелые инфекционные заболевания, неожиданные гормональные сбои и прочие осложнения, подстерегающие женщину до 12-й недели беременности, могут стать тем самым причинным фактором, из-за которого возникнет угроза выкидыша.
Сохранение беременности: показания и противопоказания

Возможность дать начало новой жизни – это дар, ценить который стоит каждой женщине. Так что если по результатам диагностического обследования врач советует будущей маме поберечь себя и малыша, к мнению специалиста лучше прислушаться.
Основаниями, достаточными для принятия мер к сохранению беременности в первом триместре, считаются:
- ранний токсикоз;
- гипертонус матки;
- гормональные нарушения.

К сожалению, иногда попытки врачей спасти малыша могут нанести вред его матери. Так, сохранение беременности на ранних сроках строго противопоказано, если:
- эмбрион имеет несовместимые с жизнью патологии внутренних органов;
- носящая ребенка женщина страдает онкологическими или сердечно-сосудистыми заболеваниями либо имеет проблемы в области эндокринной или мочеполовой системы;
- пациентка остро нуждается в лечении препаратами, оказывающими заведомо негативное воздействие на внутриутробное развитие плода.
Как предотвратить выкидыш и сохранить ребенка?
Если противопоказаний к вынашиванию и родам у женщины нет, ее задача в ожидании малыша – со всем вниманием отнестись к своему здоровью и общему состоянию организма. Регулярное наблюдение у врача и постановка на учет по беременности в женской консультации – условия, строго обязательные для сохранения плода. Не помешает будущим мамам и заблаговременное ознакомление со списком тревожных симптомов, сигнализирующих о том, что благополучие эмбриона в утробе находится под угрозой.
Когда необходимо обратиться к врачу?

Чтобы сохранить и благополучно выносить своего малыша, каждая ответственная мама должна знать, какие из демонстрируемых ее телом реакций не являются нормой для ранних сроков беременности. Женщине стоит насторожиться и как можно скорее обратиться к доктору, если она:
- постоянно чувствует слабость в теле;
- периодически сталкивается с приступами головокружения;
- испытывает сильные боли в животе (ощущения при этом тянущие, отдающие в поясницу);
- страдает от лихорадки или озноба при отсутствии прочих признаков простуды или инфекции;
- замечает в своих влагалищных выделениях следы крови.
Важно понимать, что маточные кровотечения хотя и не всегда говорят об угрозе выкидыша, сами по себе являются очень опасным патологическим состоянием, требующим немедленного медицинского вмешательства. С этим симптомом не следует ждать приема по записи у гинеколога или, тем более, откладывать жалобы до планового похода к ведущему беременность врачу. Следы крови на нижнем или постельном белье носящей ребенка женщины – веский повод для немедленного вызова бригады скорой помощи.

Образ жизни будущей мамы

Чтобы беременность протекала легко и без осложнений, очень важно с первых ее дней блюсти особый режим. Исследования показали, что в 50% случаев медикам приходится прибегать к экстренным мерам по сохранению плода как раз из-за халатности будущей мамы.
Как должна вести себя женщина, чтобы не навредить растущему в ее утробе малышу? Основных правил несколько:
- Не стоит пренебрегать сном. Отдыху следует уделять как минимум 8 часов каждую ночь. В идеале режим дня нужно спланировать таким образом, чтобы у беременной оставалось время подремать и днем, если возникнет такое желание.
- Очень важно правильно питаться! Лучше есть небольшими порциями, но часто (от 5 раз в сутки). В ежедневный рацион следует включить больше фруктов и овощей. От некоторых продуктов (полуфабрикатов, кофеина, алкоголя и т. п.) лучше отказаться вовсе.
- Будущей маме следует избегать любых вредных привычек (зависимостей). Речь идет не только о фаст-фуде и алкоголе. Под строгим запретом для беременных и табак, а также наркотические вещества (включая те, что входят в состав некоторых медикаментозных препаратов).
- Нужно расставить приоритеты. Продолжать ходить на работу может быть очень важно для будущей мамы (это поможет избавиться от чувства эмоциональной изоляции, часто возникающего у беременных). Тем не менее ей нельзя испытывать сильный стресс и перенапрягаться физически. Если трудовая деятельность женщины подразумевает подобные нагрузки, ей лучше заблаговременно подыскать себе новое место работы или перейти на другую должность.
Лечение на дому

Как сохранить беременность на ранних сроках, если вышеописанные меры предосторожности не помогли избежать осложнений со здоровьем мамы и малыша? В каждом конкретном случае стратегия лечения будет зависеть от типа патологии, спровоцировавшей угрозу выкидыша. Обычно сохранить ребенка удается, прибегнув к целому комплексу терапевтических мер, среди которых:
- прием таблеток и использование других медикаментозных средств;
- применение народных методов;
- соблюдение постельного режима или других ограничений.
Лекарственные препараты
Одной из наиболее распространенных причин выкидышей на ранних сроках считается дефицит в организме женщины особого «гормона беременности» – прогестерона. Обнаружив у пациентки соответствующее нарушение, врач может выписать ей специальные препараты. Современная фармацевтическая промышленность предлагает широчайший выбор средств, содержащих искусственно синтезированный либо полученный из сырья растений прогестерон, например, таблетки «Дюфастон» или суппозитории «Утрожестан» (рекомендуем прочитать: Утрожестан: инструкция по применению таблеток на ранних сроках беременности).
Еще одну частую причину выкидышей – гипертонус матки – также лечат медикаментозными средствами (делают внутримышечные уколы) (рекомендуем прочитать: какие существуют таблетки для стимуляции выкидыша и прерывания беременности?). Для инъекций беременным на ранних сроках вынашивания назначаются прошедшие клинические испытания спазмолитики «Но-Шпа», «Папаверин» и т. д.
Лечение всеми вышеперечисленными препаратами можно проводить самостоятельно, дома. Многие из указанных средств даже отпускаются в аптеках без рецепта. Однако, для безопасности будущей мамы и ребенка, прибегать к медикаментозному способу сохранения плода не следует до тех пор, пока не поступило соответствующих рекомендаций от ведущего беременность врача-гинеколога.
Народные средства

Прием пищевых добавок – пускай и не традиционный, зато на 100% безопасный метод, позволяющий сохранить беременность, не навредив при этом малышу. К числу наиболее популярных народных рецептов, помогающих избежать выкидыша, относят:
- Яблочный уксус. Всего 1 чайная ложка этого средства каждое утро значительно снизит риск самопроизвольного прерывания беременности. Для удобства употребления уксус лучше растворять в холодной воде.
- Морковный сок. 100 грамм этого природного деликатеса, принятые за полчаса до еды, помогут нормализовать артериальное давление и снизить риск проявления сопутствующих его скачкам осложнений.
Сохранение беременности в стационаре
Не все заболевания поддаются лечению в домашних условиях. Так же и с беременностью – некоторые патологии этого состояния требуют держать будущую маму под постоянным наблюдением в стационаре. В каких случаях женщин кладут на сохранение? Поводом для госпитализации беременной на раннем сроке могут стать:
- головокружение, общая слабость, вагинальные кровотечения и другие симптомы вероятного выкидыша;
- выявленные при диагностическом обследовании отклонения от нормы (пороки развития) у зародыша;
- заражение бактериальной или вирусной инфекцией;
- многоплодие.
Сколько времени будущей маме придется провести в больнице, заранее предсказать невозможно. Некоторым для стабилизации состояния хватает и пары дней в стационаре. Другим приходится пролежать на сохранении все 9 месяцев беременности.
Как сохранить беременность на раннем сроке

Для женщин нет большего счастья, чем быть матерью. Но, к сожалению, не у каждой беременной представительницы прекрасного пола получается без проблем выносить и родить здорового ребенка. Неприятности, связанные со здоровьем мамы и будущего малыша, зачастую возникают на ранних сроках.
Многие женщины переживают о том, как сохранить беременность на ранних сроках или во время первого триместра. Но оправданы ли все страхи представительниц прекрасного пола? Или они даром изводят себя и своих родных? Стоит ли обращаться к специалистам? Ведь наши прабабушки и в поле ходили, и дома рожали.
Иногда женщинам приходится прикладывать множество усилий, чтобы на протяжении всего срока беременности не возникало рисков, связанных с потерей плода. Конечно же, если вы своевременно обратитесь клинику и встанете на учет, то сможете избежать возможной угрозы выкидыша на ранних сроках. В большинстве случаев врачам удается сохранить жизнь малышу. Запомните раз и навсегда: необходимо четко следовать всем назначениям и предписаниям врача. И, безусловно, немаловажным в данном случае является ваш настрой. Максимальное спокойствие – залог вашего здоровья.
Гинекологи, наблюдающие беременных, рекомендуют не просто обеспечить беременной полный покой и отсутствие любых нагрузок, но и избавить от некоторых, казалось бы, легких домашних обязанностей. Плюс, показано обязательное пребывание в стационаре на раннем сроке и в последние две недели. Конечно, в наше время достаточно сложно найти время для того, чтобы лечь в больницу, не задумываясь о работе, семье и т.д.
Например, для делающей успешную карьеру бизнес-леди важен каждый день. К тому же, не всегда руководитель будет идти на уступки, оформлять бюллетень. В этом случае каждая представительница прекрасного пола должна определиться, какие приоритеты более важны в жизни. Особое нежелание находиться в больнице под присмотром медиком может обернуться проблемами с вынашиванием малыша или даже выкидышем.
Проблемы, приводящие к выкидышу на первом триместре беременности
- Физические или эмоциональные срывы
При внезапных или регулярных тянущих болях внизу живота стоит немедленно обратиться к врачу. Это могут быть симптомы того, что что-то идет не так. К примеру, чрезмерное эмоциональное или физическое напряжение приводит к тонусу матки (уплотнению), что вызывает не только внутриутробные проблемы, связанные с развитием будущего малыша, но и становится причиной выкидыша. Это могут быть резкие болевые ощущения, покалывание, тяжесть в нижней части живота. Порой данные симптомы сопровождаются кровянистыми выделениями, отдышкой, повышением температуры, учащенным сердцебиением. Если вы будете надеяться на чудо, сохранить малыша не удастся.
Итак, сдать все анализы, пройти комплексное обследование, посетить всех врачей – первоочередная задача будущих мам и пап. И лишь после этого можно заводить детей. Если же во время беременности у представительницы прекрасного пола происходят постоянные нервные срывы, ей лучше записаться на прием к психотерапевту. Он поможет преодолеть все ее страхи и направит мысли в нужное русло.
- Генетические нарушения
Статистика безжалостна: в 73-74 % виновата генетика. При этом и вы, и ваш партнер можете быть полностью здоровыми. Просто в половых клетках произошли определенные изменения (мутации). Причиной могла послужить радиация, работа на вредном производстве, вирусная инфекция и т.д.
В данном случае довольно сложно на раннем сроке сохранить беременность. Так уж заложено природой, что организм женщины пытается избавиться от слабого потомства. Чтобы избежать таких последствий, еще до зачатия (минимум за полгода-год) необходимо сменить поле деятельности и место проживания.
Кстати, именно поэтому большинство врачей-гинекологов назначают различные исследования. На ранних сроках можно выявить всевозможные патологии или пороки в развитии плода. В частности, обязательно необходимо провести анализы крови на гормоны и посетить генетика (естественно, совместно с отцом малыша). Сейчас специалисты могут определить ДЦП, пороки сердца, возможную инвалидность.
- Иммунология
Сложно сохранить беременность, если у мамы и ребенка разные резус-факторы. Если у вас положительный, а у ребенка – отрицательный резус, ваш организм начнет отторгать чужеродное тело (эмбрион). Как правило, выкидыш случается на ранних сроках (в первом триместре).
Сохранение плода возможно только в том случае, если вы в самом начале при первом визите в женскую консультацию расскажете врачу о возможности возникновения резус-конфликта. В таком случае ваш лечащий врач назначит специальные иммуномодулирующие препараты (с прогестероном).
- Гормональный сбой
Еще одна причина, которая может привести к потере плода – гормональный сбой. В организме беременной женщины может быть нехватка прогестерона. Нередки случаи, когда наблюдается избыток мужских гормонов. Если у представительницы прекрасного пола это не первый выкидыш, следует сдать анализы и проверить щитовидную железу, надпочечники.
- Наследственность
Кроме того, к выкидышу или проблемам со здоровьем на ранних сроках могут привести различные наследственные заболевания. Именно поэтому перед планированием беременности и зачатием малыша следует провести предварительное обследование обоих будущих родителей. Обязательно пролечить застарелые заболевания мочеполовой системы матери, избавиться от вредных привычек.
- Неправильный образ жизни и болезни
Зачастую проблемы, приводящие к угрозе выкидыша на ранних сроках беременности, кроются в том, как себя ведет беременная представительница прекрасного пола. Нарушение режима питания, употребление наркотиков и алкоголя, инфекционные и простудные заболевания, перенесенных на первом триместре – это лишь малый список того, что может привести к срыву. Даже банальный грипп или краснуха могут повлиять на развитие плода на ранних сроках. И это не говоря о более серьезных заболеваниях, как гепатит, пиелонефрит.
Именно поэтому женщина обязана строго соблюдать режим питания, следовать назначениям врача и избегать стрессовых ситуаций. Будущим мамам не рекомендуется посещать места, где наблюдается скопления людей (особенно в осенне-зимний период). Такие меры предосторожности необходимо предпринимать, чтобы снизить риск заболевания ОРВИ или ОРЗ. И, конечно же, стоит забыть об алкогольных напитках, сигаретах и наркотических веществах.
Перед зачатием рекомендуется сдать анализы на некоторые скрытые заболевания, передающиеся половым путем. Сифилис, хламидиоз, токсоплазмоз, цитомегаловирусная инфекция – все это приведет к заражению плода и к выкидышу. Если у вас обнаружат одну из вышеперечисленных болезней, обязательно пролечитесь. В период беременности необходимо проявлять особую осторожность. И если у вас наблюдается повышение температуры, воспаление, а на половых губах появились пятна или прыщи, сразу же идите к гинекологу!
- Аборты в прошлом
Только представьте: вы забеременели, ваш организм уже начал перестраиваться и тут вы резко избавляетесь от плода. Как результат – дисфункция яичников, сбой в работе надпочечников, а также куча сопутствующих воспалительных и инфекционных заболеваний. В дальнейшем такое хирургическое вмешательство может привести к прерыванию беременности.
- Лекарственные препараты и самолечение
В первом триместре беременной представительнице прекрасного пола лучше не принимать какие-либо лекарства и травяные настои. На столь раннем сроке они негативно влияют на развитие плода. Нередки случаи, когда обычные гормональные контрацептивы становились причиной выкидыша. Также не стоит экспериментировать с пижмой, зверобоем, крапивой и петрушкой.
Медикаментозное лечение при угрозе выкидыша на ранних сроках беременности
Большинство гинекологов при угрозе потери ребенка на первом триместре, помимо обязательного постельного режима на стационаре, назначают лечение медикаментами. Чаще всего это – внутримышечные инъекции гормональных препаратов, содержащих Прогестерон (гормон, снижающий тонус мышц матки, уменьшающий количество кальция в гладкой мускулатуре). В качестве успокоительного могут применяться настойки валерианы или пустырника, а также другие седативные препараты. При рисках возможных кровотечений в обязательном порядке идет назначение кровоостанавливающих лекарств.
Что может прописать врач своим пациенткам во время беременности
- Магний-В6, принимается по назначению врача на протяжении всего срока и поможет избежать проблем с вынашиванием и пороков внутреннего развития плода.
- Седативные препараты помогут расслабиться и успокоиться, забыть о стрессах, приводящих к возникновению спазмов в малом тазу.
- Витамины и пищевые добавки. В период беременности организм будущей мамы не всегда справляется с нагрузкой. В результате чего начинаются проблемы с зубами, волосами, ногтями, кожей. К тому же, авитаминоз может привести к неправильному развитию плода или даже к выкидышу.
- Лекарство, содержащее гормон Прогестерон. Его применение приводит к снижению спазмов в мышцах матки, что, как было указанно выше, избавит от угрозы прерывания беременности во время первого триместра. Он также сделает стенки матки более мягкими, что приведет к нормальному течению беременности и отсутствии проблем с вынашиванием малыша.
Прежде всего, стоит помнить, что любое лечение медикаментами, которые можно приобрести самостоятельно без рецепта, должно обязательно согласовываться с лечащим врачом. При этом необходимо избегать самолечения по народным методам. Все это может привести к фатальным последствиям для беременной женщины и ее будущего малыша. Регулярное посещение женской консультации, прохождение необходимых обследований и сдача анализов поможет выявить проблемы еще на стадии их появления.
Соблюдение режима на ранних сроках беременности
Вопреки всеобще принятому мнению относительно того, что беременность – нормальное состояние для любой представительницы прекрасного пола детородного возраста, проблемы возникают у многих женщин. Некачественное питание (даже в обычных помидорах могут содержаться пестициды) или соблюдение различных диет для снижения веса (к чему хотя бы раз прибегали все девушки, желающие приблизиться к идеалам современной моды) приводит к различным нарушениям в организме.
Отсутствие сбалансированного содержания белков, жиров и углеводов в пище может стать причиной проблем с вынашиванием на первом триместре беременности. Поэтому к составлению своего меню следует отнестись с особым вниманием. Выбирайте продукты с высоким содержанием витаминов, белков и жиров. Обязательно включайте в рацион много фруктов и овощей (по сезону).
Необходимо избегать фаст-фуда, продукции быстрого приготовления, полуфабрикатов и газированных напитков, которые содержат множество вредных жиров, красителей и ароматизаторов. Под огромным вопросом остаются приправы, содержащие в себе глютамат и стабилизаторы вкуса, которые повышают аппетит. Это может привести к чрезмерному набору веса, проблемам с зачатием, вынашиванием и развитием будущего малыша.
Правильное питание во время беременности – хорошо, но не стоит забывать и о распорядке дня. Спать будущим мамам следует не менее восьми часов в сутки. Запомните раз и навсегда: нужно давать полноценный отдых организму. Избегайте повышенных физических нагрузок, поднятий тяжестей и работы на износ. Многие современные женщины занимаются отнюдь нелегким трудом и выжимают из себя все соки, чтобы обеспечить достойный прожиточный уровень своей семье. При необходимости следует сменить поле деятельности и, прежде всего, побеспокоиться о себе и здоровье собственного, еще не рожденного малыша.
Стоит избегать стрессовых ситуаций. Нужно помнить, что еще несформированный плод чувствует все тоже, что и мама. Любое эмоциональное напряжение представительницы прекрасного пола отражается на развитии нервной системы будущего ребенка. Отбросить все проблемы получится не у каждой женщины, но минимизировать стресс можно и нужно. При повышенной возбудимости по назначению врача разрешается прием различных седативных препаратов. Причем независимо от личного желания и позиции, следует соблюдать рекомендации специалиста, который является посредником между мамочкой и малышом, заботясь о здоровье обоих.
Как заботиться о себе и малыше на ранних сроках беременности
Для каждой будущей матери важно помнить, что теперь она уже не одна. И от каждого ее поступка зависит крохотное существо. Как было упомянуто выше, правильное питание, строгое соблюдение режима, отсутствие чрезмерных физических и эмоциональных нагрузок – основополагающие факторы для вынашивания и рождения здорового ребенка. Отказ от вредных привычек до зачатия и наступления беременности будет одним из кирпичиков в этом фундаменте. Помимо этого, при проблемах с мочеполовой системой необходимо пройти лечение застарелых заболеваний, предварительно сдать анализы на совместимость между родителями и проверить отсутствие противопоказаний к совместному зачатию.
Причем не стоит бездействовать, если появляются болевые ощущения в тазу, а также при появлении различных выделений. Необходимо срочно обратиться к лечащему врачу, а при возникновении любых подозрений на возможность выкидыша – позвонить в скорую помощь, не дожидаясь приема в больнице.
Никакого самолечения! У каждой женщины в момент беременности могут быть абсолютно различные диагнозы, независимо от того, схожа ли симптоматика или нет. Определить проблему и назначить правильное лечение на ранних сроках беременности смогут только опытные гинекологи, проведя обследование.
Чтобы избежать рисков и угроз на первом триместре вынашивания ребенка во время беременности, необходимо настроиться на позитивный лад. Прогулки на свежем воздухе, полноценный отдых, спокойствие на работе и в семье, любовь родных и близких помогут будущей матери подготовиться к рождению ребенка, не беспокоясь о проблемах.
Когда требуется вмешательство
Как бы жестоко и печально не звучало, но не всегда стоит бороться за жизнь ребенка. В некоторых случаях сохранение беременности не только невозможно, но и опасно, так как это может привести к летальному исходу. Однако прежде чем решаться на столь серьезный шаг, предварительно следует проконсультироваться с несколькими специалистами.
- Физиологические патологии у плода
Итак, вы обратились в больницу и вам поставили тяжелый диагноз (детский церебральный паралич, порок сердца и т.д). Сохранить ребенка или нет? Все зависит от того, насколько серьезно заболевание и каковы его последствия. И не стоит затрагивать морально-этические нормы.
- Замирание плода
Итак, на двенадцатой неделе вам нужно сделать ультразвуковое исследование, чтобы выявить аномалии. На этом сроке уже можно определить, как развивается плод. И если он замер, следует срочно делать аборт, чтобы сохранить жизнь женщине. Иначе она может умереть.
- Патологии у женщины
Сахарный диабет, лейкоз, онкологические и инфекционные заболевания – в данном случае сохранения плода также противопоказано. Здесь есть два варианта: ребенок либо будет с отклонениями, либо во время родов произойдут осложнения, из-за чего мать может погибнуть. Шанс, что все пройдет хорошо, есть, но очень небольшой. Если же вы решили рискнуть, ложитесь на сохранение в роддом (как на раннем сроке, так и перед родами).
Нахождение на стационаре на ранних сроках беременности
Прежде чем принимать решение об отказе от госпитализации (при угрозе потери ребенка, при кровотечении и сильной боли внизу живота на ранних сроках беременности), стоит правильно оценить возможные риски. Иногда женщинам кажется, что можно отлежаться дома, просто избежав физических и эмоциональных нагрузок. Но так ли это на самом деле? Обычная уборка квартиры или приготовление пищи для супруга приводит к неожиданным последствиям для будущей мамы (к потере малыша или к проблемам со здоровьем).
Именно поэтому при малейшей угрозе выкидыша на первом триместре необходимо ложиться в больницу. Запомните раз и навсегда: никакие знахари, народные рецепты и «знающие» люди не спасут жизнь еще не родившемуся ребенку. А порой даже часовое ожидание может привести к летальному исходу представительницы прекрасного пола.
Также не стоит слушать страшные истории рожавших мамочек. Важно учитывать, что у каждой женщины свои физиологические особенности и то, от чего может произойти прерывание беременности у одной, не всегда станет проблемой для другой. Определить угрозу может только специалист, взяв у вас анализы и проведя ультразвуковое исследование (УЗИ).
Стоит учитывать, что риск срыва беременности достаточно велик. Правильное лечение, назначенное наблюдающим ее специалистом, постельный режим и медикаменты помогут сохранить плод и избежать возможных пороков. Пренебрегать лечением не стоит, так как большинство проблем можно купировать на начальных стадиях. Поэтому не нужно ожидать глобальных изменений в организме матери, чтобы, в конце концов, обратиться к гинекологу. Самолечение и пренебрежение рекомендациями врача зачастую приводит к непоправимым последствиям, которые влекут за собой не только потерю малыша, но и вызывают проблемы со здоровьем у беременной.
Угроза выкидыша на раннем сроке: причины и лечение

Угроза прерывания беременности – достаточно частый диагноз. Услышав его от врачей, не стоит паниковать. Угроза – это ещё не выкидыш, и современные доктора знают немало способов устранения возникшей проблемы. Но будущим мамочкам надо знать, что это такое, причины этого состояния и лечение.
Что такое угроза выкидыша
Выкидыш – это самопроизвольное прерывание беременности. Выделяются два типа выкидышей:
- Преклинический спонтанный аборт или биохимическая беременность – диагноз, который ставят, когда сам эмбрион обнаружен не был из-за маленького срока, но уровень ХГЧ в крови и моче уже повышался.
- Спонтанный аборт (выкидыш) – патологическое прерывание диагностированной беременности, которое произошло ранее 20 акушерских недель (18 недель после зачатия).
Если потеря ребёнка произошла после 20–22 недели – её называют преждевременными родами.
Следует отметить, что в современном акушерстве не существует диагноза «угроза выкидыша», это понятие устарело. Риск потерять ребёнка есть у любой беременной женщины, и врачи действительно могут оценить вероятность невынашивания. Но теоретическая возможность выкидыша – это не болезнь и не диагноз. Более того, по подсчётам специалистов, каждая пятая беременность срывается на ранних сроках, ещё до наступления задержки. Женщина в таком случае не замечается изменений в своём состоянии и воспринимает кровотечение как очередную менструацию.
Когда врачи говорят об угрозе выкидыша, они подразумевают высокую вероятность прерывания беременности. Но риск не лечится, необходимо определить причину невынашивания и принять решение о необходимости спасения эмбриона. В большинстве случаев выкидыш является биологически целесообразным, поэтому никакая сохраняющая терапия не нужна.
Почему возникает
Остановить начавший выкидыш очень непросто, поэтому надо постараться не допустить его. Главные причины потери плода:
- Генетические нарушения у зародыша. Примерно 75% беременностей прерываются именно из-за дефектного зачатия. Таким образом организм женщины избавляется от нежизнеспособного эмбриона, поэтому останавливать такой выкидыш не надо.
- Нарушение гормонального фона. Привести к прерыванию беременности может недостаток прогестерона. Бывает это не часто, и такой выкидыш легко остановить приёмом гормональных препаратов. Если же причина в избытке мужских половых гормонов или вырабатываемых корой надпочечников и щитовидной железой, то лечение будет боле сложным и менее результативным.
- Резус-конфликт. Если у женщины отрицательный резус-фактор крови, а зародыш унаследовал от отца положительный, то материнский организм может воспринять плод как чужеродное тело и постараться избавиться от него.

Резус-конфликт плода и матери

Невысокий уровень прогестерона в лютеиновой фазе — одна из причины выкидыша
Симптомы и признаки
Угроза выкидыша на ранних сроках редко проявляется какими-либо симптомами. Если же они есть, то мало отличаются от обычных признаков беременности. Дискомфорт в нижней части живота – достаточно распространённое явление, как и ощущение напряжения. Кровомазание также нередко встречается при имплантации плодного яйца и некоторое время после неё.
Сама будущая мамочка не может определить у себя угрозу выкидыша, но это может сделать врач. Во-первых, он может изучить анамнез женщины и состояние её здоровья на данный момент, что даст возможность сделать некоторые прогнозы. Если риск невынашивания высок, то доктор может назначить регулярные анализы крови, чтобы отслеживать уровень прогестерона и ХГЧ. Снижение их количества свидетельствует о возможном прерывании беременности.
Многие женщины путают имплантационное кровотечение и угрозу выкидыша. Небольшое количество кровянистых выделений примерно через неделю после зачатия является нормой.
Нередко угрозу выкидыша диагностируют по УЗИ. Это неправильно. Во-первых, безопасность ультразвукового исследования для плода на ранних сроках не доказана. Во-вторых, воздействие звуков высокой частоты может провоцировать гипертонус матки. Некоторые специалисты утверждают, что такая диагностика сама по себе может вызывать угрозу прерывания беременности.
Способы предотвращения
Лучшая профилактика угрозы выкидыша на ранних сроках – осознанное планирование беременности. Если женщина заранее пройдёт медицинское обследование и убедится, что со здоровьем у неё всё нормально – это значительно снизит риски прерывания. Также очень важно вовремя отказаться от вредных привычек и бесконтрольного приёма лекарств.
Отдельно стоит вспомнить о гипердиагностике. В наше время это очень распространённая проблема: неграмотные или недобросовестные врачи, используя все достижения современной медицинской науки, находят у женщины даже те заболевания, которые никаких рисков для беременности не несут. А затем принимаются их лечить, исключая саму вероятность зачатия. Например, опасность скрытых инфекций сильно преувеличена. Бессимптомное носительство в большинстве случаев ничем не грозит, а заставляя женщину принимать антибиотики, доктора не дают ей возможности забеременеть до окончания терапии.
Что делать и как лечиться?
Угроза выкидыша, тем более на раннем сроке – это не повод паниковать и немедленно начинать сохраняющую терапию. Как мы уже говорили, в большинстве случаев беременность прерывается из-за хромосомных аномалий плода, несовместимых с жизнью. Слишком активное сохранение такого дефектного зачатия только оттянет во времени гибель эмбриона и сделает аборт более болезненным, как физически, так и психологически. Лечение оправдано только в тех случаях, когда беременность прерывается из-за нарушений гормонального фона или резус-конфликта.
Медикаментозное лечение
Сохраняющая терапия – болезненная тема отечественной гинекологии. Дело в том, что механизмы зачатия и вынашивания беременности очень сложны, и современная наука ещё не знает всех тонкостей. Любые вмешательства в этот процесс проводятся практически вслепую, поэтому в большинстве развитых стран мира при угрозе выкидыша на ранних сроках рекомендуется выжидательная тактика.
Большинство препаратов прогестерона имеют настолько низкую концентрацию действующего вещества, что действуют, скорее, как плацебо.
Отечественные врачи в такой ситуации стараются всеми силами сохранить беременность и часто делают много лишних и бессмысленных шагов, грубо вмешиваясь в функционирование организма. Хуже всего то, что сохраняющей терапии с доказанной эффективностью не существует.
- Прогестерон (Дюфастон, Утрожестан, Эндометрин) – это гормональные препараты, призванные компенсировать недостаточность лютеиновой фазы. Каждый месяц после овуляции в фолликуле на месте вышедшей из него яйцеклетки образуется особый эндокринный орган – жёлтое тело. Он функционирует до конца цикла и начала менструации. Задача этого органа – выработка прогестерона, который готовит эпителий матки к имплантации и поддерживает его в таком состоянии. После имплантации плодного яйца оно начинает вырабатывать ХГЧ, стимулирующий жёлтое тело к увеличению производства этого гормона. Если оплодотворение не произошло, то постепенно уровень прогестерона падает, внутренние слои эндометрия отслаиваются и начинается менструальное кровотечение. Но по неизвестной причине у некоторых женщин происходит сбой гормонального фона, и рост уровня прогестерона не происходит даже после имплантации. Это грозит отслойкой эндометрия вместе с плодным яйцом. И только в таких случаях оправдано применение таблеток, таких как Дюфастон, Утрожестан и других подобных препаратов, помогающих избежать отторжение плода.
- Папаверин, магнезия и другие спазмолитики при угрозе выкидыша не показаны, так как мускулатура матки на ранних сроках к ним нечувствительна. Они могут воздействовать на матку только на больших сроках, когда начинаются потуги при преждевременных родах. Их широкое применение в отечественных больницах в самом начале беременности объясняется дешевизной и относительной безопасностью.

Дюфастон – самое популярное лекарство, назначаемое при угрозе выкидыша
Немедикаментозная терапия
Иногда при угрозе прерывания беременности на раннем сроке женщинам рекомендуют электроанальгезию, электрорелаксацию матки, иглорефлексотерапию, электрофорез магния. Это методы, которые не имеют никакого отношения к доказательной медицине. Их результат непредсказуем, а безопасность и эффективность не изучены.
Назначение прогестерона до момента оплодотворения делает невозможной овуляцию, а значит и зачатие.
Единственное, что можно порекомендовать женщине в таком состоянии – отдых и покой. Нужно взять больничный на работе, больше лежать и стараться настроиться на позитив. Половые отношения лучше отложить на потом.
Если случилось худшее
Если предотвратить угрозу всё же не получилось, и беременность прервалась на раннем сроке, это может стать сильным ударом для женщины. Но паниковать не надо, необходимо разобраться в причинах. В большинстве случаев выкидыши случаются из-за нежизнеспособности эмбриона и, скорее всего, в следующий раз всё будет нормально.
Многие женщины после выкидыша впадают в депрессию и боятся опять забеременеть. В таком случае лучше обратиться к психологу, чтобы решить проблему как можно скорее.
На всякий случай можно несколько циклов последить за уровнем прогестерона в крови. Хотя недостаточность лютеиновой фазы встречается редко, исключить её не помешает, как и провериться на инфекционные заболевания половой сферы. Вспомните, не мог ли спровоцировать выкидыш приём лекарств, алкоголя или других веществ.
Если врачи не находят видимых причин спонтанного аборта, необходимо настроиться на лучшее и начать приём фолиевой кислоты. Как только организм восстановится – можно планировать беременность.
Угроза выкидыша на раннем сроке – это не диагноз и в большинстве случаев не требует никакого лечения. Сохраняющая терапия оправдана только при нарушениях гормонального фона или резус-конфликте. В остальных случаях рекомендуется выжидательная тактика.
Как убрать пигментные пятна
Веснушки, лентиго, мелазма — все, кто знает эти слова, наверняка не раз задавали себе вопрос: «Как убрать пигментные пятна?» Даем список полезных рекомендаций для тех, кто мечтает как можно быстрее убрать пигментацию.


Анастасия Зарипова Автор

Александр Прокофьев Дерматолог

Екатерина Лазакович Дерматолог
Что такое пигментные пятна?

Обычно к врачам обращаются со следующими видами гиперпигментации.
Веснушки

Лентиго
Представляет собой пигментированное плоское или слегка приподнятое пятно с четким краем. Есть несколько видов лентиго, в том числе — солнечное, вызываемое ультрафиолетовым излучением. Цвет пятен в основном однородный, пигментация стойкая, самостоятельно не исчезает.
Мелазма
Мелазма — это нарушение пигментации кожи, обычно развивается в области лица и шеи. Проявляется оно неравномерно в виде светлых и темных пятен на кожных покровах. Пятнышки достаточно четкие и расположены, как правило, на открытых участках кожи. Что важно? Пигментные пятна при мелазме не шелушатся. Осенью и зимой они обычно светлеют, а летом становятся ярче.
Фотостарение
Причины пигментных пятен на лице
Причин появления пигментных пятен несколько. Расскажем об основных.
Ультрафиолет
Солнце — один из главных (если не главный) провокаторов образования пигментных пятен. Ультрафиолет повреждает клетки, вызывая защитную реакцию в коже. На этом фоне активизируется деятельность меланоцитов, а значит, и меланина, который неравномерно откладывается в коже, особенно в местах наиболее подверженных солнечному облучению. В результате на носу и щеках появляются пигментные пятна.
Гормональные колебания
Еще одна из причин появления нежелательной пигментации — гормональные колебания. Обычно такое происходит во время беременности, в период лактации или из-за приема контрацептивов. Чаще всего, когда организм начинает работать в обычном режиме, проблема исчезает. Но, увы, всегда бывают исключения.
Различные заболевания
Гиперпигментация может свидетельствовать о том или ином заболевании. Например, проблемах с печенью, почками. Как убрать пигментные пятна на лице в этом случае, должен решать только врач.
Последствие косметологических процедур
Наш тест поможет узнать, какая косметологическая процедура вам нужна.
Как убрать пигментные пятна на лице у косметолога

Косметологи призывают беречься от солнца Ультрафиолетовые лучи снижают иммунитет кожи, сушат ее, провоцируют фотостарение и появление пигментных пятен.
Эффективное удаление гиперпигментации зависит от глубины ее залегания: чем глубже и больше скопление меланина, тем труднее от него избавиться. Расскажем об основных методах борьбы с пигментными пятнами.
Фототерапия
Советуем присмотреться к аппаратным методикам борьбы с пигментацией. Фототерапия — это лечение широкополосным импульсным светом. В отличие от лазера, он не «выжигает» верхний слой кожи, а нагревает его, активизируя процессы выработки нового коллагена и эластина.
Определенный температурный режим позволяет бороться и с пятнами — это не больно и не горячо. Чтобы получить видимый результат, достаточно 5–7 сеансов.
Лазерная шлифовка
Лазеры действительно помогают быстро вывести пигментные пятна на лице. Но не за одну процедуру. Лучи прогревают кожу достаточно глубоко и стимулируют активное обновление кожи. С отшелушенным поверхностным слоем нередко исчезает и пятно, при глубоком залегании оно становится значительно бледнее. После процедуры возможна стандартная реакция на аппаратные методики: покраснение и отек, которые исчезнут в течение пары дней при четком следовании рекомендациям косметолога.
Мезотерапия
Одним из самых щадящих методов, позволяющих убрать пигментацию на лице, является мезотерапия. Методика основана на введении специальных препаратов (мезококтейлей) в кожу, зачастую непосредственно в места скопления меланина. Все зависит от локализации пигментного пятна на лице и его глубины. Рецептура и курс подбираются индивидуально. Как правило, требуется 3-7 процедур.
Химический пилинг
Одна из самых популярных процедур по избавлению от пигментных пятен. Так же как при лазерной шлифовке, в ходе поверхностного пилинга (например, гликолевого или ретиноевого) происходит постепенное удаление верхнего слоя кожи, вместе с которым сходит и пигментное пятно (в идеале). Придется запастись терпением: чтобы «стереть» даже небольшое пигментное пятно, понадобится курс процедур.
Как вывести пигментацию на лице в домашних условиях с помощью косметики
Можно ли убрать пигментные пятна на лице с помощью косметических средств? Стереть их с лица словно ластиком не получится. Но сделать их менее заметными вполне под силу кремам и сывороткам, в состав которых входят ингредиенты, отшелушивающие кожу, а также блокирующие синтез меланина и воздействующие на фермент тирозиназу, участвующий в этом процессе.
Вот главные герои кремов от пигментации.
Койевая кислота — одна из АНА-кислот с отшелушивающим действием.
Арбутин — растительный компонент, который содержится в толокнянке и ежевике. В сочетании с койевой кислотой его действие усиливается.
Аскорбиновая кислота (витамин С) — антиоксидант, который также способен выравнивать тон кожи и стимулировать синтез коллагена.
Азелаиновая кислота также способна выравнивать тон кожи.
Гликолевая кислота обладает отшелушивающим действием.
Транексамовая кислота способствует уменьшению синтеза меланина.
Ниацинамид (витамин В3) не только успокаивает кожу, но и ограничивает распространение меланина.
Ночной микропилинг, ускоряющий обновление клеток Nightly Refining Micro-Peel Concentrate, Kiehl’s
В основе средства экстракт шелухи киноа, смесь фруктовых кислот, фитиновая кислота, экстракт кактуса. Ночной микропилинг помогает ускорению естественного процесса обновления клеток, а также смягчению и разглаживанию кожи. Хорошо выравнивает тон.
Ампулы Revitalift Лазер х3, L’Oréal Paris
Сыворотка в ампулах обладает пилинг-эффектом благодаря 10% гликолевой кислоты в составе. Кожа обновляется, пигментные пятна становятся менее выраженными.
Cыворотка-пилинг ночного действия LiftActiv Peptide-C, Vichy
Удаляет омертвевшие клетки кожи, стимулирует обновление кожи, улучшает цвет лица. Действие основано на отшелушивающем эффекте комплекса гликолевой и лимонной кислот. Среди других активных ингредиентов — выравнивающий тон витамин С и увлажняющая гиалуроновая кислота. Согласно исследованиям, через 7 дней ежевечернего применения ампул пигментные пятна становятся менее выраженными на 7%, через месяц — на 21%, через 2 месяца — на 38%.
Высокоэффективная сыворотка против пигментации и стойких пигментных пятен Discoloration Defense Serum, SkinCeuticals
Позволяет снизить выраженность пигментации, в том числе стойких пигментных пятен, благодаря активным ингредиентам с доказанной эффективностью:
транексамовая кислота (1,8%) делает пятна менее заметными;
ниацинамид (5%) также сокращает пигментацию;
HEPES (5%) способствует эксфолиации и обновлению кожи.
Антиоксидантная высокоэффективная сыворотка Phloretin CF, SkinCeuticals
Способствует заметному уменьшению пигментации, а также корректирует возрастные изменения и предупреждает преждевременное старение.
Антиоксидантный высокоэффектинвый гель против признаков старения и гиперпигментации Phloretin CF Gel, SkinCeuticals
Технология «сыворотка в геле» обеспечивает контролируемую доставку активных компонентов. В формуле соединены мощные антиоксиданты: чистая L-аскорбиновая кислота (10%), феруловая кислота и флоретин. Они дополняют и усиливают друг друга, создавая эффект синергии. Дополнительный бонус, помимо сокращения пигментации, защита от негативного воздействия окружающей среды.
Сыворотка для ровного тона кожи Clearly Corrective Dark Spot Solution, Kiehl’s
В формуле сыворотки сконцентрированы витамин С, экстракт пиона и белой березы — мощные компоненты, способствующие уменьшению интенсивности пигментных пятен, появившихся вследствие возрастных изменений и воздействия УФ-лучей.
Можно ли убрать пигментные пятна на лице народными средствами

Домашние маски вряд ли избавят от пигментных пятен, но зато окажутся отличной расслабляющей процедурой. © Getty Images
Крем или сыворотку от пигментации действуют эффективнее. Но многие рассчитывают на народные методы и подручные средства, из которых можно приготовить маску, отвар или компресс. Считается, что осветляющим действием обладают:
Мы на Skin.ru уверены, что гораздо рациональнее использовать готовое средство со строго выверенной дозировкой тщательно подобранных и протестированных компонентов.
Совсем иначе обстоит дело с домашними масками, тониками, кремами, приготовленными собственными руками. Например, делая маску из лимона или киви, которые славятся в народе способностью убирать пигментные пятна, вы рискуете получить химический ожог кожи из-за концентрации кислот. Для любителей народного творчества мы дадим несколько безобидных рецептов, которые помогут бороться с пигментацией на лице, но все же призываем по возможности использовать готовые средства или обратиться к косметологу.
Маска из петрушки
Вам понадобится пучок зелени, который необходимо хорошо промыть. Мелко нарежьте петрушку и залейте стаканом кефира. Дайте настояться смеси около 4-х часов. Затем состав можно нанести на лицо в виде маски и оставить на 25-30 мин.
Дрожжевая маска с соком лимона
Смешайте в чашке около 20 г мягких дрожжей с 1 ст. л. сока лимона или грейпфрута. Все хорошенько смешайте и нанесите на очищенную кожу на 20-30 минут. Затем смойте теплой водой.
Маска с куркумой
Смешайте ч. л. куркумы и 2/3 ч. л. лимонного сока до консистенции жирной сметаны. Нанесите средство на очищенную кожу и оставьте на 15-20 минут. Смойте теплой водой.
Как предотвратить появление пигментных пятен
Едва ли не единственный способ профилактики — защита от солнца. Поэтому при склонности к образованию пигментных пятен крем с SPF должен стать рутинным средством.
Осенью и зимой необходим дневной или тональный крем с SPF 15-30. Для очень светлокожих должен быть еще выше.
Летом в средней полосе SPF-фактор может варьироваться от 30 до 50 единиц.
В тропическом климате не обойтись без SPF 50+.
Правило «пятидесятки» также распространяется на альпинистов и любителей кататься на горных лыжах и сноуборде. Солнце, отражающееся от снега, легко может спровоцировать ожог кожи и пигментные пятна.
Как убрать пигментные пятна на лице?
Пигментные пятна на лице имеются у многих людей, но особенно остро эта проблема стоит для женщин. Подобный косметический дефект не только портит внешность, но и доставляет психологический дискомфорт. Неудивительно, что большинство женщин думают, как убрать пигментные пятна на лице, но чтобы этот процесс был максимально эффективным, необходимо сначала выяснить причину их появления.
Причины появления пигментных пятен на лице

Причины появления пигментных пятен на лице многообразны, среди них:
Период вынашивания плода. Появление пятен в этом случае вызвано гормональным сбоем. После родов они часто проходят самостоятельно, однако в некоторых случаях сохраняются еще на протяжении длительного времени;
Недостаток поступления в организм фолиевой кислоты. В итоге происходят нарушения в функционировании кровеносной и иммунной системы человека;
Негативное влияние на кожу ультрафиолетовых лучей. Особенно опасно находиться на солнце во время его максимальной активности, которая наблюдается в летние и весенние месяцы;
Некоторые компоненты косметических средств, парфюма, предметов личной гигиены, особенно в том случае если косметика некачественная, способны приводить к усиленной пигментации кожи;
Прием некоторых лекарственных препаратов. Особую опасность в этом плане представляют собой антибактериальные средства и гормоны;
Чрезмерное пребывание на солнце, увлечение загаром;
Возраст. Чем старше становится человек, тем больше пигментных пятен у него появляются. Причем они возникают на открытых участках тела (на лице, на руках, в зоне декольте). Такие пятна часто называют старческой рябью.
Косметические процедуры по удалению пигментации
Определившись с причиной появления пигментных пятен на лице, можно составить индивидуальный план борьбы с ними. В некоторых случаях достаточно будет применения отбеливающих кремов, компрессов, отваров, а иногда требуется использование более радикальных мер. Это может быть химический пилинг, дермабразия и иные салонные процедуры.
Фототерапия

Фототерапия является современным методом устранения пигментных пятен. Эффект можно будет ощутить уже после первой процедуры. Во время сеанса происходит воздействие на пятно посредствам фотовспышек. В итоге меланин разрушается, пигментация становится менее заметной или вовсе пропадает.
Преимущества метода фототерапии при избавлении от пигментации:
Атравматичность процедуры. Кожные покровы остаются целыми, что сводит риск инфицирования к нулю. После проведения сеанса фототерапии не остается шрамов и рубцов;
Отсутствие боли. Возможно возникновение ощущения незначительного покалывания кожи лица во время сеанса;
Ускоренный восстановительный период;
Как и любая другая процедура, фототерапия имеет ряд противопоказаний, среди которых:
Герпетические высыпания в зоне обработки;
Нарушения свертываемости крови;
Химический пилинг

Химический пилинг предполагает нанесение на кожу специальных веществ, которые активно отшелушивают старые клетки и тем самым отбеливают пигментные пятна.
Различают несколько разновидностей пилинга:
Поверхностный. При этом воздействию подвергаются верхние слои кожи. Провести процедуру можно за год от 4 до 10 раз. Важно, чтобы интервал между сеансами очищения составлял не менее 10 дней;
Пилинг срединный, направленный на очищение более глубоких слоев эпидермиса. Этот пилинг можно делать один раз в 30 дней;
Пилинг глубинный, затрагивает глубокие слои эпидермиса. Этот вид пилинга можно выполнять не чаще 1 раза в 6 месяцев.
Особенности процедуры и ее последствия:
Во время сеанса очищения возможно ощущение чувства жжения. Оно может сохраняться до 24 часов;
Гиперемия кожных покровов является естественной реакцией кожи. Покраснение может сохраняться до 24 часов. Если был проведен глубинный пилинг, то гиперемия может оставаться еще на протяжении 14 дней;
Возможно появление волдырей на коже, либо рубцов. Это происходит при глубоком очищении, либо при недостаточной квалификации мастера, который не соблюдал технику проведения процедуры.
Выведение при помощи лазера
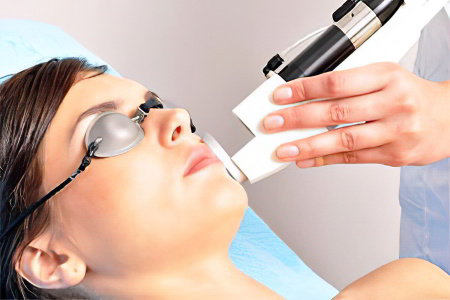
Лазерное удаление пигментных пятен является наиболее щадящей и безопасной из всех имеющихся современных салонных методик. Косметолог имеет возможность воздействовать только на ограниченный участок кожи, самостоятельно выбирая место обработки. Здоровая кожа при этом не страдает. Кожа на обработанном участке начинает отшелушиваться, и спустя две недели пятно исчезает.
Высокая эффективность процедуры;
Для удаления пигментации достаточно 1-2 сеансов.
От лазерного отбеливания следует отказаться женщинам во время вынашивания ребенка.
Нельзя проводить процедуру во время лактации, а также при следующих состояниях организма:
Свежий загар в зоне обработки;
Наличие воспаления на коже.
Косметические средства

Выбор косметических средств для устранения пигментных пятен очень широк. Это различные кремы, сыворотки, маски, пилинги, лосьоны. Они разработаны для разных типов кожи, способствуют ее отбеливанию и отшелушиванию.
Среди наиболее популярных средств можно выделить:
Ахромин – отбеливающий крем, который защищает кожу от негативного влияния солнечных лучей. Это позволяет не только избавиться от пигментации, но и предотвратить повторное появление пятен;
Клотримазол – мазь, которая направлена на устранение самых разнообразных проблем кожи, в том числе, на устранение пигментации;
Бадяга – в состав этого крема входит кремнезем, который обладает выраженным отшелушивающим эффектом, а значит, позволяет отбелить кожу;
Vichy крем – позволяет эффективно и быстро избавиться от пигментных пятен, даже от самых темных. Его рекомендуют использовать при веснушках и при старческой ряби;
Косметическая белая глина обладает отбеливающим эффектом. Чтобы его усилить, можно добавить в средство сок лимона.
Как избавиться от пигментных пятен на лице в домашних условиях?
Предлагаем вашему вниманию несколько натуральных средств для лечения пигментных пятен на лице и теле. Некоторые рецепты могут показаться необычными и не слишком внушающими доверие, однако их эффективность была подтверждена результатами международных научных исследований.
Если вы уже устали искать ответ на вопрос, как избавиться от пигментных пятен на лице в домашних условиях, возьмите на вооружение эти методы. Они безопасны, не требуют существенных затрат и легко осуществимы в домашних условиях.
Яблочный уксус

Яблочный уксус содержит уксусную кислоту, которая, как свидетельствуют проведенные тесты [1] , может уменьшить или даже нейтрализовать гиперпигментацию на коже.
Чтобы использовать это средство:
смешайте яблочный уксус и воду в небольшой емкости;
нанесите раствор на темные пятна с помощью ватного тампона и оставьте на две-три минуты;
умойте лицо или другой обработанный участок тела теплой водой;
повторяйте процедуру дважды в день, пока не достигнете желаемых результатов.
Алоэ вера

Алоэ вера содержит алоин — натуральное вещество, обладающее мягкими депигментирующими свойствами. Эффективность лечения пигментных пятен с помощью алоэ вера была доказана по итогам научного исследования, проведенного в 2012 году [2] . Чтобы быстрее избавиться от досадных несовершенств, лучше брать не сырые листья комнатного растения, а концентрированный гель алоэ вера, который можно приобрести в аптеке.
Использовать его очень просто:
нанесите состав на пигментированные участки перед сном и ложитесь отдыхать;
утром смойте гель теплой водой, кожа при этом станет мягкой и гладкой;
повторяйте ежедневно, пока не исчезнут все гиперпигментации.
Красный лук

Экстракт красного лука выступает популярным ингредиентом косметических и лечебных кремов для осветления кожи и удаления рубцов. Международное исследование показало [3] , что сушеная шелуха красного лука позволяет быстро избавиться от пигментных пятен на лице и теле.
Чтобы не искать кремы и маски против гиперпигментации, содержащие экстракт красного лука, изготовьте отбеливающее средство сами:
натрите красную сладкую луковицу на мелкой терке;
отожмите сок через марлю;
нанесите его на проблемный участок с помощью ватного тампона;
подержите 15 минут и смойте водой;
делайте эту простую процедуру каждый день, пока пигментные пятна не исчезнут.
Можно также приготовить отвар из шелухи красного лука:
стакан шелухи залейте таким же объемом воды, вскипятите и проварите 10 минут;
оставьте под закрытой крышкой настаиваться на 2 часа;
процедите отвар и перелейте в баночку, храните в холодильнике;
наносите средство на пигментные пятна ежедневно до их побледнения.
Экстракт зеленого чая

Одно из недавних исследований полезных свойств зеленого чая [4] показывает, что его экстракт обладает выраженным отбеливающим действием. Можно попытаться приобрести готовый экстракт в аптеке или интернет-магазине, но есть способ проще. Воспользуйтесь обычными чайными пакетиками, однако учитывайте, что продукт должен быть превосходного качества и абсолютно чистый, без ароматических добавок.
Если вы хотите попробовать убрать пигментные пятна зеленым чаем, выполните следующие действия:
заварите пакетик кипятком на три-пять минут;
достаньте его из чашки и положите на блюдце, чтобы он остыл не обжег вам кожу;
наложите пакетик на пигментированное место и держите 15-20 минут;
повторяйте такие аппликации дважды в день, пока не будете довольны результатом.
Настой черного чая

Исследование на животных, проведенное в 2011 году [5] , показало, что крепкий настой обычного черного чая осветляет темные пятна на теле морских свинок. Ученые применяли это средство дважды в день на протяжении четырех недель, и результаты оказались впечатляющими.
Попробуйте избавиться от пигментных пятен с помощью этого продукта, ведь он есть в каждом доме:
заварите столовую ложку хорошего листового черного чая в чашке кипятка;
настаивайте чай два часа, затем процедите, чтобы убрать заварку;
окунайте в настой ватный тампон и прикладывайте к пятну на 10-15 минут;
проводите эту процедуру каждый день до получения нужного эффекта.
Экстракт солодки
Экстракт солодки содержит биологически активные вещсетва, которые, как показывает исследование [6] , эффективно удаляют мелазмы и любые гиперпигментации, обусловленные воздействием ультрафиолета. Многие солнцезащитные кремы и лечебные мази против солнечных ожогов содержат экстракт солодки. Попробуйте воспользоваться ими, чтобы удалить пигментные пятна с лица или тела.
Можно также приобрести в аптеке сушеную солодку — это популярное средство от кашля. Заварите лечебную траву так, как указано на упаковке, и применяйте для ежедневных примочек — это наверняка позволит осветлить гиперпигментации.
Молоко

Как само молоко, так и кисломолочные продукты (кефир, сметана, ряженка, простокваша) эффективно осветляют кожу. Это было доказано научным исследованием [7] . К положительному результату приводит молочная кислота, которая в наибольшей концентрации содержится именно в цельном молоке.
Использовать этот метод лечения пигментных пятен в домашних условиях очень просто:
Смочите ватный тампон в теплом молоке;
Втирайте молоко в проблемные участки кожи дважды в день до получения желаемого эффекта.
Томатная паста

Результаты научного исследования [8] , опубликованные в Британском журнале дерматологии в 2011 году, свидетельствуют о том, что томатная паста, богатая ликопином, хорошо защищает кожу как от краткосрочного, так и от регулярного негативного воздействия солнечных лучей.
Участники контрольной группы потребляли по 55 граммов томатной пасты с оливковым маслом ежедневно в течение 12 недель. Если вы страдаете кожной гиперпигментацией именно из-за избытка ультрафиолета, обязательно употребляйте свежие помидоры и почаще используйте томатную пасту при приготовлении блюд.
Экстракт орхидеи
Экстракт орхидеи сопоставим по эффективности с витамином C, когда речь заходит об удалении пигментных пятен на лице или теле. Это подтверждают итоги научного исследования [9] .
Совсем не обязательно пытаться разыскать чистый экстракт орхидеи — это вещество входит в состав многих готовых косметических средств для лечения пигментных пятен на лице. Если вам встретится крем или маска с этим компонентом, в первую очередь попробуйте воспользоваться именно этим продуктом.
Красная чечевица

Натуральные отбеливающие маски для лица на основе красной чечевицы очень популярны, особенно на Востоке. Каких-либо научных подтверждений эффективности этих средств не имеется, зато известно, что чечевица богата антиоксидантами, а они очень полезны для кожи.
Сделать маску от пигментных пятен в домашних условиях просто:
Замочите 50 г промытой красной чечевицы в холодной воде на всю ночь;
Утром измельчите продукт с помощью кухонного комбайна или блендера до состояния однородной пасты;
Нанесите полученный состав на пигментированный участок и оставьте на 20 минут;
Смойте пасту прохладной водой и промокните кожу чистым полотенцем;
Делайте чечевичные маски 2-3 раза в неделю до достижения результата.
Надеемся, эти рекомендации помогут вам как можно скорее избавиться от пигментных пятен на лице или теле. Берегите себя, и будьте здоровы!
Меры профилактики
Для того, чтобы защитить кожу от появления на ней пигментных пятен, следует придерживаться следующих рекомендаций:
Наносить на кожу средства с УФ-фильтрами, которые защищают ее от вредного воздействия солнечных лучей;
Обогащать свой рацион полезными продуктами, содержащими необходимые для здоровья кожи витамины и минералы;
Соблюдать питьевой режим;
Отказаться от вредных привычек.

Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование: Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Пигментные пятна – это гипермеланозы кожи, которые образуются в результате усиленной выработке в ней меланина. Участки пигментации различаются по цвету, по форме, по месту расположения, могут иметься с рождения, а могут быть приобретенными и пр. Пигментные пятна не являются заболеванием кожи, однако, они.
Какой бы ни был крем выбран в качестве отбеливающего средства, он будет разрушать то вещество, которое стало причиной пигментации. Подобный эффект обуславливается входящими в конкретный крем активными химическими веществами. Поэтому, выбирая то или иное средство, нужно внимательно ознакомиться с составом, указанным на его упаковке.
Родинка имеет красный цвет, так как представляет собой разросшуюся сосудистую ткань, внутри которой кровь. В то время как обычные родинки являются кожным новообразованием, красная родинка представлена разросшимся сосудом. При этом разрастание может быть одиночным, а может быть и множественным.


