Фурункул
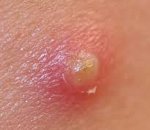
Фурункул — острое гнойное воспаление волосяного фолликула, захватывающее окружающие его мягкие ткани и прилегающую сальную железу. Фурункул начинается с образования плотного инфильтрата, в центре которого формируется некротический стержень, заканчивающийся пустулой. Затем происходит вскрытие пустулы, отхождение стержня вместе с гнойным содержимым и заживление фурункула, после которого на коже остается рубец. Диагностика фурункула включает дерматоскопию, бакпосев отделяемого, анализ крови, исследование иммунной системы, выявление сопутствующих заболеваний и осложнений. Лечение проводится местно в соответствии со стадиями развития фурункула. По показаниям назначается антибиотикотерапия, иммунокоррекция, лечение осложнений.
- Причины возникновения фурункула
- Симптомы фурункула
- Осложнения фурункула
- Диагностика фурункула
- Лечение фурункула
- Профилактика появления фурункулов
- Цены на лечение
Общие сведения
Широко распространено народное название фурункула – «чирей». Это заболевание встречается чаще у взрослых, причем у мужчин более часто, чем у женщин. Рост заболеваемости фурункулами приходится на осень и весну.
Вместе с остиофолликулитом, гидраденитом, фолликулитом, сикозом и стрептококковым импетиго фурункул относится к пиодермиям — группе дерматологических заболеваний гнойно-воспалительного характера. Если остиофолликулит и фолликулит представляют собой поражение исключительно волосяного фолликула, то фурункул протекает с вовлечением в гнойный процесс окружающих фолликул тканей и нередко является осложнением этих заболеваний. Также развитие фурункула может осложнить другие стафило- и стрептодермии.

Причины возникновения фурункула
Основной причиной появления фурункула является стафилококковая инфекция. В ходе многочисленных исследований, которые постоянно проводит дерматология, было доказано, что стафилококки в норме присутствуют на поверхности кожи человека. При этом лишь 10% от общего числа стафилококков являются патогенными микроорганизмами. У пациентов с фурункулами это соотношение изменено и число патогенных стафилококков зачастую достигает 90%. Подобное нарушение микрофлоры кожного покрова может развиться в результате загрязнения кожи, ее дополнительного инфицирования или при снижении реактивности иммунной системы.
Снижение иммунитета, в свою очередь, может быть обусловлено хроническими заболеваниями и инфекционными процессами в организме (туберкулезом, хроническим пиелонефритом, бронхитом, гепатитом, синуситом, тонзиллитом и т. п.); метаболическими нарушениями (сахарный диабет, эндокринное ожирение); длительной терапией глюкокортикостероидами; применением цитостатиков и других медикаментозных препаратов, направленных на подавление иммунной системы (у пациентов с лимфомой, раком желудка, аденокарциномой почки, раком молочной железы, саркомой матки и другими онкологическими заболеваниями).
Проникновению стафилококков в волосяной мешочек с образованием фурункула может способствовать мацерация кожи при повышенном потоотделении и ее микротравмирование: расчесы при дерматологических заболеваниях с выраженным зудом (экзема, атопический дерматит, чесотка, паховая эпидермофития, почесуха), царапины, порезы и потертости. Фурункулы в области носа и ушной раковины могут развиться в результате постоянного воздействия на кожу слизисто-гнойного отделяемого из носа или уха при хроническом рините, аденоидах, гайморите, отите.
Симптомы фурункула
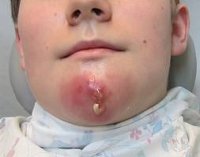
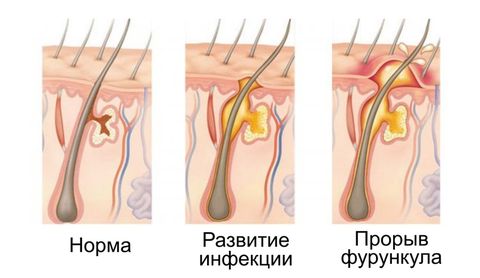
Появление фурункула возможно практически в любом месте на коже человека. Наиболее часто он возникает там, где происходит трение, потливость или загрязнение кожи. Это лицо, шея, подмышечные и паховые области, бедра, ягодицы, поясница, грудь. В своем развитии фурункул проходит 3 стадии: инфильтрацию, нагноение и некроз, заживление. Весь процесс его развития обычно занимает не более 10 дней.
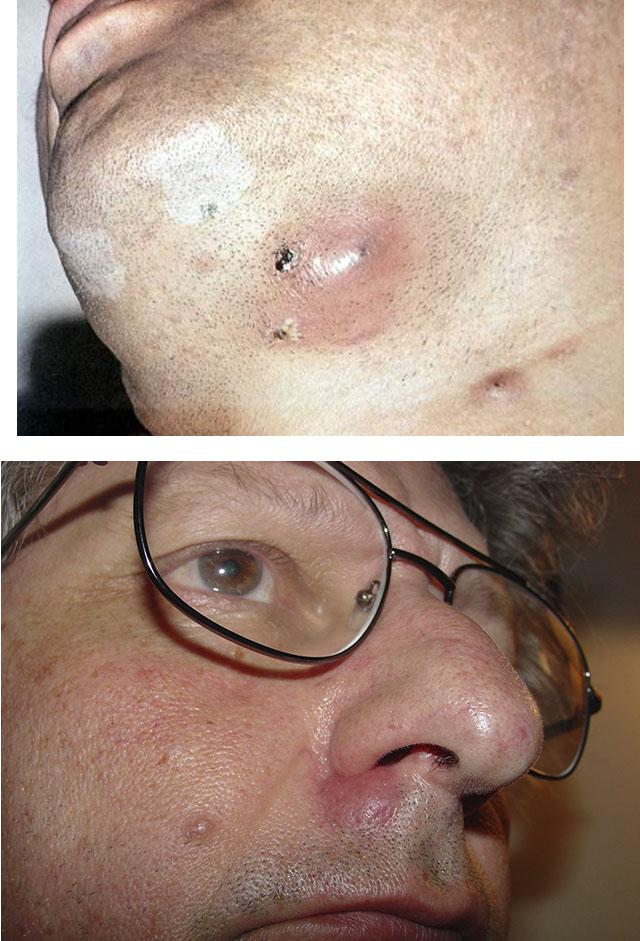
Стадия инфильтрации фурункула начинается с появления ярко-красной инфильтрации вокруг устья волосяного фолликула. Инфильтрат увеличивается в размерах (до 1-3 см в диаметре), уплотняется, становиться все более болезненным, сопровождается отеком окружающих его тканей и чувством покалывания. Наиболее выраженная отечность наблюдается при расположении фурункула на лице: в области век, губ, щек.
Стадия нагноения и некроза фурункула наступает спустя 3-4 дня от момента его появления. Она характеризуется формированием типичного для фурункула гнойно-некротического стержня, выходящего на поверхность кожи в виде пустулы. В этот период отмечается подъем температуры тела до 38° С и резко выраженная болезненность в области фурункула. Возможны общие симптомы интоксикации: недомогание, слабость, головная боль, ухудшение аппетита. На пике клинической картины фурункула происходит вскрытие его покрышки. Через образовавшееся отверстие изливается гной и выходит некротический стержень. После этого инфильтрация, отечность, болезненность и общая симптоматика быстро проходят, начинается процесс заживления.
Стадия заживления фурункула протекает с образованием грануляционной ткани в кратере, оставшемся после его вскрытия. В течение 3-4-х дней на месте фурункула образуется рубец. Вначале он имеет заметную красно-синюю окраску, но постепенно бледнеет и может стать практически незаметным.
В отдельных случаях течение фурункула может быть стертым и не сопровождаться образованием некротического стержня. При образовании фурункула в ушной раковине к его симптомам присоединяется интенсивная боль в ухе, иррадиирующая в височную область и челюсти. Иногда отмечается диффузная головная боль. Фурункул может перекрывать слуховой проход, что сопровождается ухудшением слуха.
Осложнения фурункула
Не смотря на кажущуюся простоту заболевания, даже одиночный фурункул может быть причиной серьезных осложнений. Наиболее часто осложняются фурункулы, расположенные в области носогубного треугольника и на слизистой преддверия носа. Развитию осложнений нередко способствуют попытки выдавливания фурункула, его неадекватное местное лечение, травмирование во время бритья.
По локализации процесса все осложнения фурункула разделяют на местные (абсцесс, карбункул, рожа, флегмона), отдаленные (лимфаденит, лимфангит, флебит) и общие (фурункулез, поражения головного мозга, абсцессы во внутренних органах, сепсис).
Местные осложнения возникают в связи с тем, что отделяемое фурункула содержит патогенные стафилококки и может стать причиной инфицирования других участков кожи. Слияние нескольких фурункулов приводит к более обширным гнойным поражениям кожи, таким как карбункул, абсцесс, флегмона мягких тканей. Множественный характер фурункулов расценивается как фурункулез.
Переход инфекции с фурункула на лимфатические сосуды и вены обуславливает развитие лимфангита, лимфаденита, флебита и тромбофлебита. Наиболее опасным является распространение стафилококковой инфекции по артериальным сосудам с развитием метастатических абсцессов, пиелонефрита, сепсиса. Фурункулы, локализующиеся на лице, могут осложниться арахноидитом, менингитом, абсцессом головного мозга.
Диагностика фурункула
При обнаружении признаков воспаления кожи пациенту следует обратиться к дерматологу. Врач установит диагноз, основываясь на осмотре и дерматоскопии пораженной области. Для определения этиологии возбудителя производится бакпосев отделяемого фурункула. Рецидивирующие и множественные фурункулы являются показанием для общего обследования пациента с проведением клинического анализа крови и мочи, анализа крови на сахар, бакпосева мочи, фаринго- и риноскопии, рентгенографии придаточных пазух носа, флюорографии, УЗИ органов брюшной полости и почек. При необходимости пациента дополнительно консультируют эндокринолог, гастроэнтеролог, пульмонолог, отоларинголог и другие специалисты. Развитие осложнений может потребовать проведения посева крови на стерильность, КТ почек, МРТ головного мозга, люмбальной пункции.
Лечение фурункула
В большинстве случаев при фурункуле ограничиваются местным лечением, которое осуществляется в соответствии со стадиями заболевания. В стадии созревания фурункула на него накладывают ихтиоловые повязки, применяют сухое тепло, УВЧ-терапию. После его вскрытия накладывают повязки с гипертоническим раствором натрия хлорида, турунды с мазью, содержащей хлорамфеникол в сочетании с метилурацилом. При затруднительном отхождении некротического стержня показаны протеолитические ферменты: трипсин, химотрипсин. Лечение в стадии заживления фурункула проводят антибактериальными и заживляющими средствами.
При множественных и рецидивирующих фурункулах лечение должно включать терапию, направленную на повышение иммунитета. С этой целью применяется аутогемотерапия, лазерное и ультрафиолетовое облучение крови (ВЛОК и УФОК), введение гамма-глобулина, стафилококкового анатоксина или вакцины. Медикаментозная иммуномодулирующая терапия назначается в соответствии с результатами иммунограммы. Системная антибиотикотерапия проводится в случае большого, рецидивирующего или осложненного фурункула, а также при его локализации на лице. Одновременно с лечением фурункула осуществляется коррекция сопутствующих заболеваний и купирование осложнений.
Профилактика появления фурункулов
К профилактическим мероприятиям, направленным на предупреждение появления фурункула, относятся: соблюдение гигиены кожи, соответствующий уход за кожей при гипергидрозе и повышенном салоотделении, обработка повреждений кожи антисептиками, своевременное и адекватное лечение поверхностных форм пиодермии, коррекция обменных нарушений и терапия хронических заболеваний, здоровый образ жизни, позволяющий сохранить высокий иммунитет.
Профилактика осложнений заключается в первую очередь в предупреждении травмирования фурункула и распространения инфекции. Самолечение не рекомендуется. Необходимо своевременное обращение к врачу-дерматологу и соблюдение его назначений.
Фурункул
Гнойное воспаление волосяного фолликула, которое поражает окружающие ткани и сальную железу называется фурункулом (народное название — чирей). Он вызывается патогенными бактериями и имеет острое течение. Чаще этому заболеванию подвержены мужчины с жирной, пористой кожей.
Важно! Самостоятельное лечение нередко приводит к образованию рубцов, что становится эстетической проблемой. Также без обращения к врачу такое воспаление может приводить к гнойному абсцессу.
Как не допустить подобных осложнений, и что делать при возникновении чириев – рассмотрим в этой статье.
Как развивается болезнь
Заболевание вызывается условно-патогенными микроорганизмами, которые уже есть на коже человека. При благоприятных условиях (чрезмерная влажность, снижение местного иммунитета) их количество начинает стремительно расти, что и становится причиной воспаления.
Фурункул в своем развитии последовательно проходит несколько стадий:
- Возникновение уплотнения (инфильтрата) в волосяной луковице.
Появляется припухлость и покраснение. При прикосновении может возникать дискомфорт. Через пару дней инфильтрат увеличивается в размере до 3 см, становится плотным. Окружающие ткани отекают. Эта стадия длится 4–5 дней.
Следующий этап возникает, когда внутри очага воспаления образуется некротический стержень. Он формируется из из погибших иммунных клеток (лейкоцитов). Внешне в центре уплотнения появляется белая головка. Это пустула – полость, заполненная гнойным содержимым.
- Выход гноя наружу и заживление кожи.
Последняя стадия, которая завершается вскрытием чирея. Созревшая пустула прорывается. В норме наружу начинает выходить гной вместе с некротическим стержнем (гнойная внутренняя пробка желтоватого цвета). Обычно этот процесс длится не более 3-х дней. Признаком того, что все гнойное содержимое вышло является появление крови. На месте фурункула сначала формируется язва. Впоследствии она заживает и рубцуется. До момента появления светлого шрама проходит не менее 7–10 дней.
Для острой формы характерно появление многочисленных фурункулов, которые сменяют друг друга или возникают одновременно. Период обострения может длиться пару недель, а может 2–3 месяца. Это зависит от состояния иммунитета и вида лечения. При хроническом течении возникают единичные воспаления с определенной периодичностью. Иногда период затишья болезни может продолжаться до года.
Внешние проявления и симптомы фурункулеза
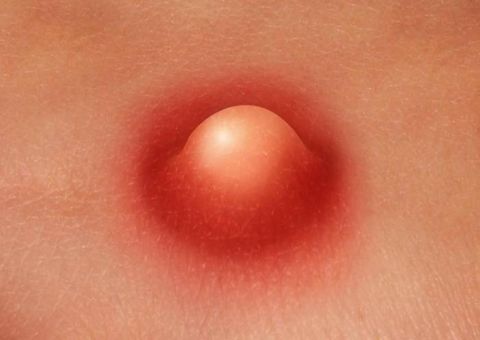
Симптоматика зависит от стадии развития и места локации кожного недуга. Первые признаки, по которым можно заподозрить фурункул:
- Ощущение зуда, покалывания.
- Участок кожи уплотняется, появляется краснота.
- При развитии патологического процесса чирей приобретает форму конуса.
- Возникает отечность. Размер воспаления может увеличиться до 1–3 см.
- Болезненность.
Интенсивность проявлений зависит от того, где они находятся. На участках тела, где отсутствует волосяной покров (ладони, подошва ног) фурункулы не развиваются. Чаще всего они появляются в местах, которые подвергаются частому загрязнению или трению об одежду. Это шея, предплечье, лицо, ягодицы, поясница, бедра.
В редких случаях возможно появление фурункула в носу, в ухе. При этом из-за воспаления и отека тканей ухудшается слух или возникают проблемы с дыханием. В области паха чирей проявляется сильным отеком и болью, которая усиливается при движении.
Если на стадии инфильтрации начать грамотное лечение, то можно остановить дальнейшее развитие патологического процесса. После формирования гнойно-некротического стержня и папулы симптомы усиливаются. Дергающая боль спадает только на стадии вскрытия и полного очищения фурункула. При многочисленных образованиях возможно повышение температуры и ухудшение общего самочувствия – слабость, вялость, головная боль.
Фурункул: причины возникновения
Главный виновник – золотистый или эпидермальный стафилококк. Это распространенные бактерии, и избежать контакта с ними невозможно. Они находятся в окружающей среде, в пыли, на коже. Почти 70% людей так или иначе являются носителями этих микроорганизмов. Некоторые врачи считают, что наличие определенного их количества в организме является нормальным состоянием и не требует лечения. Но это при условии, что бактерии не приводят к развитию проблем со здоровьем.
Наличие одного возбудителя недостаточно чтобы возникло инфекционное заболевание. Фурункулез развивается при наличии предрасполагающих факторов. Они могут быть внутренними (эндогенными), то есть зависят от состояния организма и самочувствия человека в целом. А также внешними (экзогенными) – влияние окружающей среды.
К группе эндогенных причин относятся:
- Нехватка витаминов, авитаминоз.
- Физическое истощение.
- Гормональные сбои.
- Эндокринные заболевания.
- Патологии желудочно-кишечного тракта.
- Алкоголизм.
- Снижение иммунитета, иммунодефицитные состояния.
- Чрезмерное потоотделение.
- Повышенная выработка кожного сала.
- Дерматологические болезни (дерматит, экзема).
К внешним провоцирующим причинам можно отнести неосторожное бритьё, расчесывание кожи, мелкие ранки, ссадины, постоянное трение об одежду, использование неподходящих косметических средств. Нередко причиной развития фурункула в подмышечной впадине является использование антиперспирантов.
К одной из причин относят и психологическое состояние. Постоянное напряжение приводит к усиленной выработке адреналина (гормона стресса). Это становится причиной гормональных нарушений и истощения надпочечников. Также частые отрицательные эмоции приводят к снижению защитных сил организма, что дает зеленый свет для роста болезнетворных бактерий.
Какие возможны осложнения
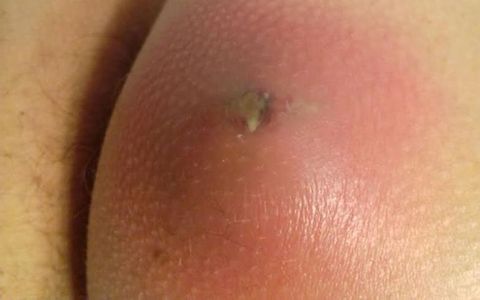
Основное последствие запущенного фурункулеза – рубцы. При чувствительной коже образуются глубокие шрамы, которые долго имеют красноватый оттенок. Дефект также нередко сочетается со стягиванием окружающей ткани. Этот косметический недостаток не проходит самостоятельно. Требуется профессиональная шлифовка кожи.
У людей, с ослабленным здоровьем патология способна привести к формированию гнойного абсцесса. Еще одним тяжелым последствием считается флегмона. При таком образование гнойный процесс поражает подкожную клетчатку. Имеет склонность к быстрому распространению на окружающие ткани.
Опасно возникновения фурункула на верхней губе или в носу. При отсутствии грамотного лечения инфекция способна подняться выше по кровеносным сосудам в мозговую оболочку и вызвать гнойный менингит. Также велика вероятность попадания инфекции в общий кровоток, что может вызвать сепсис. Эти заболевания требуют срочной госпитализации. При отсутствии врачебной помощи возможен летальный исход.
Если патологический процесс возник в области шеи, на предплечье или бедре, то при распространении воспаления поражаются лимфатические узлы и возникает лимфаденит.
Нужно ли обращаться к врачу
Существует множество народных «бабушкиных» рецептов, которые вроде как призваны помочь быстрому созреванию и вскрытию гнойника. Но все эти рецепты могут привести к плачевным последствиям, так как наоборот будут способствовать распространению инфекции в более глубокие слои кожи. На этапе нагноения необходимо проводить только хирургическое вскрытие в условиях врачебного кабинета.
Определить тип воспаления, а также стадию развития может только дерматолог или хирург. Для выявления причины требуется сдача лабораторных анализов, а также для уточнения возбудителя делается соскоб с кожи. При хронических высыпаниях рекомендуется проверить иммунный статус пациента. Важным пунктом диагностики является проверка на ИППП. Поэтому при возникновении гнойных патологических процессов на коже обязательно обратитесь к дерматологу.
Фурункул: лечение и профилактика
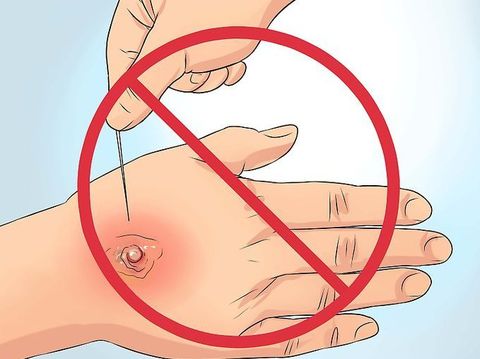
На начальной стадии, когда появились только первые симптомы, применяются консервативные методы. Местное лечение включает:
- Устранение неблагоприятных внешних факторов – бритье, трение, косметические средства закупоривающие поры кожи.
- Обработка по схеме воспаленного участка антисептическим раствором.
- Компрессы с антибактериальной мазью.
Также рекомендован курс витаминов. При соблюдении всех рекомендаций врача этого может быть достаточно для уменьшения воспалительного процесса.
Однако, если уже имеется гнойное содержимое, требуется хирургическое вмешательство. Самостоятельно вскрывать фурункул запрещено. Это делает врач при соблюдении всех антисептических правил.
Под местной анестезией делается небольшой разрез, через который осуществляется отток гнойного содержимого. После очищения раны, накладывается повязка с лекарственным средством. При простых фурункулах госпитализация не требуется. Последующее лечение проводится в домашних условиях.
При сильном отеке и остром болевом синдроме, рекомендована госпитализация. Если фурункулез привел к развитию осложнений проводится операция под местным или общим обезболиванием.
При необходимости назначается прием антибактериальных препаратов. Хороший заживляющий результат дает физиолечение, например, УФ-облучение.
Профилактика
Для предотвращения фурункулеза придерживайтесь следующих профилактических мер:
- не носите тесную, облегающую одежду из искусственных материалов;
- не злоупотребляйте алкоголем;
- поддерживайте иммунитет на оптимальном уровне;
- испытывайте больше положительных эмоций;
- правильно питайтесь;
- не пользуйтесь косметическими средствами, в состав которых входят комедогенные компоненты;
- замените антиперспирант на натуральный дезодорант;
- защищайте кожу лица и шеи при работе в пыльном помещении;
- следите за хроническими заболеваниями.
При склонности к частым фурункулам пройдите дерматологическое обследование. Это позволит выявить настоящую причину и окончательно справиться с болезнью.
Чирей — причины, диагностика, лечение, профилактика
Последнее изменение: 2020-08-5
Дата написания: 2018-02-20
Фурункулез является одним из самых распространенных видов кожных болезней. Грамотное лечение чирьев позволяет быстро избавиться от проблемы и помогает вовремя устранить неприятное воспаление на коже.
Чирей или фурункул представляет собой заболевание, которое характеризуется гнойным воспалением волосяного фолликула. Вызывает патологическое состояние золотистый или белый стафилоккок.
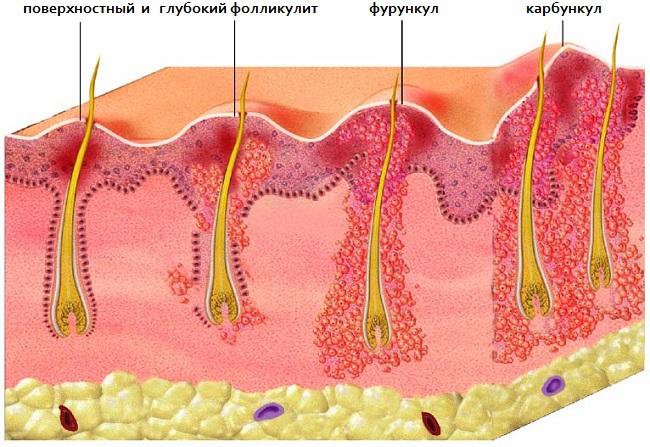
Довольно часто люди страдают от фурункулеза, который характеризуется хроническим течением и массовыми, долго не проходящими высыпаниями на коже.
При нормальном иммунитете прогноз вполне благоприятный, но бывают и осложнения в виде сепсиса, тромбоза, лимфадненита, вторичной присоединенной инфекции.
- Как развивается патология?
- Причины возникновения патологии
- Как проводится диагностика?
- Лечение болезни
- Как лечить болезнь при помощи народных средств?
- Профилактика фурункулеза
Как развивается патология?
Первично появляется очаг на здоровой коже, но иногда это происходит на фоне иных заболеваний, когда на участке дермы имеется чрезмерное размножение стафилакокка, например при стафилодермии простого типа. Развитие очага происходит в несколько стадий, обычно при отсутствии сопутствующих осложнений все проходит в течение семи дней без дополнительного лечения. Существуют следующие стадии фурункулеза:
- Первая стадия. Характеризуется острым воспалением фолликула, в котором на месте проникновения патогенного микроорганизма образуется инфильтрат в виде красноватого уплотнения. Симптом фурункула ярко выражен. Ощущается легкое покалывание и болезненность, виден отек окружающих тканей;
- Вторая стадия наступает на третий день. Инфильтрат расширяется и в центре образуется некротический стержень до 4 миллиметров в диаметре с гнойным содержимым. Форма образования конусообразная, при прикосновении чувствуется резкая болезненность. В этот момент важно не выдавливать гной;
- На третьей стадии участок кожного покрова обретает небольшой кратер в месте образования опухоли, при выдавливании гноя образуется рана, которая в скором времени покрывается грануляционной тканью.
Обычно с осложнениями фурункулез протекает на фоне вторичных инфекций либо ослабленного иммунитета. Чаще всего высыпания появляются на туловище, голове, шее, в районе уха, иногда они могут затрагивать все тело.
Причины возникновения патологии
Причины появления болезни сугубо бактериальные. Ее вызывает чрезмерное развитие белого или золотистого стафилаккока в волосяных фолликулах. На кожных покровах абсолютно любого человека присутствуют патогенные микроорганизмы. Также есть внутренние или внешние причины появления чирьев, такие как:
- Недостаточная гигиена;
- Микротравмы, расчесы, натирание неудобной одеждой;
- Перегревание или сильное переохлаждение;
- Низкий иммунитет, частые стрессы;
- Повышенное отделение пота, нарушение гормональных и обменных процессов;
- Неправильное питание, злоупотребление алкоголем и табаком;
- Болезни кишечника, желудка, частые ОРЗ, патологии нервной системы.
Симптомы заболевания, описанные выше, также могут включать в себя головную и мышечную боль, а также повышение температуры. Стоит также упомянуть и об осложнениях, которые могут возникать при недостаточно качественном лечении.
К ним относится лимфаденит, тромбозы, сепсис, абсцессы, флебиты, флегмоны, карбункулы. Если говорить о течении болезни, то дерматологи подразделяют следующие виды фурункулов:
- Острый фурункулез, который характеризуется классическим течением;
- Хронический процесс. Он характерен для лиц с ослабленной иммунной системой. При болезни образуется большое количество нарывов, которые не проходят на протяжении долгого времени, в результате чего могут применять антибиотики;
- Вторичные и первичные чирьи. Они развиваются на фоне стафилодермии, псориаза, экземы или в месте проникновения стафилаккоковой инфекции в организм.
Если болезнь зарождается на фоне вторичной инфекции или хронического процесса, присутствующего в организме, то тогда дерматологом может быть назначено специфическое лечение.
Чирьи на коже головы или шеи обычно доставляют массу беспокойств, и основное связано с эстетическим видом.
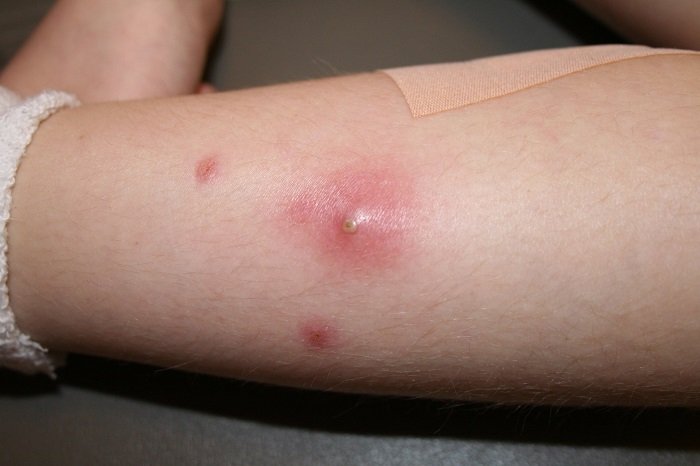
Как проводится диагностика?
При диагностике используется визуальный осмотр тела. Обычно поражения сразу видны невооруженным взглядом сразу же на первой стадии.
В отдельных случаях дерматолог может взять бактериальный пасев для того, чтобы выяснить этиологию патогенных микроорганизмов. Также применяется дерматоскопия, например при фурункулезе уха.
Дополнительно ведется использование иных инструментальных и лабораторных анализов. В частности, это риноскопия, бактериальный посев мочи, общий и клинический анализ крови, фарингоскопия, рентген синусов, магнитно-резонансная томография, флюорография.
При подозрении на фурункулез глаз дополнительно назначается осмотр офтальмолога.
Лечение болезни
Лечебные процедуры зависят, прежде всего, от стадии воспалительного процесса. Часто используются мази, которые имеют в своем составе противомикробные компоненты активные в отношении стафилаккоковой инфекции.
На стадии инфильтрации может быть применено ультрафиолетовое облучение. Медикаментозно на второй-третьей стадии созревания серозного содержимого в волосяном фолликуле для купирования процесса применяется иннервация при помощи антибактериальных средств и новокаина. Но обычно удается справиться в простых случаях своими силами.
Самые популярные антибиотики для решения проблем – это Эритромицин, Цефалексин, Оксациллин, Метициллин, Амоксилицинн. Антибактериальная терапия помогает при множественных высыпаниях, которые имеют тенденцию к рецидивам.
При терапии назначаются сульфаниламиды, которые позволяют избежать аллергических реакций со стороны организма. Также медики могут назначать антигистаминные препараты, такие как Супрастин, Пипольфен, Диметрол.
Эффективность медикаментозной блокады позволяет за короткие сроки избавиться от воспаления. Отличным методом для быстрой регенерации и грануляции тканей выступает применение антибактериальных мазей. Например, это может быть левомиколевая или ихтиоловая мазь. Это недорогое и очень эффективное средство, которое показывает хорошие терапевтические результаты.
Достаточно наносить небольшое количество мази на фурункул один-два раза в сутки. После вскрытия чирей надо протирать слабым раствором перекиси водорода, марганцовки, хлоргексидина. Дополнительными методами лечения может выступать следующее:
- Использования физиотерапии. Это УВЧ, инфракрасное или ультрафиолетовое облучение, назначаемое по показаниям дерматолога;
- Соблюдение строгой диеты, особенно если течение болезни сопровождается хроническими или острыми патологиями ЖКТ и кишечника;
- Назначение дополнительного приема витаминов и микроэлементов;
- Использование нетрадиционных медицинских методов, таких как аутогемотерапия или гирудотерапия.
В любом случае, если поражения на коже носят хронический характер, долго не излечиваются самостоятельно, появляются в нетипичных местах, например в области глаз, уха, то тогда в таком случае надо обратиться к дерматологу.
Доктор проведет все необходимые диагностические процедуры и назначит высокоэффективное лечение. Стоит сказать, что в отдельных запущенных случаях может быть назначено оперативное вскрытие чирья. Это делается при абсцессах в условиях стационара.
Как лечить болезнь при помощи народных средств?
Народные средства показывают не меньший терапевтический эффект, как и традиционные противомикробные препараты. Очень хорошо помогает ромашка.
Можно использовать ее настойку для ополаскивания кожи или заваривать траву, процеживать ее, охлаждать полученную жидкость и замораживать. При помощи таких ледяных кубиков обрабатывается пораженный участок.
Хорошо помогают отвары зверобоя, мяты, пижмы, крапивы двудомной, подорожника, череды. Эти травы обладают противомикробными и регенерирующими свойствами.
Можно купить их в любой аптеке в виде сбора без каких-либо проблем, а летом такие растения найдутся на любой даче. Также хорошим терапевтическим эффектом отличаются следующие мази и компрессы:
- Домашний крем из куркумы, который обладает подтягивающим и подсушивающим свойством. Куркума выделятся антимикробными свойствами, к тому же она снимает воспаление. Одна чайная ложка куркумы смешивает с половиной чайной ложки соли. В смесь добавляется столовая ложка меда. Все перемешивается и накладывается на марлевую повязку, которая прикладывается к коже;
- Воск и топленое масло. Смесь готовится к пропорции один к четырем. Масло смешивается с пчелиным воском и доводится до кондиции на водяной бане, затем остужается и используется по назначению;
- Мед, который ценится за свой уникальный состав, который применяется в лечении широкого спектра кожных воспалительных заболеваний. Обычно делаются медовые компрессы, настойки, также можно использовать продукт и в чистом виде;
- Алое Вера. Растение отличается хорошими противовоспалительными и регенерирующими свойствами. При этом оно помогает вытягивать гной и быстро заживляет ранку;
- Подорожник. Это уникальное растение можно применять как в сушеном, так и в чистом виде. Например, берется лист подорожника и омывается горячей водой. Он прикладывается к пораженному участку и фиксируется пластырем. Держать такую повязку надо около часа.
Отличной терапевтической эффективностью обладают чистые эфирные масла, которые можно просто наносить на кожу. Это пихтовое, эвкалиптовое, мятное масло.
Их дезодорирующие и дезинфицирующие свойства помогают быстро снять воспаление, боль, зуд, уменьшить размеры фурункула и ускорить его созревание. К эффективным народным средствам можно отнести луковый и чесночный сок, но надо использовать его осторожно.
В любом случае не лишней будет и консультация дерматолога, так как организм каждого человека индивидуален, и можно подобрать комплексное лечение при помощи традиционных медикаментов и проверенных народных средств.

Профилактика фурункулеза
Предупредить болезнь можно, но надо помнить о профилактических мерах, применяемых в этих целях. В частности, важно соблюдать правила личной гигиены.
В течение дня на коже развивается огромное количество патогенных микроорганизмов, поэтому важно не только принимать душ ежедневно, но и использовать влажные салфетки, желательно с антибактериальным эффектом, для протирания кожи.
Надо следить за рационом своего питания, так как стоит исключать продукты с высоким содержанием жира, углеводов и сахара. При этом комплексно для профилактики авитаминоза можно применять поливитаминные комплексы, которые будут поддерживать иммунитет.
При травмировании кожных покровов следует сразу обрабатывать кожу. Следует избегать чрезмерного переохлаждения, носить удобную одежду из натуральных материалов. Фурункулез может быть следствием иных заболеваний, например сахарного диабета, стафилодермии, экземы.
Поэтому лечить надо в первую очередь их. Также надо следить за своим эмоциональным фоном, поэтому по возможности избегайте стрессовых ситуаций.
Белые точки на лице
Фурункул на ноге
Дорогие друзья. Статья не является медицинским советом и не может служить заменой консультации с врачом.
Фурункул — симптомы и лечение
 Доброго времени суток, дорогие читатели!
Доброго времени суток, дорогие читатели!
Сегодня мы с вами рассмотрим такое неприятное явление на коже, как – фурункул, а также все, что ними связано. Итак…
Что такое фурункул?
Фурункул (чирей) – гнойничковое заболевание кожи, характеризующееся острым гнойно-некротическим воспалением волосяного фолликула и окружающих его соединительных тканей.
Основная причина фурункула – бактериальная инфекция, преимущественно золотистый стафилококк, реже белый.
Фурункулез – массовое, повторяющееся, хроническое образование фурункулов.
Место появления фурункула может находиться где угодно, кроме подошвы ног и ладоней, но наиболее часто, чирей формируется на затылке, предплечьях, пояснице, ягодицах, животе, нижних конечностях. Наиболее болезненными является фурункул в ухе, в носу, на лице и половых органах.
Прогноз при фурункуле положительный, однако осложнения при этом заболевании все-же есть – тромбозы, лимфаденит, сепсис, благодаря чему, образование чирей считается достаточно серьезной болезнью.
Фурункулы имеют определенную сезонность – наиболее часто они формируются осенью и весной. Кроме того, врачи отмечают, что чаще всего, чирьи появляются у мужчин, а у детей это вообще редкость.
Развитие фурункула
Развитие фурункула может происходить первично – на здоровой коже и вторично, когда развитие происходит на фоне других патологических состояний и заболеваний организма, например, стафилодермии.
Развитие фурункула происходит в 3 стадии, длительность которых при отсутствии осложнений составляет до 10 дней:

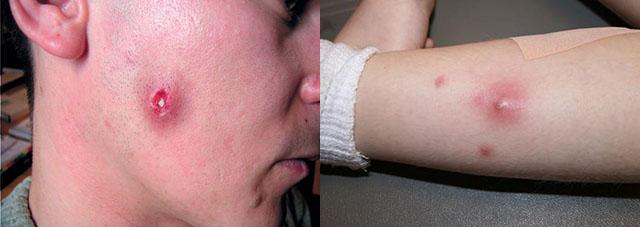
Фурункул 1 стадии (начало) – характеризуется воспалением фолликула, при котором в данном месте появляется твердый инфильтрат (уплотнение) ярко-красного цвета с нечеткими границами. В месте воспаленной фолликулы ощущается болезненность и покалывание. По мере разрастания фурункула уплотнение увеличивается в размерах, расширяется, окружающие ткани отекают.
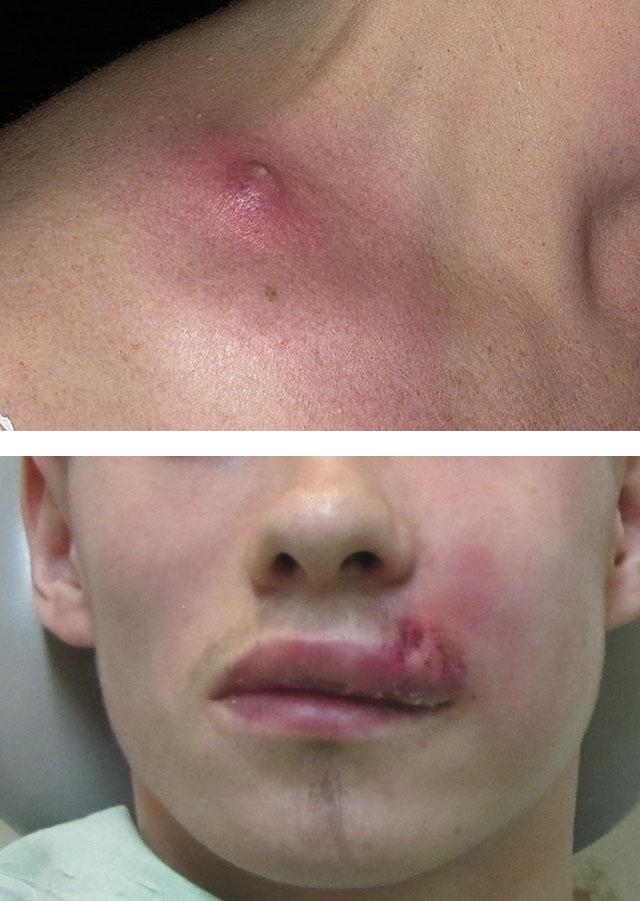
Фурункул 2 стадии (3-4 день) – характеризуется расширением фурункула до 3 см в диаметре, при этом, в центре уплотнения формируется гнойно-некротический стержень с пустулой на поверхности. В процесс нагноения вовлекается не только волосяной фолликул, но и потовая железа с окружающей соединительной тканью, в то время как сосуды вокруг нее расширяются, наблюдается отек коллагена. Форма фурункула начинает приобретать конусообразную, как будто растущая гора, форму. Внутри «горы» разрушены эластические и коллагеновые волокна. Коллагенизированные пучки волокон образовывают внутри фурункула толстое защитное кольцо, предотвращающее выход инфекционного гнойного образования внутрь организма и его дальнейшее инфицирование, поэтому очень важно не выдавливать чирей без понимания последствий этого процесса. Вскрытие фурункула должно быть правильным.
Далее, кожа в месте воспаления становится гладкой, синеватого оттенка, при этом усиливается боль. В случае обширного поражения организма инфекцией (в случае большого количества фурункулов), человек может ощущать симптомы интоксикации, которые выражаются общим недомоганием, слабостью, тошнотой, отсутствием аппетита, головными болями и повышением температуры тела до 38 °С.
Заканчивается 2 стадия развития фурункула самопроизвольным или искусственным вскрытием пустулы и выделению наружу ее содержимого. Содержимое пустулы представляет собой некротический стержень желто-зеленого цвета с гнойным образованием, иногда с добавлением крови.
Фурункул 3 стадии – характеризуется появлением на месте вскрытия гнойничка «кратера», который в начале заполняется грануляциями, а дня через 2-3, в данном месте происходит рубцевание. Рубец в начале заживления имеет красный цвет, но по мере заживления он белеет и становится практически незаметным.
Весь цикл течения может иметь стертый характер, например, весь процесс иногда проходит только с образованием инфильтрата, т.е. без гноя и некроза. В других случаях, фурункул на фоне ослабленного иммунитета и иных заболеваний, приобретает абсцедирующую или флегмонозную форму.
Фурункул — МКБ
МКБ-10: L02;
МКБ-9: 680.9.
Фурункул – причины
 Основная причина фурункула – инфекция бактериальной природы, преимущественно золотистый стафилококк, реже белый.
Основная причина фурункула – инфекция бактериальной природы, преимущественно золотистый стафилококк, реже белый.
На поверхности кожи практически каждого человека присутствует эта инфекция, но за счет сильного иммунитета, нормальном функционировании всех других органов и систем, а также отсутствии нарушений целостности кожи, стафилококк никак не вредит здоровью. Кстати, ослабленная иммунная система является одной из основных причин развития многих инфекционных заболеваний.
Свое развитие фурункул получает при сочетании 2х условий – наличие инфекции и патологический фактор, который может быть внешним (экзогенный) или внутренним (эндогенный).
Внешние причины появления фурункула:
- Загрязнение кожи;
- Травмирование кожи — микротравмы, трещинки, порезы (особенно при бритье), расчесы ногтями, натирание кожи неудобной одеждой или обувью;
- Некачественное питание;
- Переохлаждение организма или его перегревание;
- Постоянные стрессы.
Внутренние причины появления фурункула;
- Пониженный иммунитет;
- Повышенное потоотделение и салоотделение;
- Нарушение обменных процессов — обмена веществ;
- Злоупотребление алкоголем, курение;
- Наличие таких заболеваний, как – стафилодермия, экзема, анемии, сахарный диабет, гиповитаминозы, ожирение, ОРЗ, а также другие заболевания ЖКТ, эндокринной и нервной систем, инфекционной этиологии.
Фурункул – симптомы
Основной симптом фурункула – образование в области воспаленной фолликулы красного уплотнения (инфильтрата), диаметром до 3х см, на поверхности которого со временем формируется пустула. Внутри чирья находиться гнойно-некротический стержень и гнойное образование, иногда с примесью крови. В некоторых случаях, фурункул обходится только образованием покрасневшего инфильтрата.
Среди других симптомов фурункула можно выделить болезненность и чувство покалывания в воспаленном участке, а также отечность окружающих тканей.

На фоне ослабленного иммунитета и распространении инфекции внутри организма, могут наблюдаться общее недомогание, повышенная утомляемость, сонливость, потеря аппетита, тошнота, повышенная до 38 °С температура тела и головная боль.
После отторжения некротической ткани происходит заживление путём рубцевания. Наиболее часто фурункул возникает на коже шеи, затылка, лица, спины, бедрах. Появление фурункулов в разных стадиях развития называется фурункулёзом, а гнойно-некротическое воспаление кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз — карбункулом. При нахождении фурункула на лице возможны тяжёлые осложнения (гнойный менингит, сепсис).
Осложнения фурункула
Осложнением фурункула могут стать:
- Фурункулез;
- Карбункул;
- Абсцессы;
- Менингит;
- Арахноидит;
- Флебит;
- Сепсис;
- Рожа;
- Флегмона верхней губы или носа;
- Тромбозы синусов;
- Лимфангит;
- Лимфаденит;
- Пиелонефрит.
Виды фурункула
Классификация фурункула производится следующим образом…
По течению:
- Острый фурункул – классическое развитие чирья;
- Хронический фурункул (фурункулез) – характеризуется большим количеством чирьев на разных стадиях развития, в течение длительного времени.
По происхождению:
- Первичный – развитие происходит при нарушении целостности кожи и проникновении в это место инфекции.
- Вторичный – развитие происходит на фоне уже имеющихся заболеваний кожи – экземе, стафилодермии и других.
Фурункул – диагностика
Диагностика фурункула включает в себя:
- Визуальный осмотр;
- Анамнез;
- Дерматоскопия;
- Бакпосев содержимого фурункула.
Дополнительными методами диагностики могут быть:
- Общий анализ крови;
- Общий анализ мочи;
- Бакпосев мочи;
- Фарингоскопия;
- Риноскопия;
- Рентгенография синусов;
- Флюорография;
- УЗИ;
- Компьютерная томография (КТ);
- Магнитно-резонансная томография (МРТ) головного мозга.

Фурункул – лечение
 Как лечить фурункул? Лечение фурункула прежде всего зависит от стадии воспалительного процесса.
Как лечить фурункул? Лечение фурункула прежде всего зависит от стадии воспалительного процесса.
На первой стадии фурункула (период инфильтрации) применяют ультрафиолетовое облучение.
На второй стадии (период созревания) для купирования инфекции и обезболивания ставится блокада — фурункул по окружности обкалывают растворами антибактериальных препаратов и новокаина. Инъекции проводятся в хирургическом отделении.
Антибиотик выбирается на основании диагностики и резистентности (устойчивости) к инфекции.
Среди наиболее используемых антибиотиков для лечения фурункула можно выделить: «Амоксициллин», «Метициллин», «Оксациллин», «Цефалексин», «Эритромицин».
Вместе с антибактериальной терапией, часто назначаются сульфаниламиды.
Чтобы избежать аллергических процессов организма от применения антибиотиков, применяются антигистаминные препараты: «Димедрол», «Пипольфен», «Супрастин».
Эффективность блокады при «классическом» течении фурункула характеризуется быстрым выздоровлением. В других случаях, она приводит к более быстрому течению заболевания — активизацией воспалительного процесса, его отграничения и быстрому заживлению.
Чтобы воспаленный участок не повредить, что вызывает боль и риск разрыва внутреннего защитного «кольца», в котором находится гнойное содержимое, на чирей накладывается съемная гипсовая лонгета.
В случае отсутствия эффективности блокады, и воспалительный процесс с болью усиливаются, ее повторяют через день или каждый день, пока фурункул не вскроется, а гнойно-некротический стержень не выйдет наружу. При этом, на воспаленный участок накладывают повязку с 1% раствором азотнокислого серебра, которую необходимо ежедневно менять.
Эффективным средством для обезболивания, дезинфекции и снятия воспалительного процесса является «Ихтиол». Из центра фурункула вынимается волос, после чего, на чирь густым слоем наносится «Ихтиоловая мазь», на которую нужно приложить разрыхленную вату. При подсыхании, вата образует так называемую «ихтиоловую лепешку», легко смываемую теплой водой. Такие повязки нужно делать 1-2 раза в сутки. Однако помните, что такие «лепешки» нельзя делать на вскрытый фурункул, поскольку они будут препятствовать нормальному отхождению из него гнойного содержимого и стержня.
После вскрытия фурункула, его полость промывают 3% раствором перекиси водорода и накладывают повязки с гипертоническим раствором хлорида натрия, что предназначено для ее очищения от некротических масс. Гнойно-некротический стержень чирья можно удалять только после его полного отделения от окружающих тканей.
Важно! Ни в коем случае нельзя вскрывать фурункул путем выдавливания, поскольку существует большая вероятность прорыва внутреннего защитного кольца, после чего инфекция может распространиться по всему организму вызывая ряд серьезных и опасных для жизни осложнений!
На третьей стадии (период заживления), после извлечения содержимого чирья, кожу вокруг фурункула обрабатывают спиртом, зеленкой (бриллиантовый зелёный) или метиленовым синим.
На место фурункула накладывают повязки с мазью Вишневского или «Левомеколь», меняя их каждые 2-3 дня. В случае наличия грануляций накладывают индифферентные жировые повязки, в основу которых входит рыбий жир, стерильное вазелиновое масло, синтомициновая эмульсия и другие.
Хирургическое лечение применяется при осложнениях фурункула – флегмонах, запущенных формах карбункула или абсцедирующих фурункулах. Хирургическое лечение фурункула подразумевает под собой проведение разреза чирья и извлечение его содержимого, после чего применяется обычная схема лечения. Иногда проводится полное иссечение чирья с наложением швов.
Лечение чирья проводится до полного рассасывания инфильтрата (уплотнения), иначе могут появиться различные осложнения фурункула.
Осложненные фурункулы лечатся только в условиях стационара. При фурункулезе, а также при различных дополнительных осложнениях, проводится лечение сопутствующих заболеваний.
Дополнительными методами лечения фурункула иногда становятся:
- методы физиотерапии — ультрафиолетовое облучение, инфракрасное облучение (соллюкс), УВЧ;
- диета – включает в себя ограничение острой и жирной пищи, пряностей, алкогольных напитков;
- дополнительный прием витаминов и микроэлементов – А, С, В1, В2, В3 (РР), железо, фосфор, что направлено на укрепление иммунитета и других систем, нормализации обменных процессов и быстрейшему выздоровлению пациента;
- эффективным средством при фурункулезе часто становится аутогемотерапия.
Что нельзя делать при фурункуле?
- Выдавливать фурункул, особенно в период его созревания;
- Массировать место воспаления;
- Применять согревающие компрессы, припарки и другие влажные процедуры.
Лечение фурункула в домашних условиях
 Важно! Перед применением народных средств лечения фурункула в домашних условиях обязательно проконсультируйтесь с лечащим врачом!
Важно! Перед применением народных средств лечения фурункула в домашних условиях обязательно проконсультируйтесь с лечащим врачом!
Мазь от фурункулов из куркумы. Следующая мазь обладает вытягивающим свойством. Для ее приготовления необходимо 1 ч. ложку порошка куркумы смешать с половиной чайной ложки имбиря, 1 ст. ложкой мёда и щепоткой соли. Все тщательно перемешайте, и замотав смесь в марлю, приложите к фурункулу. Для повышения эффективности, обмотайте сверху повязку пищевой пленкой и зафиксируйте ее сверху платком или бинтом.
Мазь от фурункулов из воска. Растопите в посуде хорошее сливочное масло, после чего добавьте в него стружку пчелиного воска, в пропорции 4:1. Томя смесь на медленном огне, перемешивайте ее до полного растворения воска, но не доводите до кипения. Прикладывать восковую мазь против фурункула нужно в теплом виде, в качестве компресса, на 2 суток без смены.
Мёд. Смешайте 1 ст. ложку мёда с мукой, доведя смесь до консистенции глины, после приложите эту лепешку к чирью, наложите повязку и держите до вскрытия гнойничка.
Алоэ. Возьмите большой лист взрослого алоэ, омойте его, снимите колючки и снимите ножом верхний слой кожуры, с плоской стороны. Приложите лист к фурункулу срезанной стороной и зафиксируйте его сверху повязкой. Меняйте лист 2 раза в день, пока чирей не созреет и не прорвет.
Подорожник. Омойте и сложите в несколько слоев несколько листьев подорожника большого, зафиксировав их бинтом. Меняйте повязку каждые 1-2 часа, пока гнойник не вскроется.
Вскрытый фурункул обрабатывайте серебряной водой, спиртом, перекисью водорода или средством «Хлоргескидин», чтобы «кратер» и окружающие ткани очистились от инфекции.
Профилактика фурункула
 Профилактика появления фурункула включает в себя следующие рекомендации:
Профилактика появления фурункула включает в себя следующие рекомендации:
- Соблюдайте правила личной, бытовой и производственной гигиены, не применяйте чужие предметы гигиены для личного пользования;
- Старайтесь питаться продуктами, обогащенным витаминами и микроэлементами;
- При травмировании поверхности кожи, обрабатывайте рану;
- Избегайте переохлаждения организма;
- Избегайте стрессов, или же научитесь их преодолевать без вреда своем здоровью;
- Не оставляйте на самотек различные заболевания, чтобы они не перешли в хроническую форму, особенно это касается сахарного диабета, ожирения, экземы, стафилодермии и других.
Фурункул – врач
- Дерматолог
- Инфекционист

Фурункул – видео
Фурункулез: причины развития и методы лечения
 Фурункулез – одно из гнойничковых заболеваний кожного покрова, или пиодермитов. Он относится к группе глубоких стафилодермий, наряду с глубоким фолликулитом, гидраденитом (воспалением потовой железы) и карбункулом. То, что болезнь отнесена к группе глубоких поражений, говорит в возможности формирования рубцов после нее.
Фурункулез – одно из гнойничковых заболеваний кожного покрова, или пиодермитов. Он относится к группе глубоких стафилодермий, наряду с глубоким фолликулитом, гидраденитом (воспалением потовой железы) и карбункулом. То, что болезнь отнесена к группе глубоких поражений, говорит в возможности формирования рубцов после нее.
- Причины и механизм развития
- Клиническая картина
- Осложнения
- Лечение
- Профилактика
Причины и механизм развития
Фурункулез – это воспаление волосяной луковицы с образованием гнойного стержня, сопровождающееся распространением инфекции на окружающую соединительную ткань среднего слоя кожи. Возбудитель болезни – золотистый стафилококк, реже причиной инфекции становится эпидермальный стафилококк.
Эти микроорганизмы распространены в окружающей среде: уличной пыли, производственных помещениях, в одежде, жилых комнатах. Они довольно часто живут на поверхности кожи человека и слизистой оболочке носоглотки, не вызывая никаких заболеваний. По некоторым данным, до 75% людей являются носителями стафилококков.
Можно ли заразиться фурункулезом от другого человека? Передача самого стафилококка возможно, но для развития болезни необходимо наличие экзогенных и эндогенных факторов, о которых мы поговорим ниже.
Стафилококки чаще всего находятся в устьях волосяных фолликулов, в месте выхода волоса из кожи, а также в выводных протоках сальных желез. До 90% этих микробов – непатогенные штаммы. При определенных условиях неопасные формы этой бактерии могут переходить в патогенные (болезнетворные).
Фурункул может возникать как на здоровой коже, так и на пораженной другими формами стафилодермий при распространении процесса на волосяной фолликул. Как любое инфекционное заболевание, фурункулез возникает в результате взаимодействия возбудителя и макроорганизма. Для его развития необходим не только источник (стафилококк), но и внутренние (эндогенные) предрасполагающие факторы, а также определенные условия внешней среды (экзогенные факторы).
Экзогенные факторы, способствующие развитию фурункулеза:
- мелкие травмы, наносимые твердыми взвешенными в воздухе частицами угля или металла на производстве, создающие входные ворота для бактерии;
- трение одежды на пояснице, шее, ягодицах, что способствует переходу сапрофитных (безопасных для человека) форм в болезнетворные и проникновению их вглубь кожи;
- расчесы кожи больным при другой патологии – экземе, нейродермите, чесотке.
Эндогенные факторы, повышающие риск развития фурункулеза:
- истощение организма и гиповитаминозы;
- болезни эндокринных желез (сахарный диабет, ожирение), анемии, заболевания кишечника, нервной системы;
- алкоголизм;
- переохлаждение или перегревание организма, особенно повторяющееся.
Эндогенные факторы вызывают снижение реактивности организма, в частности, угнетение местных иммунных реакций. Возбудитель проникает в кожу через повреждения, нанесенные внешними факторами. Там он попадает в благоприятную для себя среду и начинает активно размножаться, вызывая воспаление.
Среди множества веществ, выделяемых этим микробом, особое значение придается коагулазе. Под влиянием этого фермента происходит коагуляция (свертывание) плазмы крови и блокада окружающих лимфатических сосудов. Это приводит к ограничению инфекции с формированием инфильтратов с последующим образованием гнойно-некротических стержней. Золотистый стафилококк также выделяет гиалуронидазу, растворяющую основу соединительной ткани и способствующую проникновению микроорганизмов в глубокие слои кожного покрова. Таким образом, для стафилококковой инфекции характерно распространение не в стороны, а вглубь.
Фурункулез чаще проявляется осенью и весной. Болеют им преимущественно мужчины. Женщин и детей заболевание поражает реже. Это объясняется тем, что причины возникновения фурункулеза значительно чаще наблюдаются именно у взрослых мужчин.
Существует мнение, что многие болезни в своей основе имеют психологические причины. Психосоматика фурункулеза основана на утверждении, что благоприятны для его появления такие эмоции, как гнев и постоянное раздражение. Можно предположить, что отрицательные эмоции вызывают длительное выделение гормонов стресса и последующее истощение надпочечников, что, в свою очередь, ведет к угнетению иммунитета и развитию хронического фурункулеза.
Встречаются одиночные фурункулы, рецидивирующие фурункулы, появляющиеся через какое-то время, и фурункулез, при котором гнойнички возникают непрерывно один за другим.
Видео: Причины и стадии фурункулеза
Клиническая картина
Развитие фурункула проходит последовательно и имеет три стадии:
- развитие инфильтрата;
- нагноение и некроз;
- заживление.
Как таковой инкубационный период фурункулеза определить сложно, поскольку в большинстве случаев болезнь вызвана собственными микроорганизмами, давно поселившимися на коже. Вначале вокруг волосяной луковицы возникает возвышающееся уплотнение (инфильтрат). Оно имеет ярко-красную окраску, нечеткие границы, немного болезненно или сопровождается ощущением покалывания.
Через один-два дня инфильтрат уплотняется и расширяется, приобретая форму опухоли, становится болезненным. Расположенные рядом ткани отекают, особенно если развивается фурункул на лице.
Через три-четыре дня развивается следующая стадия. Инфильтрат увеличивается до 1-3 см, в середине его образуется стержень, состоящий из омертвевшей и распавшейся ткани. На верхушке фурункула образуется пустула, которая внешне выглядит как белая головка. Формирование гнойно-некротического стержня связано с тем, что в центре фолликула идет активное воспаление, в результате его происходит массовая гибель иммунных клеток, привлеченных на борьбу с инфекцией. Гной состоит из остатков лейкоцитов, разрушенных микроорганизмов, распавшейся ткани волосяного фолликула.
На этой стадии фурункул напоминает конус, покрытый гладкой, натянутой кожей. Образование болезненно, особенно при расположении в наружном слуховом проходе, волосистой части головы, на пальцах, голенях. При наличии множественных гнойников у больного может повыситься температура тела до 37-38 градусов. Появляются симптомы интоксикации (отравления): слабость, головная боль.
Эта стадия длится около 3 дней. Затем пустула вскрывается, через верхушку фолликула выделяется гной, иногда с кровью, а затем выходит желто-зеленая гнойная «пробка» — некротический стержень. На месте гнойника образуется язва, имеющая неровные края и «подрытое» дно. Она заполнена некротическими массами.
После очищения полости фолликула состояние больного улучшается, температура нормализуется, боль проходит. В течение нескольких дней полость язвы заполняется грануляциями, то есть заживает. Образуется синевато-красный рубец, который затем бледнеет. Общая длительность такого цикла составляет около 10 дней. Особенно крупные фурункулы образуются при сахарном диабете.
Рецидивирующий фурункулез сопровождается образованием нового гнойника после заживления предшествующего. Это состояние чаще бывает у подростков, юношей, молодых людей с аллергической предрасположенностью (сенсибилизацией) к стафилококкам, а также у больных диабетом, алкоголизмом, заболеваниями желудка и кишечника. Нередко рецидив фурункула возникает при педикулезе (вшивости) и чесотке.
При стертом течении болезни инфильтрат не нагнаивается, некротический стержень не образуется.
Фурункулы могут формироваться на любом участке тела, кроме подошв и ладоней, где отсутствуют волосяные луковицы. Излюбленные места инфекции – затылок, предплечья, поясница, живот, ягодицы и нижние конечности.
Острый фурункулез длится от нескольких недель до двух месяцев. Он сопровождается появлением многочисленных фурункулов. Хронический фурункулез характеризуется немногочисленными фолликулами, появляющимися постоянно или с небольшими перерывами в течение нескольких месяцев.
Осложнения
Последствия фурункулеза – косметический дефект, вызванный рубцеванием. У некоторых людей, склонных к образованию келоидных рубцов, следы перенесенного фурункулеза могут быть значительными, со стягиванием окружающей ткани. Особенно опасно формирование фурункулов у истощенных, ослабленных больных. У таких пациентов заболевание нередко осложняется абсцессом или флегмоной (гнойным расплавлением) кожи и подкожной клетчатки.
Очень опасно появление фурункулов на верхней губе. Отсюда инфекция по венозным и лимфатическим сосудам может легко распространиться на сосуды мозга и даже вызвать сепсис – общее заражение крови.
Инфицирование вен при фурункуле лица вызывает прогрессирующее их воспаление, то есть тромбофлебит. Оттуда возбудители попадают в синусы (расширения) твердой мозговой оболочки, вызывая тяжелое осложнение – гнойный базальный менингит. Он сопровождается быстрым развитием отека лица. Пальпируются уплотненные вены, они могут быть болезненны. Резко повышается температура тела до 40 градусов и выше. Наблюдается ригидность затылочных мышц (больной не может наклонить голову вперед), головная боль, нарушение зрения и сознания.
Если образование возникло на шее, бедре, плече, оно может осложниться лимфаденитом – воспалением расположенных рядом лимфоузлов.
Если стафилококк попадет в кровь, возможно формирование гнойных очагов во внутренних органах – печени, почках и других.
Факторы, способствующие развитию осложнений:
- попытка выдавливания, прокалывания или другого воздействия;
- травма во время бритья;
- нерациональное лечение только мазями и другими средствами для местного применения;
- расположение фурункула в носогубном треугольнике, на носу.
Лечение
К какому специалисту обращаться при фурункулезе? Подобрать правильную терапию, помочь избавиться от факторов риска поможет дерматолог. При необходимости он направляет больного к хирургу для вскрытия гнойника. Дерматолог назначает обычные анализы, показывающие общее состояние организма. При рецидивирующем и хроническом течении болезни полезно определение чувствительности возбудителя к антибиотикам, а также оценка иммунного статуса человека (иммунограмма, диагностика ВИЧ-инфекции).
Лечение фурункулеза должно быть комплексным. Оно включает:
- правильное питание;
- системную антимикробную терапию;
- местное воздействие;
- хирургические методы;
- иммунотерапию.
Видео: Лечение фурункулеза народными средствами
Питание
Питание при длительном фурункулезе должно быть богато белками, в том числе животного происхождения, а также растительной клетчаткой. Следует ограничивать жиры, рафинированные углеводы (сладости). Истощенных больных следует кормить достаточно калорийной, но легко усваиваемой пищей (кашами со сливочным маслом, куриным бульоном, рыбными паровыми котлетами, запеченными блюдами из овощей и нежирного мяса, кисломолочными продуктами). Полезно есть больше фруктов, ягод, овощей. Нужно отказаться от аллергенных продуктов (цитрусовые, шоколад, морепродукты, яйца и другие), а также от соли и пряностей.
Местная терапия
При фурункулезе нежелательно принимать ванну, ходить в баню.
Единичный фурункул без рецидивирования можно лечить с применением только местных средств. Проводится лечение в домашних условиях: волосы вокруг очага аккуратно выстригают (не выбривать!), поверхность инфильтрата обрабатывают раствором перманганата калия, накладывают на кожу ихтиол в виде лепешек, прикрывая его ватой. Ихтиол накладывают утром и вечером, удаляя его остатки теплой водой. Затем поверхность обрабатывают спиртовым раствором борной или салициловой кислоты от краев очага к центру.
Иногда прервать развитие процесса на самой ранней стадии удается путем смазывания появившегося уплотнения йодом, бриллиантовым зеленым.
Когда начинает формироваться гнойный стержень, ускорить этот процесс можно, нанося на верхушку фурункула салициловую кислоту.
После того как фурункул вскроется, используют примочки с гипертоническим раствором Фурацилина, промывают полость ранки Хлоргексидином. Эти процедуры проводят дважды в день. Когда язвочка полностью очистится, применяют мазь Вишневского, Левомеколь и другие антимикробные препараты. Перевязки проводят через день, круговые повязки использовать нельзя. Края салфеток, пропитанных лекарствами, нужно лишь крепить к здоровой коже лейкопластырем.
Если фурункул расположен на лице, пациенту рекомендуется обязательный постельный режим, часто необходима госпитализация. Ему запрещено разговаривать или как-то по-другому напрягать мышцы лица. Питаться он должен исключительно жидкой пищей. Следует помнить об опасности тяжелейших осложнений этой локализации!
Лечение антибиотиками
Как лечить фурункулез, то есть множественные рецидивирующие гнойники? В этом случае показано лечение антибиотиками.
Какие антибиотики принимать при фурункулезе, решает врач с учетом данных о чувствительности к ним стафилококков в данном регионе, а также анализа на чувствительность у данного пациента. Обычно используют таблетки, реже внутримышечные или внутривенные инъекции.
Применяют антибактериальные препараты с широким спектром действия:
- пенициллины (Флемоксин, Амоксиклав);
- цефалоспорины (Цефтриаксон, Цефалексин);
- макролиды (Сумамед, Кларитромицин);
- линкозамиды (Линкомицин) и другие.
Длительность приема антибиотиков в большинстве случаев составляет 10 дней. Самостоятельное прекращение лечения может спровоцировать рецидив болезни, а также формирование устойчивых к антибиотику стафилококков. При этом лекарство, эффективное при первом применении, в дальнейшем не будет помогать пациенту.
Иммунотерапия и применение витаминов
При хроническом фурункулезе назначают специфическую иммунотерапию, направленную на выработку в организме антител против стафилококков, например, стафилококковую вакцину и анатоксин, антистафилококковый иммуноглобулин.
Витамины при фурункулезе должны приниматься постоянно, причем рекомендуются современные поливитаминные комплексы, содержащие и полезные минералы, например, Центрум. Особенно важно насыщать организм витаминами С, А, Е, РР.
После анализа иммунограммы могут быть назначены неспецифические иммуностимуляторы, например, Ликопид. Для того чтобы «почистить кровь» и повысить сопротивляемость организма, применяют ультрафиолетовое облучение (УФО) крови. Аутогемотерапия в последнее время почти не применяется.
Хирургическое вмешательство
Нередко больного с одиночным фурункулом направляют к хирургу, который вскрывает и очищает гнойник. Особенно часто так происходит при трансформации в абсцесс или расположении фурункула на лице.
При развитии осложнений, например, сепсиса, проводится комплекс лечения, включающий высокоэффективные антибиотики (карбапенемы), дезинтоксикационную терапию, по показаниям – переливание крови.
Лечение фурункулеза народными средствами может применяться дополнительно к основной терапии, причем после консультации с врачом. Применяются такие рецепты, как компрессы с измельченным листом алоэ, сырым тертым картофелем, печеным луком. Внутрь советуют употреблять пивные дрожжи – источник витаминов группы В.
Видео: Лечение фурункула Мазь Вишневского, ихтиоловая мазь, левомеколь
Профилактика
Профилактика фурункулеза складывается из действия на экзогенные и эндогенные факторы его возникновения:
- использовать на производстве индивидуальные средства защиты;
- не носить одежду, натирающую кожу;
- соблюдать правила гигиены;
- вовремя лечить любые кожные заболевания;
- держать под контролем хронические болезни, например, сахарный диабет;
- отказаться от злоупотребления алкоголем;
- не допускать частого переохлаждения или перегревания.
Фурункулёз: причины и лечение, симптомы, профилактика
Не привык наш человек с каждым прыщиком бежать в больницу. И хотя фурункул и прыщ далеко не одно и то же, но большинство, заглянув в домашнюю аптечку, извлекают из нее какую-нибудь мазь. Что должно быть в ней для первой помощи при фурункуле?
Выбор современных антибиотиков поражает. Должно ли это быть поводом для радости? Скорее нет. Новые антибиотики разрабатываются потому, что микробный мир приспосабливается к ним, перестает реагировать на лечение. Не исключение возбудитель фурункулеза – стафилококк. Что предлагают аптеки и как выбрать – тема статьи.
Начало ХХ века. 1-ая мировая война. Окопы, раны, вши, гной, смерть. Это подвигло хирурга Александра Васильевича Вишневского создать в 1927 году мазь для гнойной хирургии. Прошло 100 лет, появились антибиотики и новые мази, но мазь Вишневского не вышла в тираж.
Ихтиоловая мазь при фурункулах обладает высокой степенью эффективности в борьбе с воспалительным процессом на коже в первые стадии развития заболевания. Фурункулез сложно лечится, но при грамотном подходе и выполнении рекомендаций врача можно добиться хороших результатов даже при использовании мазей местного действия.
Коварство воспалительного заболевания – в высокой вероятности попадания возбудителей инфекции в системный кровоток, когда стафилококком будут постепенно поражаться все внутренние органы, вызывая серьезнейшие отклонения в работе жизненно важных систем организма, что чревато последующей госпитализацией с очень дорогостоящим длительным лечением и реабилитацией.
Фурункулы на груди, отличительные симптомы на сосках, под грудью и на коже, причины появления, диагностика, методы лечения народными и медикаментозными средствами, меры профилактики.
Фурункулы в носу – по каким причинам появляются, отличительные симптомы болезни. Диагностика заболевания, домашнее и медикаментозное лечение фурункула, профилактические меры.
Фурункулы на глазах – причины появления, какие симптомы отличают болезнь, и чем она опасна. К каким врачам обращаться, народные и медикаментозные методы лечения, профилактические меры.
В важности медицинского значения головы- центрального компьютера, управляющего всем организмом, никто не сомневается. Роль шеи не менее важна – по ней не только подается питание к отделам мозга, она еще и вертит этим компьютером как хочет. Отбросив шутки в сторону, поговорим о фурункуле шеи.
Разнообразие и богатство окружающего мира человек воспринимает через органы чувств. Один из них – слух , может серьезно пострадать при появлении фурункула в ухе. Что надо знать об этой болезни и как избежать тяжелых осложнений читайте в этой статье.
Кожа в паховой области у женщин и мужчин отличается особой нежностью, поэтому появление фурункулов в паху причиняет особое беспокойство. Ситуация усугубляется богатым оволосением и близостью половых органов, весьма чувствительных к инфекции. Что делать, если инфекция предпочла появиться в паху?
Если единичный фурункул не доставляет заболевшему особых хлопот и проходит дней через десять, то от хронического рецидивирующего фурункулеза избавиться нелегко. Новые фурункулы появляются с завидным постоянством несмотря на проводимую терапию. Так ли фатален хронический фурункулез? Давайте разбираться.
Фурункулы у детей не очень частая патология, но в отличие от взрослых причиняют больше беспокойства и маленькому пациенту, и его родителям. Особенности течения и лечения фурункулеза у детей разного возраста рассмотрены в этой статье.
Одним из частых видов пиодермий (гнойных заболеваний кожи) является фурункул. Локализация фурункула на теле многообразна, исключение ладони и подошвы. Иногда он проходит сам, иногда грозит смертельным осложнением. Так надо ли и как лечить фурункулы на теле?
Причины появления и симптомы фурункула на попе. На каких участках локализуется, стадии вызревания чирия, как вылечить фурункул в домашних условиях и лекарствами, профилактические меры.
Как развивается фурункулез на голове, в волосистой части, причины болезни и ее симптоматика. Стадии развития фурункула. Как вылечить народными методами и лекарственными препаратами, меры профилактики.
Фурункулез – что за болезнь, ее причины и симптомы, как он проявляется на лице, в каких стадиях развивается, как отличить от прыща, способы лечения лекарствами и народными средствами, профилактические меры.
Фурункул в подмышечной области трудно не заметить. Он даст о себе знать с первых минут начала заболевания. Чем он опасен и чем лечить фурункул в подмышке тема этой статьи.
Все ли фурункулы протекают одинаково или есть различия в зависимости от локализации? Для ноги характерно, что никогда не возникнет фурункул на подошве. Зато есть достаточно опасные зоны, появление в которых гнойника потребует внимания.
Появление фурункулов на коже никого не радует, а расположение на спине причиняет неудобства из-за трудностей доступа к лечению. У большинства возникает соблазн выдавить гнойник, а там этого не сделать. Почему возникают фурункулы на спине, что с ними делать и как препятствовать их появлению – ответы в этой статье.
Одним из наиболее часто встречающихся воспалительных заболеваний кожи является фурункулез — гнойный некротический процесс, который поражает волосяной фолликул и располагающуюся рядом соединительную ткань. Фурункул часто называют «чирем» или «прыщом». Те, кто впервые столкнулся с данным недугом, не имеют никакого представления, как лечить чирей, чтобы, в первую очередь, не навредить здоровью.
Фурункулез. Причины
Основной причиной фурункулеза считается наличие в организме человека стафилококковой инфекции, провоцирующей развитие воспаления на коже.
Дополнительными факторами, которые могут стать причинами появления на коже фурункул являются:
- частое травмирование кожных покровов;
- наличие хронических (рецидивирующих) инфекционных заболеваний;
- снижение иммунной функции организма;
- сахарный диабет.
Активизация стафилококковой микрофлоры происходит под воздействием ряда факторов. Для появления на коже гнойничковых образований будет достаточно даже кратковременного снижения иммунитета, к примеру, в результате перенесенного заболевания (ОРЗ, гриппа, ОРВИ и т.д.).
Гиповитаминоз (переизбыток в организме витаминов, микроэлементов и минералов в результате их беспорядочного приема) также может послужить толчком для развития воспаления.
У лиц, страдающих сахарным диабетом, образование на коже гнойничковых поражений встречается достаточно часто.
Погрешности в питании, его несбалансированность, присутствие в рационе большого количества жирных, мучных, соленых и острых блюд провоцирует нарушения в обменных процессах и как следствие – появление на коже фурункул.
Стафилококки «селятся» на кожных покровах при любом удобном случае. Это именно те бактерии, которым достаточно незначительного поражения кожи, чтобы спровоцировать ее воспаление.
Фурункулез. Симптомы
Заболевание характеризуется многоэтапностью. В интернете можно найти фото фурункулов, увидеть, как выглядит новообразование. На начальном этапе в ореоле волосяного мешочка происходит формирование гнойно-воспалительного образования, повышающегося над кожей и образующего бугорок. Кожа вокруг бугорка приобретает красноватый оттенок, в некоторых случаях к красноте добавляется синюшность. При пальпации образование болезненное.
На начальной стадии воспаление может напоминать фолликулит. Определить фурункулез по фото несложно, обычно он имеет характерные симптомы и признаки. Однако в отличие от него на вторые сутки происходит поражение не только волосяной фолликулы, но и прилегающая ткань с сальными железами, расположенными в более глубоких слоях кожи. В сложных ситуациях значительно поражается окружающая в радиусе 0,5-1 см соединительная ткань.
На вторые-третьи сутки фурункул приобретает вид узелкового конуса, который возвышается над кожей. Сформировавшееся очаговое поражение болезненное, отечное. Характерной особенностью являются пульсирующие боли, характерные для нарывов. Пораженные фурункулезом кожные покровы шеи и лица характеризуются значительной отечностью.
На третьи-четвертые сутки в центре воспаленного бугорка начинает скапливаться гнойная масса, которая постепенно сформировывается в гнойный свищ. При пальпации гнойный очаг хорошо ощущается.
После вскрытия фурункулеза происходит незначительное выделение гноя, скопившегося сразу же под кожей с последующим образованием язвочки. В углублении язвы отчетливо виден стержень – основной диагностический симптом заболевания.
На пятые-шестые сутки стержень выходит вместе с остатком гноя и густой крови бордово-красного оттенка. Как только стержень отторгся – воспалительный процесс начинает уменьшаться, а пораженная кожа – восстанавливаться. Отечность спадает, при пальпации болезненных ощущений не возникает.
При чрезмерно сложных воспалительных процессах в совокупности с дополнительным попаданием инфекции, а также плохой регенерации соединительной ткани на месте сошедшего фурункулеза возможно образование рубцов. Размер рубцов и их глубина будет во многом зависеть от исходного поражения кожных покровов, проводимой гигиены и обработки воспаления.
Диагностика фурункулеза
Не рекомендуется самостоятельно пытаться выявить причины и проводить самостоятельное лечение фурункулеза в домашних условиях без предварительной консультации дерматолога и косметолога. Клинические проявления достаточно ярко выраженные, поэтому особой сложности в диагностике заболевания не возникает.
Общая практика лечения включает проведение клинических исследований путем сдачи общего анализа крови из пальца, по результатам которого обычно ярко выраженное повышение СОЭ, увеличение количество лейкоцитов. В некоторых случаях виден ярко выраженный лейкоцитоз.
Чтобы назначить действительно целенаправленное эффективное лечение врачом могут быть выполнены специальные диагностические исследования, позволяющие определить чувствительность данного микроорганизма к антибиотикам. При большом скоплении гноя в подкожном пространстве врачом может быть принято решение о вскрытии фурункула. Это несложная процедура, но требующая соблюдения определенных условий и 100% стерильности всех инструментов.
Последние назначаются при обширных очаговых образованиях на коже. Благодаря точному определению типа возбудителя врач может выявить очаг инфекции. Поэтому, чтобы понять, как лечить фурункулез, следует обратиться к дерматологу.
Чем опасен фурункулез?
Медики настоятельно не рекомендуют самостоятельно удалять чирей на теле. Лечение фурункул следует проводить под контролем специалиста, а также на основании его рекомендаций. В бытовых условиях очень сложно соблюсти все меры обработки с использованием септических средств и обеззараживающих составов. При обширном фурункулезе рекомендовано обратиться либо к косметологу либо к дерматологу.
Очень часто медики диагностируют усугубление воспалительного процесса кожных покровов при самостоятельном удалении фурункул пациентами. Особую опасность заболевание представляет в связи с возбудителем инфекции – стафилококковыми бактериями, которые при неправильном удалении фурункула могут проникнуть в общую кровеносную систему и привести к развитию необратимых патологических процессов в организме.
Уже доказана связь между фурункулезом и менингококковой инфекцией, тяжелейшим осложнением фурункулеза является сепсис внутренних органов, который может привести к летальному исходу при несвоевременной диагностике и лечении.
Осложнения фурункулеза
Карбункул. Образовывается в результате слияния нескольких фурункулов в одно крупное образование. Наиболее часто карбункул возникает на шее, спине, внутренней поверхности бедер, плечевой зоне и является более серьезным патологическим процессом, сопровождающимся очень медленным заживлением с последующим появлением рубцов на пораженных участках кожи.
Инфицирование глубоких слоев кожи, сепсис, абсцесс
В результате нарушений личной гигиены происходит поражение воспалением здоровых участков кожных покровов. В некоторых случаях может произойти заражение других людей стафилококковой инфекцией.
Во избежание инфицирования здоровой кожи, а также снижения риска заражения других следует соблюдать определенные меры предосторожности, включающие следующие пункты:
- Для уходовых процедур пользоваться исключительно отдельными банными принадлежностями и полотенцами.
- Как можно чаще менять нательное и постельное белье, которое следует стирать при температуре не ниже 60 оС.
- Спортивное оборудование после занятий необходимо протирать антисептическими растворами и составами.
- После каждого соприкосновения с гнойным образованием тщательно мыть руки.
- Лицо и тело вытирать отдельными банными полотенцами.
- Утилизацию повязок и аппликаций после обработки образований следует тщательно и правильно утилизировать.
Зоны, наиболее «чувствительные» к образованию нагноений
Воспалительный процесс может возникнуть абсолютно в любом месте на теле человека. Наиболее частой локализацией образования фурункул являются места, где происходит интенсивное соприкосновение кожи с одеждой, повышенное трение, потообразование.
Наиболее часто фурункулы воспаляются на волосистой части тела, к примеру, на лице, бедрах, шее, в подмышечных впадинах. Для воспалительного процесса характерна болезненность при пальпации, подергивания кожи в состоянии покоя, появлением в месте воспаления небольшой бугристости, которая в первые сутки краснеет, затем наполняется гнойным содержимым.
Кто больше всего подвержен фурункулезу?
К фурункулезу у взрослых приводит ряд причин. Лечение основывается на собранном анамнезе, вплоть до выявления хронических, рецидивирующих заболеваний.
Впервые с фурункулезом молодые люди могут столкнуться в возрасте 12-13 лет, когда организм претерпевает гормональные изменения в связи с так называемым «переходным периодом». У подростков фурункулез затрагивает области лица шеи и спины, требует детального лечения и профилактики для последующего предупреждения развития осложнений и рецидивов.
По статистике мужчины страдают от фурункулеза практически в 10 раз чаще, чем женщины. В детском возрасте возникновение прыщей практически никогда не диагностируется.
У мужчин наиболее часто встречается фурункулез в области лица и шеи, возникающий в результате небрежного отношения к гигиене, травматизации кожи во время бритья и уходовых процедур.
У женщин фурункулез образуется в подмышечных впадинах, в зоне декольте, на лице в районе носогубного треугольника, а также в паховой и бедренной области, там где отмечается повышенное потоотделение.
Лечение фурункулеза
Большинство мазей в период созревания фурункула являются малоэффективными. Их основные действующие вещества не в состоянии проникнуть в подкожное пространство, где локализуется воспалительный процесс.
Врачом может быть назначена антибактериальная терапия, если:
- у заболевшего поднялась высокая температура;
- основная локализация фурункулеза – лицо и шея;
- беспокоит плохое самочувствие, озноб, головная боль, слабость;
- на месте фурункулеза появился карбункул;
- инфицирование затронуло глубокие слои кожных покровов.
Лечение фурункулеза народными средствами
Основное предназначение народных средств – добиться как можно быстрейшего «созревания» фурункула, снижение последствий воспалительного процесса на коже и уменьшение болевого синдрома.
Большинство народных средств рекомендовано применять до момента самопроизвольного вскрытия фурункула.
Для быстрого созревания эффективны тепловые примочки. Можно использовать как сухое, так и влажное тепло. Для этого необходимо бинт либо марлю сложить в несколько слоев, смочить в горячей кипяченой воде и наложить на фурункул, сверху накрыв полиэтиленовой пленкой и зафиксировав лейкопластырем. Держать аппликацию следует до полного ее остывания.
Для снижения интоксикации организма, а также предупреждения новых фурункульных образований эффективен следующий состав:
- кора крушины;
- цветки бузины черной;
- плоды фенхеля;
- корень солодки;
- трава трехцветной фиалки;
- листья бородавчатой березы.
Все растения следует насыпать в равных пропорциях (к примеру, по одной чайной ложке) в кастрюлю, залить стаканом воды, поставить на водяную баню и кипятить не менее 15-20 минут. После варки состав фильтруют, остужают и принимают трижды в день по 100-150 грамм.
Меры профилактики фурункулеза
Никто из нас не может на 100% застраховаться от фурункулеза. Однако есть немало простых и эффективных профилактических методов, позволяющих минимализировать риск заражения кожи.
- Во-первых, важно регулярно принимать душ и проводить гигиенические процедуры кожи с применением мягких моющих средств.
- Во-вторых, любой порез, ссадину, рану следует тщательным образом обрабатывать любым дезинфицирующим, ранозаживляющим средством («зеленкой», 3%-ной перекисью водорода, салициловым или левомицетиновым спиртом).
- В-третьих, раны и поражения кожных покровов вплоть до момента полного заживления следует закрывать от внешней среды стерильными повязками.
- В-четвертых, снизить употребление в пищу продуктов питания, содержащих большое количество жиров, соли.
- В-пятых, в период с осени по весну принимать синтетические витаминизированные комплексы.
- В-шестых, ввести в ежедневный рацион питания продукты с большим содержанием клетчатки, белка.
- В-седьмых, не пренебрегать физическими нагрузками и спортом.
- В-восьмых, своевременно лечить под наблюдением врачей хронические и рецидивирующие заболевания, работать над повышением иммунитета.
1 месяц беременности
Первый месяц беременности: признаки, симптомы, ощущения женщины, состояние груди и размер живота на раннем сроке. Психическое состояние будущей мамы.
Самое большое счастье для любой женщины – это материнство. Но это и очень ответственный шаг, который требует много усилий, времени и знаний. Будущая мама должна знать, какие изменения в ее организме будут проходить ближайшие девять месяцев.
Первый месяц по врачебным расчетам начинается с первого дня последнего цикла. По факту, это еще не беременность как таковая, поэтому женщины удивляются поставленному гинекологом сроку в несколько недель, тогда как задержка у них всего пара-тройка дней.
Первый месяц исчисляется шестью неделями, а не привычными четырьмя. Две «лишних» недели приходятся на процесс зачатия и прохождение яйцеклетки через маточные трубы с последующей имплантацией к стенке матки.
Ощущения мамы на первом месяце
В первый месяц беременности молодая мама может чувствовать слабость, частое слюноотделение, сонливость, у нее появляется отвращение к пище и определенным запахам. Но такие субъективные ощущения могут быть далеко не у всех беременных.
Первое время будущая мама не ощущает, что в ней зародилась новая жизнь, но к третьей неделе ее тело и психика начинают испытывать определенные симптомы.
- Раздражительность, порой по мелочам, плаксивость.
- Сонливость, даже если сон занимает достаточное время в режиме.
- Утомляемость при отсутствии очевидных нагрузок.
- Частые походы в туалет при сохранении прежнего питьевого режима.
- Постоянно повышенная температура – около 37-37,5 градусов с утра.
Все это логично и вполне объяснимо: в организме происходит гормональный взрыв, и он активно готовится к новому состоянию.
Живот на первом месяце срока
Вначале беременности живот будущей матери выглядит абсолютно привычно. Но некоторые ощущения могут свидетельствовать о зарождении новой жизни, пусть и косвенно. Женщина может испытывать тянущую боль внизу, как накануне месячных, но менструация не приходит. Если живот кажется более твердым и не прекращает болеть, то стоит обратиться в женскую консультацию, чтобы избежать угрозы выкидыша.
Ощущения в груди на первом месяце
Убеждение, что грудь болит в первые же дни после зачатия, верно не для всех. Подготовка молочных желез к будущей лактации у каждой девушки проходит индивидуально. У одних грудь набухает и увеличивается в размерах, у других это происходит только накануне родов. От того, как именно грудь будет вести себя во время беременности, качество и количество молока не зависит.

Ощущения в груди на первом месяце
Выделения в начале беременности
Слизистые выделения в первые дни и недели почти не тревожат маму. Они стандартно похожи на сырой куриной белок, ничем не пахнут и не превышают привычное количество.
Кровяные вкрапления – тревожный симптом, особенно если вы уже знаете, что беременны, и месячных быть не должно. Правда, иногда это означает и вполне мирный, положительный процесс внедрения плодного яйца в стенку матки.
Месячные во время беременности
Не стоит пугаться, если у вас пошли месячные, но вы уже точно знаете, что станете мамой. Несколько дней после зачатия может происходить менструальное кровотечение, которое означает, что оплодотворенная яйцеклетка еще не прикрепилась к стенке матки. Из-за гормональных изменений месячные могут идти и до середины срока вынашивания. Чтобы не допустить выкидыша, акушер-гинеколог назначает пациентке гормональные препараты.
 Месячные на первом месяце беременности
Месячные на первом месяце беременности
Признаки месячных «в норме»:
- их начало до диагностики беременности;
- выделения не мажущие и не коричневые;
- нет сгустков черного цвета;
- нет резких, похожих на схватки, болей.
Развитие плода на 1 месяце
Первый месяц – очень важный и достаточно ответственный период. Уже в первую неделю внутриутробной жизни – это путь зародыша в полость матки из маточной трубы с последующим прикреплением его к стенке. Вторая неделя – формирование плаценты. С этого момента наружный слой зародыша вырабатывает хорионический гонадотропин, который называют еще первым гормоном беременности. Именно в это время его можно будет обнаружить в моче беременной и в сыворотке крови.
Под конец второй недели постепенно начинает формироваться пуповина. Далее зародыш уже активно развивается. Сперва у него появляются зародышевые листки (при дальнейшей эволюции – ткани и органы), закладывается хорда (позвоночник). Появляется нервная система.
На третьей неделе у него появляется сердце с кровеносными сосудами. Безусловно, сердце еще несовершенно, но тем не менее уже сокращается. Четвертая неделя – развиваются конечности (ножки и ручки), а также формируется глазная впадина.
На первом месяце беременности плод еще очень уязвим, поэтому вирусные инфекции, спиртные напитки, никотин, стрессовые ситуации, экология, прием медикаментов (гормоналимьные препараты, антибиотики, транквилизаторы), большие нагрузки могут повлиять на его нормальное развитие.
Питание молодой мамы
Вместе с тем в первый месяц беременности женщина должна задуматься о правильном полноценном питании. В рационе должны преобладать овощи и фрукты, углеводы и белки. Для формирования внутренних органов очень важно наличие витамина В9 (фолиевая кислота), йода и витамина Е. Желательно, чтобы они попадали в организм вместе с натуральными продуктами.
Женщина должна знать, в каких продуктах питания они находятся. К примеру, фолиевая кислота содержится в таких продуктах, как мандарин, дыня, апельсин, яблоко, арбуз, тыква и груша. Витамин Е присутствует в авокадо, проросших зернах пшеницы, листовых и зеленых овощах. Йод содержится в морской капусте, грецком орехе, смородине, черносливе.
Главная задача беременной – приложить все усилия, для того чтобы малыш вырос крепким и здоровым.
1 месяц беременности: УЗИ
Чувства беременной понятны: женщина прислушивается к себе, сомневается, подозревает ошибку и надеется. Лучше всего распознать факт оплодотворения можно при помощи УЗИ. Аппарат «увидит» плод уже на третьей неделе. Для вас это будет лишь пятно на темном фоне, а вот для врача – информативное изображение зародыша и исключение патологий.
Помимо УЗИ, женщине нужно будет сдать множество анализов для определения группы крови, наличия инфекционных заболеваний, СПИДа, других ЗППП.
 УЗИ на первом месяце беременности
УЗИ на первом месяце беременности
Секс на первом месяце беременности
Многих женщин и их партнеров тревожит вопрос, можно ли заниматься любовью на ранних сроках. На первом месяце стоит отказаться от секса с проникновением и других сексуальных практик, чтобы не вызвать маточное сокращение, которое может спровоцировать выкидыш. Стоит позаботиться о спокойных условиях для имплантации клетки в стенку матки. Не критично, если вы предавались постельным ласкам, еще не зная о том, что ждете малыша. Но вот после диагностики беременности с сексом стоит повременить.
Что нельзя на первом месяце беременности?
Итак, вы будущая мама. Отныне вы подчиняетесь «беременному» режиму: больше спите, гуляете, отказываетесь от излишних нагрузок в пользу простой ходьбы, питаетесь сбалансированно, но не за двоих, бережетесь от простуды и выбрасываете свои вредные привычки из жизни (хотя бы на время).
- пить спиртные и тонизирующие напитки;
- курить;
- принимать медикаменты, даже те, что вы пьете постоянно (отказ от них нужно обсудить с врачом);
- поднимать предметы тяжелее 3 кг;
- нервничать;
- интенсивно заниматься сексом;
- сидеть на диете.
Можно:
- гулять пешком;
- есть вкусно;
- красить волосы, ногти и наносить макияж;
- взять отпуск;
- летать в самолете при условии хорошего самочувствия.
Аборт на первом месяце
Если по каким-то причинам беременность наступила, а роды невозможны, и женщина хочет сделать аборт, ей стоит знать особенности прерывания беременности на первом месяце.
Самые безопасные методы аборта – медикаментозный, вакуумный и хирургический, проведенные на сроке до 12 недель. Гораздо лучше планировать зачатие и предохраняться для его недопущения, чем из-за собственной неосторожности и незрелости идти на меры по прерыванию.


