Разрешенные сладости при панкреатите
Тошнота, рвотные позывы, приступы боли – далеко не все признаки панкреатита. Заболевание вызвано воспалением поджелудочной железы. При появлении первых жалоб обращаются к врачу. Он окажет консультацию, назначит правильное комплексное лечение.

Обязательно прописывается специальная диета. В нее входят безопасные продукты, которые легко перевариваются и усваиваются. Исключают жирные, жареные, кислые, острые блюда. В этот список попадают многие сладкие блюда, десерты. Какие сладости запрещены в диетическом питании, а какие можно есть при панкреатите, важно разобраться.
Что разрешено из лакомств
Гастроэнтерологи и диетологи рекомендуют исключить сладкое при панкреатите. Любителям вкусностей разрешается заменить привычные десерты продуктами, содержащими допустимую норму сахаров. Альтернативным вариантом станут несладкие фрукты. Едят сырыми, запекают, варят варенье, компоты, кисели, но без добавления сахара.
Десерт в период ремиссии
Выбирая сладости при панкреатите, внимательно следят за составом. Все лакомства изготавливаются без сахара, он заменяется фруктозой. Потребление глюкозы сводят к минимуму. Идеальным вариантом являются баранки, можно кушать в острой фазе заболевания, при обострениях, при голодании.

Что из сладкого еще можно кушать при панкреатите:
- желе, зефир, мармелад, пастилу;
- несдобная выпечка, баранки, галетные печенья;
- цукаты, сушки;
- джем, мед, повидло;
- суфле из белков, безе.
Обязательно изучают состав магазинных баранок. Нередко в них содержится жир, ароматизаторы, другие вредные вещества, недопустимые при панкреатите. Есть их разрешается в мягком виде, поэтому отдают предпочтение домашним изделиям. Вкусные десерты, приготовленные в домашних условиях, станут отличным вариантом для замены покупных кондитерских изделий. Они готовятся исключительно из натуральных компонентов, не содержат вредные добавки, красители, избыток сахара. Можно есть без опасений для здоровья.
Пациентов интересует, можно ли есть пряники при панкреатите? Данный вид сладости содержит сладкую начинку. Нередко ее готовят из шоколада, сгущенного молока. Такие наполнители противопоказаны во время воспаления поджелудочной железы. В этот список входят пряники промышленного производства за счет содержания вредных пищевых добавок.

Исключение составляют домашние пряники. Они пекутся на основе натуральных ингредиентов без вредных веществ. В качестве начинки подойдут ягодные муссы, джемы без сахара.
Исключают жиросодержащие и алкогольные продукты. Допустимая суточная норма сладостей не превышает 50 г. Каждый новый продукт вводится постепенно, наблюдая за реакцией организма.
При возникновении негативной реакции организма, употребление немедленно прекращается. Перед введением сладости консультируются с лечащим врачом. Внимательно следят за сроком годности.
В острой форме заболевания
Острая форма панкреатита предусматривает полный отказ от любой пищи. Назначается специальное лечебное голодание, которое длится 2 дня. В данный период пейте только очищенную воду. По мере угасания обострения, постепенно вводят щадящую пищу. Каждый продукт вводится постепенно, наблюдают за реакцией организма.
Какими будут последствия после сладких продуктов, и какие сладости можно есть при панкреатите? Даже малейшее количество сахара способно вызвать повышенную выработку инсулина. Данная функция перегружает работу поджелудочной железы, что противопоказано при панкреатите. Поэтому сладкие продукты, содержащие сахар, запрещено к употреблению при обострении и в острой форме заболевания.

Вредны ли конфеты, и можно ли есть при панкреатите? Да вредны. Поскольку они являются сахаросодержащими продуктами. Исключение составляют домашние безопасные конфетки, приготовленные из натуральных продуктов без добавления сахара. Сахарный песок можно заменить фруктозой.
Запрещенные продукты
При панкреатите употребляются только разрешенные сладкие продукты на основе натуральных ингредиентов и фруктозы. Если в них содержится сахар или жир, они автоматически попадают в список запрещенных. Оба компонента негативно влияют на раздраженную слизистую поджелудочной железы, поражая еще больше больной орган. Результат будет плачевным.
Можно ли есть леденцы, изделия из шоколада, какие конфеты запрещены при панкреатите?

Перечисленные сладости нельзя есть при воспалении поджелудочной железы. В хронической форме они способны вызвать обострение болезни. В острой форме панкреатита употребление опасно для здоровья. Какие еще лакомства запрещено и противопоказано употреблять при панкреатите:

- торты;
- кексы;
- выпечка;
- сгущенное молоко;
- халва;
- мороженое;
- некоторые сухофрукты – финики, инжир, виноград.
Перед введением нового продукта консультируются с доктором. Здоровое питание будет вкусным и всегда подберете альтернативу любимым сладостям.
Диета при панкреатите

- Статья обновлена:28.12.2020
При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
- липаза — расщепляет жиры;
- лактаза, амилаза, мальтаза и инвертаза превращают углеводы в моносахара — глюкозу, галактозу и фруктозу;
- трипсин — обеспечивает усвоение организмом белков.
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
- Злоупотребление алкоголем. Более половины наблюдений (с.36-47) панкреатита связано с регулярным потреблением больших доз спиртного.
- Панкреатит часто развивается при желчнокаменной болезни, травмах живота, образовании кист в желчных протоках, злокачественных образованиях в железе.
- Заболевание может быть побочным эффектом приема некоторых лекарственных препаратов, например, диуретиков.
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
- Сильная боль в левом подреберье, отдающая в другие органы. Болевой приступ длится примерно полчаса-час. Особенно сильно боль чувствуется в положении лежа на спине. Приступ усиливается после приема пищи, особенно жареной и острой, и любых спиртных напитков.
- Рвота, часто неукротимая с примесью желчи и горьким привкусом. Постоянная тошнота, не проходящая после рвоты.
- Субфебрильная или высокая температура.
- Иногда из-за нарушения оттока желчи наблюдается пожелтение глазных белков, очень редко — желтый оттенок кожи.
- В некоторых случаях болевой синдром сопровождается изжогой и вздутием живота.
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
- диареей,
- вздутием живота,
- изменением характера каловых масс — они приобретают липкую консистенцию из-за большого количества жира в них и плохо смываются со стенок унитаза.
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
- сильная опоясывающая боль,
- тошнота,
- рвота,
- нарушения в работе кишечника.
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Недостаточность функции поджелудочной железы определяют по анализу каловых масс. При наличии в них специфического фермента — панкреатической эластазы — ставится диагноз «хронический панкреатит».
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
- обеспечивает антибактериальную защиту организма;
- стимулирует выработку гормонов поджелудочной железы;
- регулирует моторику желудка;
- расщепляет жиры и выполняет ряд других функций.
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
- желатиназа — растворитель коллагена, желатина и других белков соединительной ткани;
- липаза — фермент, расщепляющий некоторые молекулы жира до жирных кислот и моноглицеридов;
- химозин — запускает процесс переваривания белка молока.
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
- протеазы — расщепление белков до аминокислот;
- нуклеазы — воздействуют на нуклеиновые кислоты ДНК;
- амилаза — расщепляет крахмал на простые сахара;
- липазы — разлагают жиры на высшие жирные кислоты и глицерин.
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
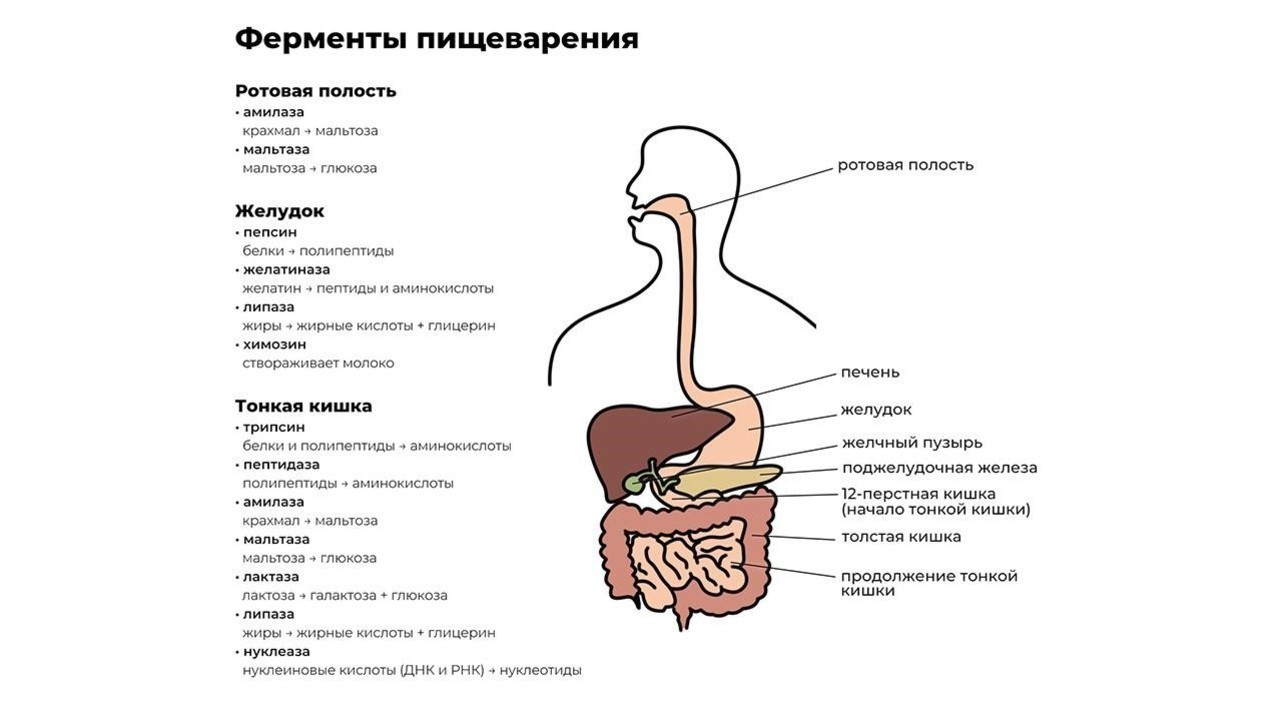 Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
- тяжесть в животе после приема пищи,
- изжогу,
- отрыжку,
- приступы боли в области желудка.
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
- питаться нужно 5 раз в день небольшими порциями;
- исключить жареные и маринованные продукты;
- при острой стадии заболевания пищу нужно измельчать или протирать;
- в рационе должен преобладать животный белок;
- количество жиров в день не должно превышать 50 г;
- сахар также попадает под строгое ограничение — не больше 30 г в день;
- под запретом продукты, повышающие метеоризм, — сладкие газированные напитки, любые бобовые, сладкие яблоки и виноград, сладкая сдоба и некоторые другие;
- потребление соли сводится к минимуму — не больше трех-пяти граммов.
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
- суп из постного мяса, желательно варить бульон из телятины, индейки или куриной грудки, мясо из бульона следует пропустить через мясорубку или измельчить в блендере;
- омлет, приготовленный на пару или яйца всмятку;
- паровые котлеты из постного мяса или нежирной рыбы;
- творожные запеканки и суфле из творога с минимальной жирностью.
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.
Некрепкий чай с добавлением лимона и небольшим количеством сахара
Разбавленные водой овощные и фруктовые соки
Компоты и морсы из свежих фруктов без сахара
Шоколад и какао
Любой алкоголь, включая пиво
Овощные супы без поджарки
Крупяные супы или суп с лапшой
Борщ на бульоне из постного мяса без поджарки
Классический борщ с поджаренными овощами
Щавелевый суп или суп со шпинатом
Окрошка на кефире, квасе или сыворотке
Гречневая, овсяная, рисовая каша на воде или на разбавленном молоке
Плов с сухофруктами
Запеканки и пудинги из круп
Индейка и курица без кожи, предпочтительно белое мясо
Морепродукты – в ограниченном количестве
Морская рыба (2-3 раза в неделю)
Молочные сосиски – очень ограниченно
Жирная речная рыба
Рыбные и мясные консервы
Хлеб с отрубями
Любая сладкая выпечка
Изделия из сдобного теста
Жареные пирожки с любой начинкой
Кисломолочные продукты низкой жирности
Натуральные йогурты без добавок
Жирные кисломолочные продукты
Сильно соленые рассольные сыры
Помидоры (только в стадии ремиссии и в небольшом количестве)
Консервированные и маринованные
Кукуруза, спаржа, баклажаны, редька и редис
Сладости при панкреатите
Во время соблюдения диеты, которая при панкреатите является достаточно строгой, больные нередко субъективно тяжело переносят необходимость отказа от любимых продуктов. С одной стороны, диета строится таким образом, чтобы полностью обеспечивать организм необходимыми питательными веществами – витаминами, микро- и макроэлементами, белками, углеводами и даже жирами. С другой стороны, способы приготовления блюд и подбор продуктов таковы, что пациенты вынуждены в корне изменять свои пищевые привычки. И резкое ограничение сладостей многие воспринимают как одно из самых тяжелых условий.
Однако полностью отказываться от сладкого при панкреатите нет необходимости. Конечно, все будет зависеть от периода заболевания и тяжести симптомов, а так же от наличия или отсутствия сахарного диабета. Но определенные сладости включать в рацион все-таки можно.
Сладости при остром панкреатите и обострении хронического
В первый месяц от начала атаки любые сладости исключаются из рациона. Нельзя употреблять даже сахар. Делается это для того, чтобы снизить нагрузку на поджелудочную железу и «не принуждать» ее вырабатывать инсулин (гормон, необходимый для усвоения глюкозы). Разрешаются только сахарозаменители – для добавления в компоты и другие напитки.
Со второго месяца из сладкого в рацион можно ввести домашнего приготовления фруктово-ягодные муссы и желе с сахарозаменителями и сладкие пудинги. Все остальные сладости по-прежнему находятся под запретом.
Сладости в период ремиссии хронического панкреатита
При переходе заболевания в фазу ремиссии больным постепенно расширяют диету. Расширяется и ассортимент разрешенных сладостей. Но выбирать их следует с соблюдением определенных требований:
- Предпочтение лучше отдавать сладостям домашнего изготовления, а не покупным, поскольку последние часто содержат вредные добавки.
- Если вы все-таки покупаете готовые продукты, обязательно изучайте состав. Избегайте сладостей, содержащих консерванты, ароматизаторы, красители, загустители и другие искусственные включения.
- Даже при отсутствии сахарного диабета желательно выбирать продукты, в составе которых преобладает фруктоза (для ее усвоения не нужен инсулин), а не глюкоза. Это изделия с сахарозаменителями и продукты, приготовленные на основе фруктов и ягод (в них обычно содержание фруктозы преобладает).
- Сладости должны соответствовать условиям диеты: не быть слишком жирными (как кондитерские кремы, шоколад), острыми или пряными (как некоторые восточные сладости), не содержать в своем составе запрещенных продуктов (например, лимона или алкоголя).
- Сладкие блюда должны быть свежими.
- Нельзя злоупотреблять сладостями.
Какие сладости можно при панкреатите:
- сахар;
- мед;
- варенье (джемы, повидло, конфитюры);
- фруктово-ягодные муссы и желе;
- зефир;
- пастила;
- мармелад;
- белковое суфле с сахаром («Птичье молоко»);
- безе (пропеченное);
- конфеты из вареного сахара («Коровка» и др.);
- засахаренные орехи;
- цукаты;
- печенье (лучше сухое);
- несдобная сладкая выпечка;
- сладкие помадки и десерты домашнего приготовления.
Каких сладостей лучше избегать
- шоколад;
- мороженое;
- сгущенное молоко;
- халва;
- карамель, леденцы и ириски;
- шоколадные конфеты;
- другие конфеты (за исключением молочно-сахарных и конфет-суфле);
- вафли;
- сдобная сладкая выпечка;
- пирожные и торты с кремом.
Но любые сладости, в том числе из списка допустимых, включать следует с осторожностью. Начинают с крохотных порций, внимательно наблюдая за своим самочувствием, и постепенно увеличивают суточную порцию до разрешенного объема (обычно порядка 25-50 г в пересчете на сахар).
Что можно кушать при панкреатите
 Заболевания пищеварительного тракта подразумевают обязательное соблюдение диеты не только в период терапии, но и на этапе ремиссии. При панкреатите множество продуктов и блюд относится к запрещенному списку. Нарушение диеты может стать причиной снижения тенденции к выздоровлению, обострению патологии и сокращению сроков ремиссии.
Заболевания пищеварительного тракта подразумевают обязательное соблюдение диеты не только в период терапии, но и на этапе ремиссии. При панкреатите множество продуктов и блюд относится к запрещенному списку. Нарушение диеты может стать причиной снижения тенденции к выздоровлению, обострению патологии и сокращению сроков ремиссии.
Блюда при данной болезни разрешено готовить только определенными способами, а расширение меню осуществляется поэтапно. От соблюдения правил диетического питания зависит общее состояние здоровья пациента. Панкреатит относится к опасным заболеваниям. Некоторые его осложнения могут стать причиной летального исхода и значительного снижения качества жизни.
1. Для чего нужна диета?
Диета при воспалении поджелудочной железы отличается большим количеством ограничений, особенно на начальных этапах терапии патологии. Однако режим питания, рекомендованный для стадий выздоровления и ремиссии, включает в себя разнообразные продукты, из которых можно приготовить множество вкусных блюд.
Основная цель диеты – снижение нагрузки на органы пищеварения и улучшение функционального состояния поджелудочной железы. В разрешенных продуктах содержится достаточное количество полезных веществ. Вреда организму такая диета не причиняет.
2. Особенности питания при панкреатите
Воспаление поджелудочной железы может иметь острую или хроническую форму. Независимо от типа и стадии заболевания, обязательной частью терапии является корректировка питания и соблюдение определенной диеты. Панкреатит всегда развивается в несколько этапов. На каждом из них пациенту рекомендуется соблюдать конкретные правила питания.
Начальная стадия
 Начальная стадия панкреатита является периодом обострения воспалительного процесса. Заболевание проявляется максимальной симптоматикой (болевые ощущения, приступы рвоты и тошноты, метеоризм).
Начальная стадия панкреатита является периодом обострения воспалительного процесса. Заболевание проявляется максимальной симптоматикой (болевые ощущения, приступы рвоты и тошноты, метеоризм).
На данном этапе патологии важно исключить нагрузку на поджелудочную железу при переваривании пищи. Наилучшего результата в данном случае можно добиться только голоданием.
Особенности питания:
- лечебное голодание в течение двух или трех дней;
- для исключения обезвоживания организма разрешено употреблять щелочную минеральную воду (обязательно без газа);
- из напитков можно небольшими порциями употреблять отвар шиповника;
- голодание должно осуществляться под контролем специалиста.
Стадия улучшения
Стадия улучшения проявляется снижением интенсивности болевой симптоматики (у пациента стабилизируется температура тела, метеоризм становится менее выраженным, приступы рвоты и тошноты отсутствуют). На данном этапе развития патологии разрешается возобновлять питание, но с соблюдением ряда ограничений и правил.
Порции еды должны быть небольшими, а употребление пищи лучше разделить на 7-8 раз в сутки.
Особенности питания:
- в первые дни улучшения состояния пациенту разрешено употреблять слизистые супы и протертые каши;
- новые продукты питания вводятся в меню постепенно и в небольшом количестве;
- калорийность блюд в первые дни не должна превышать 800 ккал (показатель также повышается постепенно);
- нельзя употреблять пищу против воли (если у пациента отсутствует аппетит, то употреблять пищу надо минимальными порциями, но чаще);
- необходимо соблюдать питьевой режим (не менее двух литров воды в сутки);
- блюда разрешено готовить только методами варки и паровой обработки;
- консистенция всех блюд должна быть жидкой или полужидкой;
- белковый паровой омлет, мясные и рыбные продукты можно вводить в меню с четвертого дня улучшения состояния (мясо должно быть нежирных сортов и максимально измельчено);
- мясные бульоны, кукурузная и пшенная каша, продукты, оказывающие негативное воздействие на пищеварительный тракт из рациона исключаются.
Выздоровление
Стадия выздоровления представляет собой этап, при котором купируются все симптомы панкреатита. Рацион можно расширять, дополнять его овощами, фруктами, новыми напитками и блюдами. При составлении меню за основу берутся принципы Диеты 5п. Данная программа диетического питания подразумевает четкое разграничение продуктов на разрешенную и запрещенную категорию, использование определенных методов приготовления блюд и соблюдение общих правил, помогающих предотвратить обострение патологии.
Особенности питания:
- консистенция блюд может допускать рубленые варианты (касается мяса и рыбы);
- нельзя употреблять слишком горячую или холодную пищу (максимальная температура – 50 градусов);
- размер одной порции разрешено увеличить до 250-300 г;
- питание осуществляется дробно (5-6 раз в сутки);
- разрешается вводить в рацион молочную и кисломолочную продукцию (с пониженным процентом жирности), тушенные или запеченные овощи и фрукты;
- запрещено употреблять консервы, сало, маринады, жирную и жареную пищу, грибы, фрукты сладких сортов, овощи с содержанием грубой клетчатки, сладости, свежий хлеб, газированные напитки и алкоголь;
- употребление запрещенных продуктов может стать причиной обострения воспалительного процесса.
Ремиссия
Стадия ремиссии представляет собой период, во время которого отсутствуют симптомы патологии. На данном этапе меню можно расширять максимально, но с соблюдением общих принципов Диеты 5п. Длительность ремиссии напрямую зависит от правильного питания пациента.
Даже однократное употребление запрещенных продуктов (например, жирные, жареные, соленые или острые блюда) может спровоцировать внезапный приступ обострения воспалительного процесса.
Особенности питания:
- соблюдение принципов дробного питания и температурного режима пищи;
- употребление только продуктов, относящихся к разрешенному списку;
- исключение всех продуктов из запрещенного перечня;
- нельзя переедать или допускать голодание;
- последний прием пищи должен осуществляться за три часа до сна.
3. Что едят при панкреатите
Список разрешенных и запрещенных продуктов при панкреатите может предоставить врач. Принципы питания при воспалительном процессе соответствуют правилам Диеты 5п. Длительность периода строгих ограничений в рационе зависит от индивидуальной клинической картины состояния здоровья пациента. В некоторых случаях диета назначается на 6-12 месяцев, но при наличии осложнений необходимость ее соблюдения может стать пожизненной.
Видео на тему: Что можно есть при панкреатите? Секреты питания (диеты) при панкреатите.
Можно ли кушать грецкие орехи и семечки при панкреатите?
Любые виды орехов и семечек запрещено употреблять при обострении патологического процесса. Вводить такие продукты в рацион рекомендуется с этапа ремиссии. Семечки нельзя употреблять в жареном виде. Козинаки также находятся под запретом. Допустимо употребление сырых семян подсолнечника или халвы домашнего приготовления.
Суточная норма составляет – не больше пяти ядер грецких орехов или небольшая щепотка семечек. Каждый день их употреблять нельзя.
Нюансы:
- грецкие орехи можно употреблять не только в самостоятельном виде, но и использовать для приготовления блюд (салаты, десерты);
- употреблять орехи и семечки можно только при отсутствии жалоб на отклонения в работе пищеварительного тракта.
Какие овощи можно есть
При панкреатите употреблять овощи рекомендуется только после термической обработки. Например, в меню можно вводить овощное пюре, рагу, вегетарианские супы, запеченные блюда. В составе некоторых овощей содержатся пищевые волокна и грубая клетчатка. Данные вещества оказывают негативное воздействие на пищеварительный тракт и повышают риск раздражения его слизистых оболочек.
 Разрешенные овощи:
Разрешенные овощи:
- картофель;
- брюссельская и цветная капуста;
- кабачки;
- морковь;
- свекла;
- патиссоны.
Какие фрукты или ягоды можно есть
Список разрешенных при панкреатите ягод и фруктов включает в себя сладкие яблоки, груши, бананы. В период ремиссии можно употреблять дыни, арбузы, хурму, сливы, авокадо, гранат. Из ягод при воспалительном процессе можно вводить в рацион чернику, бруснику, виноград, крыжовник, смородину, клубнику, малину и голубику.
Особенности употребления ягод и фруктов:
- в свежем виде плоды можно вводить в рацион только в период стойкой ремиссии и в небольшом количестве;
- основной способ употребления ягод и фруктов – термическая обработка (компоты, кисель, мусс, желе, пудинг и пюре);
- допустимо употребление запеченных фруктов (например, ягоды и груши);
- перед употреблением с плодов обязательно удаляется кожица и извлекаются семена.
Что из мясных продуктов можно
Мясо при панкреатите можно употреблять только нежирных сортов. На начальном этапе диеты мясные продукты используются для приготовления суфле. Постепенно в рацион вводятся кнели, тефтели, котлеты. Куском мясо можно готовить только на стадии ремиссии. В список разрешенных продуктов входят телятина, говядина, курица, индейка, крольчатина. Категорически запрещено употреблять мясо водоплавающих птиц.
Какую рыбу можно
В меню при панкреатите должна присутствовать только рыба нежирных сортов. Вводить в рацион такие продукты можно с пятого или седьмого дня после купирования приступа. Готовить рыбу можно методами варки, запекания, тушения или паровой обработки. Жареный вариант находится под строгим запретом. Нельзя использовать рыбу для приготовления бульонов.
Разрешенные виды рыбы:
- треска;
- окунь;
- минтай;
- пикша;
- хек;
- камбала;
- щука.
Молочная продукция, что выбрать
Молочная и кисломолочная продукция обязательно должны присутствовать в меню при панкреатите, но вводятся в рацион такие продукты только на определенных этапах заболевания. Их нельзя употреблять в период обострения и в первые дни восстановительной терапии. Постепенно в меню вводятся каши на разбавленном молоке, творог с пониженным процентом жирности и натуральный йогурт без красителей.
Нельзя при воспалении поджелудочной железы употреблять топленое и цельное молоко, а также пить его в чистом виде.
 Особенности введения в рацион молочной продукции:
Особенности введения в рацион молочной продукции:
- разрешается добавлять молоко в блюда (омлеты, каши, картофельное пюре, пудинги);
- рекомендуется употреблять чай с добавлением молока;
- перед употреблением молоко следует прокипятить;
- нельзя вводить в рацион сыры твердых сортов, сгущенное и топленое молоко, мороженое, сметану и сливки с высоким процентом жирности.
Все ли крупы разрешены
При воспалении поджелудочной железы разрешено употреблять только некоторые виды круп. Овсяная каша может быть использована в качестве лечебного средства (в период обострения заболевания в меню обязательно должен присутствовать овсяный коктейль).
Дополнительно в рацион можно включать гречку, рис и манную крупу. Другие варианты запрещены. Под особым запретом находятся кукурузная и пшенная крупа.
Можно ли сладости при панкреатите
Большинство сладостей при панкреатите находится под запретом. Однако в минимальном количестве в меню можно вводить сладкие блюда, приготовленные самостоятельно. Например, фруктовые муссы, желе, домашнюю пастилу или мармелад. В продуктах должны отсутствовать пищевые красители. При отсутствии пищевой аллергии для придания напиткам сладкого вкуса можно использовать мед.
Разрешенные варианты на этапе ремиссии:
- пастила;
- зефир;
- помадка;
- мармелад;
- мед.
Какие приправы можно использовать
Острые приправы при воспалении поджелудочной железы употреблять запрещено. Специи могут спровоцировать обострение патологии и стать причиной мощного болевого спазма. Лук, хрен и чеснок полностью исключаются из рациона. Для улучшения вкусовых качеств блюд можно использовать петрушку, укроп, базилик, шафран и тмин. Данные продукты отличаются отсутствием негативного воздействия на систему пищеварения, но употреблять их рекомендуется с минимальном количестве.
4. Что можно пить при болезни поджелудочной железы
Нельзя при заболеваниях пищеварительного тракта употреблять кофе, крепкий чай и газированные напитки. К разрешенным вариантам относятся морсы, компоты, отвар шиповника, разбавленные соки и минеральная щелочная вода (без газа).
Допустимо употребление некрепкого чая (черный, зеленый). К напитку можно добавить молоко.
Можно ли пить алкоголь при панкреатите?
Алкогольные напитки нельзя употреблять на всех стадиях панкреатита. Даже однократное нарушение данного правила может стать причиной приступа обострения воспалительного процесса. В алкоголе содержатся компоненты, оказывающие негативное воздействие на слизистые оболочки пищеварительного тракта и процесс переваривания пищи. Если употреблять такие напитки при панкреатите, то возникнет не только снижение тенденции к выздоровлению, но и риск серьезных осложнений (в том числе не совместимых с жизнью пациента).

5. Как влияет обострение панкреатита на питание
Обострение панкреатита является существенным основанием для корректировки рациона питания. С момента приступа и до периода ремиссии пациенту следует соблюдать диету. В первые дни обострения рекомендовано лечебное голодание (необходим полное исключение любой пищи). С третьего или четвертого дня терапии можно постепенно восстанавливать рацион, но только при наличии тенденции к выздоровлению.
Важные принципы:
- на этапах улучшения и выздоровления пациента в рационе ограничивается количество жиров и соли;
- калорийность пищи не должна превышать 1000 ккал;
- употребление пищи осуществляется не менее шести раз в сутки (небольшими порциями);
- в меню должны присутствовать только продукты из разрешенного списка.
6. Запрещенные продукты и нарушение диеты
Нарушение принципов диеты может стать причиной ряда негативных последствий для пациента. Во-первых, диетическое питание является неотъемлемой частью терапии панкреатита (нельзя устранить симптомы патологии только медикаментами). Во-вторых, программа диетического питания рассчитана на восстановление функционального состояния поджелудочной железы. Соблюдение диеты позволит добиться стойкой ремиссии и снизить риск внезапных приступов. В-третьих, в меню присутствуют продукты, полезные для системы пищеварения.
Несоблюдение рекомендаций по корректировке режима питания может спровоцировать осложнения и необходимость срочного оперативного вмешательства.
Овощи
Редис, редька, репа, баклажаны, белокочанная капуста, болгарский перец
Крупы
Ячменная, кукурузная, пшенная крупа
Мясо
Свинина, мясо водоплавающих птиц, жирные сорта мяса, субпродукты
Рыба
Жирные сорта рыбы, карп, скумбрия, осетр, лосось
Молочная продукция
Цельное и топленое молоко, продукция с добавлением красителей
Грибы
Все виды грибов
Бобовые
Горох, фасоль, чечевица
Сладости
Шоколад, сладкая выпечка с кремом, пирожные, торты, халва, кондитерские изделия
Напитки
Кофе, крепкий чай, газированные напитки
7. Итоги
- лечение панкреатита подразумевает обязательное соблюдение диеты;
- несоблюдение правил корректировки рациона питания провоцирует осложнения и сокращает ремиссию;
- при составлении меню следует брать за основу рекомендации Диеты 5п;
- продукты из запрещенной категории должны отсутствовать в рационе (в том числе в период ремиссии);
- под строгим запретом при панкреатите находится алкоголь (продукт считается самым опасным для воспаленной поджелудочной железы);
- все продукты вводятся в меню постепенно и с минимальных порций;
- питание при патологии должно быть дробным и сбалансированным.
Видео на тему: Панкреатит хронический, лечение народными средствами.
Что можно есть при панкреатите: диета, мясо, рыба, фрукты, овощи, молоко, яйца
Поджелудочная — очень маленькая, но капризная железа, и если с ней не все в порядке, то человеку приходится воздерживаться от многих любимых блюд и продуктов. Чтобы не доводить до острого панкреатита или до обострения хронического, следует придерживаться диеты, которую принято называть — стол 5П.
Что можно есть при панкреатите? Об этом мы расскажем в этой статье. Рассмотрим наиболее часто задаваемые вопросы, касающиеся запрещенных и разрешенных продуктов питания при этом недуге.
Какие овощи можно есть?
Помидоры
При панкреатите можно ли есть помидоры? Что касается помидоров, здесь мнение диетологов разделилось, одни считают, что они очень полезны, поскольку содержат нежную клетчатку, так необходимую для желудочно-кишечного тракта, выводят вредный холестерин из крови, что очень важно для поджелудочной. 
Другие считают, что стоит воздерживаться от их употребления, тем более во время острого процесса или даже легкого обострения хронического панкреатита. Однозначно, нельзя кушать незрелые помидоры, содержащие массу токсинов, нагружающих все органы пищеварительной системы.
А вот свежий томатный сок, приготовленный из спелых томатов (не сок из пакетов промышленного производства, а выжатый из свежих помидор) оказывается очень ценным продуктом, стимулирующим работу поджелудочной железы, особенно при смешивании его с морковным свежевыжатым соком. Также можно помидоры употреблять в тушёном или запеченом виде. Но, во всем следует соблюдать меру, злоупотребление даже полезными продуктами может сказаться на работе поджелудочной.
Томатный сок – холеретик, то есть желчегонное. Если его пить в обострение хронического панкреатита, то, скорее всего, будет еще хуже, так как разовьется вторичный реактивный панкреатит, как при желчнокаменной болезни. Избыток желчи будет закидываться в общий панкреатический проток, там активировать ферменты поджелудочной, которые будут переваривать не еду в тонкой кишке, а саму железу. Результат- острый панкреатит, каталка, операционный стол по поводу панкреонекроза, дальше либо инвалидность, либо летальный исход.
Таким образом, помидоры и томатный сок разрешен в ремиссию хронического панкреатита, когда нет ни болей, ни отека по УЗИ, ни повышения амилазы, диастазы, эластазы и прочих признаков воспаления.
Все рекомендации в данной статье — это показания к столу 5П при хроническом панкреатите в период выздоровления после обострения и вне обострения. Чтобы не доводить до острого панкреатита, не надо пить алкогольные напитки (особенно крепкие) и некоторые лекарственные средства.
Огурцы
При панкреатите можно есть огурцы или нет? Огурцы, несмотря на то, что на 90% состоят из воды, на самом деле очень богаты микроэлементами и витаминами. Есть огурцы при этом заболевании можно, более того, для лечения иногда назначают огуречную диету при панкреатите, когда за неделю человек съедает 7 кг огурцов, при этом идет разгрузка поджелудочной и в ней предотвращаются воспалительные процессы. Опять же поговорим о том, что все полезно в меру, при чрезмерном употреблении огурцов, особенно если они содержат нитраты или еще хуже пестициды, польза сводится к нулю.
Капуста
Можно ли при панкреатите есть капусту, брокколи? Цветную капусту, брокколи, пекинскую, можно есть, но лучше в тушеном или отварном виде. Обычная белокочанная капуста, которая нам наиболее привычна, обладает весьма жесткой клетчаткой, поэтому употреблять ее в сыром виде запрещено, а вот после термической обработки, не часто ее также можно кушать. И конечно же, не забывайте, что от жаренных овощей следует отказаться. И от квашенной капусты лучше отказаться, так как она сильно раздражает слизистую. Пекинскую капусту можно иногда употреблять и в сыром виде, только вводить в рацион любой вид капусты после обострения следует осторожно.
Полезна ли морская капуста, ответ диетологов — да, это самая полезная из всех видов, поскольку в ней очень большое количество кобальта и никеля, без которых невозможно нормальное функционирование железы. Можно ли морскую капусту есть при панкреатите? Да, … только жителям Юго-Восточной Азии (Японии), поскольку там ферментативные системы отличны от европейских. Даже на лекарствах в аптеке в Японии указывают, что европейцам может не помочь. Поэтому есть морскую капусту при панкреатите, особенно в обострение, нельзя. Это не то, что другие виды капусты, этот продукт ближе к грибам, то есть на ее утилизацию потребуется массивный выброс ферментов поджелудочной, что спровоцирует утяжеление воспаления. Поэтому морскую капусту, как и грибы не дают детям до 12 лет (у них нет соответствующих ферментов) и они противопоказаны при панкреатите.
Какие фрукты можно при панкреатите?
Все кислые фрукты, особенно с грубой клетчаткой употреблять не желательно, особенно в период обострений. Кушать фрукты можно только спустя 10 дней после начала ремиссии панкреатита. При хроническом панкреатите злоупотреблять различными фруктами также не стоит, достаточно съедать 1 какой-либо из разрешенных фруктов в день. Конечно, по содержанию полезных веществ, витаминов и минералов, им нет равных и этим они полезны для железы, а вот наличие грубой клетчатки вредит ее функционированию:
- Можно кушать: клубнику, сладкие зеленые яблоки, папайю, ананасы, авокадо, арбузы
- Нельзя есть: груши, все виды цитрусовых, кислые яблоки, персики, сливы, алычу, манго
- При ремиссии допускается эксперименты с употреблением различных фруктов, при условии их термической обработки — в пароварке, духовке.
Существуют определенные правила когда и как есть фрукты при панкреатите:
- Разрешенные фрукты следует как можно тщательнее измельчать, растирать, толочь
- Употреблять лучше после запекания в духовке или в пароварке
- Нельзя употреблять более одного фрукта в день
- Следует точно знать список разрешенных и запрещенных фруктов и знать лекарства, которые следует принять, если произошло случайное употребление не желательного фрукта.
Можно ли есть клубнику, бананы при панкреатите и почему? Большинство врачей-диетологов считают, что поджелудочная железа вне обострения панкреатита в состоянии справиться с клубникой в небольшом количестве, однако все индивидуально. От употребления бананов лучше отказаться.
Можно ли пить алкоголь при панкреатите?
Поджелудочная железа категорически отвергает любые спиртные напитки. Из всех органов желудочно-кишечного тракта эта железа наиболее подвержена токсичном воздействию алкоголя. В отличие от печени, в ней нет фермента, способного расщеплять спиртной напиток. Известно, что более 40% всех случаев острого панкреатита возникают после обильной выпивки, жирной закуски, веселого длительного застолья.
При хроническом панкреатите при употреблении алкоголя высок риск повторяющихся атак острого панкреатита, которые приводят к серьезному функциональному, анатомическому разрушению поджелудочной железы. И как известно, в отличие от печени, эта железа полностью не восстанавливается. И с каждым приемом алкоголя прогрессирует формирование очагов фиброза, что по сути означает, что поджелудочная железа не просто воспаляется, а гниет.
Итак, что нельзя есть при панкреатите?
Жирная пища
Поджелудочная железа очень не любит жирную пищу, копчености, продукты с повышенным содержанием белка или жира.
- Мясо . Поэтому жирные сорта мяса (свинина, утка, гусь) особенно шашлыки из них, котлеты, колбасы, тушенку и консервы следует исключить.
- Рыба . Жирные сорта рыбы — осетровые, лососевые, форель, семга, сельдь, килька, скумбрия, сом, а также икра и рыбные консервы, соленая и копченая рыба также исключаются из рациона.
- Бульоны . По мнению гастроэнтерологов сложно найти более вредный продукт для поджелудочной, чем наваристый бульон на косточке, заливное. И многие в больницу стараются принести крепкий куриный бульончик — поправлять здоровье. Это большая ошибка!
Продукты, содержащие искусственные красители, ароматизаторы, консерванты
Они также не щадят поджелудочную железу. На прилавках наших супермаркетов практически нет продуктов без перечисленных выше химических добавок, поэтому в последнее время число больных панкреатитом в той или иной степени тяжести неуклонно растет. Особенно страшно становится за детей, ведь они также в большом количестве употребляют вредные химизированные продукты под названием «детский йогурт» (напичканный консервантами, ароматизаторами и усилителями вкуса), детская копченая колбаса, «детские сосиски»- по определению не может быть никаких детских сосисок, детям нельзя есть такие продукты вообще. А потом удивляемся почему у ребенка в 10 лет панкреатит?
Молочные продукты
Глазированные сырки, жирные сорта творога, сыры, особенно копченые и соленые — употреблять нельзя. Мороженное также противопоказано, тем более, что в последнее время оно изготавливается не из натуральное сливочного масла, молока и сливок, а из пальмового масла, сухих сливок и молока, которые проходят несколько стадий химических процессов, что железе приходится очень тяжело при поступлении таких продуктов в организм.
Напитки
Что касается напитков, то поджелудочная очень не любит газировку, лимонады, которые вызывает вздутие живота и как правило насыщены всеми возможными красителями, подсластителями, ароматизаторами и даже консервантами. Что касается кофе и какао, это тоже запрещенные напитки, особенно натощак. Крепко заваренный чай и хлебный квас также вредны для капризной железы. Многие производители растворимого цикория утверждают, что этот напиток является чуть ли не панацеей и его можно пить и при гастрите, и при панкреатите, холецистите. По действию на желудочно-кишечный тракт растворимый цикории также вреден как и кофе, поэтому при соблюдении диеты при панкреатите его следует исключить или употреблять только в очень редких случаях, не натощак, прислушиваясь к своим ощущениям, при малейшем дискомфорте после его употребления, следует отказаться от него совсем (подробнее о вреде и пользе цикория).
- Кондитерские изделия — сладости, сдобная выпечка, шоколад — очень напрягают поджелудочную железу.
- Яйца . Сваренные вкрутую яйца, либо жаренная яичница противопоказаны.
- Овощи. Такие грубые, твердые и острые овощи как редька, чеснок, хрен, салат, щавель, грибы, бобовые, болгарский перец, репчатый лук (сырой) нельзя есть ни в каком виде. Остальные овощи очень нужны, но только в отварном или пареном виде.
- Фаст-фуд . Такая пища опасна даже абсолютно здоровому человеку, а если речь идет о панкреатите, то есть практически «ядовитые» готовые продукты — это прямой путь на больничную койку.
- Фрукты . Здесь также имеются ограничения, в сыром виде их есть нельзя, особенно кислые (цитрусовые, клюква) и слишком сладкие — виноград, инжир, хурма.
Правильное питание — что можно кушать при панкреатите?
Известно всем, что поджелудочная железа при обострении любит — ГОЛОД, ХОЛОД и ПОКОЙ. А вне обострения очень важно сколько, как часто, когда и что ест человек, страдающий панкреатитом.
Очень важно соблюдать определенные правила и режим питания, самое главное — употребление небольшого количества пищи, достаточно часто, желательно каждые 3 часа, ограничивать прием пищи на ночь и, конечно, не употреблять некоторые виды продуктов.
Соблюдение этих правил — залог длительной ремиссии и полноценной жизни с панкреатитом. Что можно есть при панкреатите, не вредя этому маленькому органу?
- Овощи: как мы говорили полезны огурцы в виде пюре, помидоры, лучше в виде сока, брокколи, цветная капуста, картошка, морковь, кабачки, свекла, зеленый горошек — только запеченные или отварные. Очень удобно и полезно делать овощные запеканки или вегетарианские супчики. Белокочанную капусту следует ограничивать и есть только в отварном, тушеном виде.
- Фрукты: клубника, сладкие яблоки, ананасы, авокадо в виде компота, киселя, особенно хорошо делать фруктовые пюре из абрикосов, а арбуз или дыню можно есть не больше 1 кусочка.
- Молоко: Многие не знают можно ли молоко при панкреатите? Молоко в чистом виде употреблять не рекомендуется, поскольку для его расщепления требуются ферменты, которых при панкреатите и так не достаточно, после 14 лет молоко в чистом виде не стоит пить никому, разве, что редко и отдельно от других продуктов. При заболеваниях поджелудочной железы цельное молоко может вызвать и диарею, и метеоризм. Из молочных продуктов самым идеальным считается кефир, простокваша, и прочие жидкие кисломолочные продукты. Творог тоже употреблять можно, но до 9% жирности. Очень удобно и быстро можно делать из творога различные запеканки и ленивые вареники. Сметану и жирные острые твердые сыры исключаются, поэтому остаются только сыр типа гауда, адыгейский, моцарелла, российский.

- Мясо: с мясными продуктами все понятно — никаких жиров, следовательно, остается только постная телятина, курица (без кожицы), индейка, мясо кролика в отварном виде, также можно делать суп с фрикадельками, суфле и паровые котлеты.
- Яйца: Не более 2 яиц в неделю и только всмятку, очень тяжело для поджелудочной осилить желток, поэтому лучше есть только белок.
- Каши, крупы, макаронные изделия: Это самая диетическая еда. Полезна овсяная, гречневая, манная и рисовая каши. Перловка и пшено исключаются как очень тяжелые для пищеварения крупы. Макароны также можно есть при панкреатите, с добавлением небольшого количества подсолнечного или сливочного масла.
- Рыба: Также рыба должна быть не жирной, отварной или запеченной, можно делать паровые котлеты. Очень полезен судак, минтай, треска, щука.
- Хлеб: Черный хлеб относится к запрещенным продуктам, поэтому можно есть белый, лучше подсушенный, печенье можно только галетное, несдобное и несладкое.
- Сахар: Не многие могут питаться без сладких продуктов, при панкреатите сахар является сильным раздражителем, но иногда можно готовить себе желе. А вот от всех покупных сладостей стоит отказаться, кроме сахара они содержат такие вредные химические вещества, что поджелудочной очень не легко с ними справиться. Возможно изредка себя баловать мармеладом, пастилой или зефиром.
- Напитки: Только слабозаваренный чай, лучше зеленый, компот, кисель, отвары лекарственных трав, шиповника. Очень полезна при этом заболевании минеральная вода, особенно Славяновская, Смирновская.
Вопрос — ответ:
Можно ли козье молоко?
Козье молоко довольно тяжелый продукт для поджелудочной железы. Так как его жирность превышает коровье в два с половиной раза. Народы, которые традиционно используют этот продукт, как основной, имеют более приспособленные к его употреблению ферментативные системы. Но с непривычки козье молоко может вызвать расстройства пищеварения. Поэтому при введении этого вида молока и продуктов из него надо проявлять осторожность, начинать с небольших порций и постепенно их увеличивать при нормальной переносимости. Отсутствие тошноты, жидкого или кашицеобразного стула будет свидетельствовать о том, что продукт нормально переваривается (см. о коровьем и козьем молоке детям).
Можно ли мацони?
Мацони, как и другие кисломолочные продукты, при хроническом панкреатите не противопоказаны. Все дело будет в жирности молока, из которого он (оно) приготовлено. Слишком жирное молоко разумеется нежелательно.
Можно ли дрожжевую выпечку, слоеное тесто, пряники?
В период обострения панкреатита дрожжевая выпечка не показана. В ремиссию дрожжевая выпечка должна быть разумно дозирована. Слоеное тесто не противопоказано. В пряниках на первое место выйдет степень их подслащивания (при проблемах с инсулином при панкреатите) и та глазурь, которой они покрыты. Часто в дешевых кондитерских изделиях используют глазурь на базе тугоплавких жиров (кокосового и пальмового масел), что не прибавляет здоровья поджелудочной железе.
Можно ли корицу?
Корица – специя, которая продается только в специализированных магазинах или привозится распространителями. То, что мы покупаем в гипрмаркетах в пакетиках — это более дешевый вариант, называемый кассией. С этой псевдокорицей были связаны байки о том, что она помогает при сахарном диабете 2 типа. Это собственно не работа поджелудочной, а ответ инсулиновых рецепторов в тканях. Приличных доказательств этого нигде не приведено. В целом же корица усиливает выработку желудочного сока, являясь стимулятором, поэтому при обострениях панкреатита не рекомендуется.
Можно ли есть ливер — желудок, сердце, печень?
Продукты, относящиеся к ливеру (сердце, желудок), а также печень при панкреатите не противопоказаны, если они отварены или потушены. В жареном виде эти продукты лучше не есть.
Можно ли плавленный сыр, кофе, шоколад, хлеб?
Плавленный сыр желательно выбирать без острых приправ и большого количества эмульгаторов и консервантов. Шоколадом злоупотреблять не стоит. Хлеб есть можно. Кофе нежелателен регулярно и во время обострений. Выход – добавлять молоко и пить нечасто небольшими чашками.
Можно ли коричневый и белый рис, оливковое масло?
Рис есть можно. Оливковое масло добавлять в салаты и остальные блюда как привыкли. Без фанатизма.
Можно ли капустный рассол?
Капустный рассол как средство от похмелья противопоказан, потому что алкоголь разрушает поджелудочную железу. В целом вне обострения панкреатита при отсутствии воспаления в желудке или 12 перстной кишке пара ложек рассола навредить не могут, однако пить его стаканами не рекомендуется.
Соленое сало?
Сало больше нагружает печень и желчные пути. При этом поджелудочная может страдать вторично. На фоне ремиссии панкреатита сало есть можно, но разумными порциями в пару кусков в день пару раз в неделю.
Употребление сладкого при панкреатите

Одной из наболевших тем для пациентов с развитием панкреатической патологии в полости паренхиматозной железы, является вопрос о том, что из сладкого можно кушать при панкреатите. Ведь диетические принципы питания при прогрессировании данной болезни даже в периоды стойкой ремиссии должны соблюдаться, учитывая всю их строгость по отношению к сладким блюдам, десертам и различным тортикам. Также стоит отметить, что большинство больных людей, страдающих от панкреатита просто на психологическом уровне не готовы исключить из своего ежедневного рациона питания сахаросодержащие продукты.
Если рассматривать предписываемую диету при данной патологии более глубоко, то можно сказать, что с одной точки зрения, она включает в свой список разрешенных продуктов все то, что необходимо для оптимального насыщения организма всеми питательными элементами. Но, с другой точки зрения, способ приготовления этих блюд настолько непривычен для подавляющего числа пациентов, что многим вовсе не просто к нему привыкнуть, как и к вкусовым качествам уже готовой еды. На фоне этого и запреты на употребление сладостей при панкреатите также становятся невыносимыми. Настоящим облегчением для сладкоежек является то, что лечащие врачи не говорят о стопроцентном устранении сладостей. Ограничение в сладком зависит от формы и степени панкреатической патологии, а также от наличия, или отсутствия у больного сопутствующих заболеваний в виде сахарного диабета. Но, даже в таких случаях, минимальный уровень сладенького разрешается. Сегодня подробнее поговорим о том, почему сладкая еда попадает в список исключения при поражении поджелудочной железы, а также, что можно и что нельзя есть в качестве десерта.
Сладкое при хроническом и остром панкреатите и в период ремиссии
В первый месяц после обострения панкреатической болезни необходимо полностью исключить из рациона все сладости. Под запрет попадает и сахарный песок. Такое ограничение необходимо для обеспечения разгрузки паренхиматозной железы и предотвращение ее секреторных функций, связанных с выработкой гормона инсулина, отвечающего за усвоение глюкозы.
Уже со второго месяца постепенно в рацион пациента разрешается включать домашние ягодные и фруктовые муссы, желе и пудинг, в состав которого должен входить не сахарный песок, а его заменители. Все остальные сладкие десерты при панкреатите все еще остаются запрещенными.

При диагностировании хронического типа данной патологии и при наступлении стойкого периода ремиссии, рацион пациента немного расширяется и обогащается добавлением более аппетитных лакомств и сладостей. Но, при включении в меню сладостей, необходимо руководствоваться и соблюдать следующие требования:
- Предпочтительнее готовить десерты в домашних условиях, используя при этом только натуральные и свежие ингредиенты, так как магазинные сладости содержат в своем составе слишком много различных ароматизаторов, канцерогенов и других химических добавок, оказывающих негативное воздействие на пищеварительную систему человека.
- Если у пациента нет возможности приготовить что-нибудь вкусненькое дома, и приходится идти в магазин, то прежде, чем оплатить выбранный продукт, необходимо досконально изучить состав. Не следует останавливать свой выбор на продукции с большой концентрацией ароматизаторов, красителей, загустителей и других искусственных составляющих.
- В тех ситуациях, когда у пациента отсутствует сахарный диабет, рекомендуется выбирать продукцию не с сахарным песком, а с содержанием фруктозы, так как процессы по ее усвоению в системе пищеварительного тракта не требуют секреции инсулинового гормона. К числу таких блюд относятся все сладости на основе ягодных и фруктовых культур, а также содержащие в себе заменители обычного сахара, их даже не обязательно любить, ими просто рекомендуется замещать более вредные высококалорийные продукты.
- Поедание сладостей не должно нарушать рамок диетического рациона, а именно не стоит употреблять все масляные и жирные кондитерские тортики и пирожные, а также стоит отказаться от сливочных кремов, шоколадных изделий и восточных изысков. Также в список исключения попадают вкусняшки, в состав которых включены лимонная кислота, лимон либо что-нибудь спиртосодержащее.
- Все разрешенное сладкое при панкреатите должно употребляться только в свежем виде.
- И последнее, но самое важное, о чем нужно помнить – это мера, которую не стоит превышать.
Разрешенные продукты
Как уже было сказано выше, при развитии воспалительного процесса в полости паренхиматозной железы запрещается употребление высококалорийной пищи, особенно содержащей в своем составе жиры и масла. Рассмотрим подробнее, какие сладости можно есть при панкреатите, и в каком количестве. Итак, в список разрешенных вкусностей входят:
- различные виды помадок и домашних десертов,
- не сдобные выпечки, сухие печеньки, безе, а также птичье молоко,
- конфеты, изготовленные из отваренного сахарного песка,
- орехи в сахаре,
- практически все типы цукатов,
- свежие сорта мармелада и зефира,
- фруктовые и ягодные муссы и желе,
- пастила,
- различные виды варенья, а также повидла и джемов,
- натуральный пчелиный мед и зефирки.

Данные сладости включают минимальную концентрацию вредных жиров, но, несмотря на данный факт, употреблять их необходимо по чуть-чуть, не более 50 грамм в сутки, постоянно осуществляя контроль над собственным самочувствием.
Если после употребления одного из выше указанных продуктов возникает резкое ухудшение здоровья, то потребление данных продуктов необходимо прекратить, особенно, если дело касается здоровья ребенка.
Многие родители часто интересуются вопросом, может ли их ребенок, страдающий от панкреатического заболевания, кушать гематоген. Данный продукт считается эффективной биологической добавкой, которую рекомендуется есть во время трапезы. Он обеспечивает увеличение концентрации гемоглобина в крови, а также насыщает организм человека полезными белковыми структурами и жировыми компонентами. Но, даже учитывая всю полезность данного ингредиента, принимать его при панкреатическом поражении паренхиматозного органа крайне не рекомендуется.
Но, также стоит отметить, что гематоген способствует нормализации метаболических процессов, оказывает укрепляющее воздействие на слизистые поверхности органов пищеварительного тракта. Его рекомендовано употреблять при язвенном поражении кишечника, холецистите, патологических процессов, поражающих желудок, таких как гастрит, а при панкреатите допускается его употребление в минимальном количестве и с проявлением предельной осторожности. Гематогенка может стать абалденным завтраком раз в месяц, при полном исключении из рациона питания всего мучного и высококалорийного.
Запрещенные продукты
При панкреатическом заболевании в число запрещенных продуктов включены те изыски, которые обладают высоким уровнем концентрации сахара и вредных жировых компонентов. Среди таких продуктов питания, наиболее вредными для поджелудочной железы являются:
- шоколадные и карамельные конфеты, а также леденец и конфеты из серии «Рахат-лукум», исключением считаются сахарно-молочные и суфлейные конфеты,
- мороженное,
- шоколад,
- различные торты с высоким процентом жирности и калорийности, как «Наполеон»,
- все разновидности халвы и сгущенного молока,
- все виды сдобы,
- инжир, все разновидности винограда, а также финики,
- из-за повышенной кислотности лечащие врачи не рекомендуют употреблять пациентам цитрусовые, а также ягоды клюквы.
Все эти продукты питания являются наиболее опасными для общего самочувствия пациента и здоровья его паренхиматозной железы, которые могут спровоцировать острый приступ обострения данной патологии.
Рецепты десертов и тортов при панкреатите
Приведем примеры уникальных рецептов, способных украсить жизнь при развитии столь тяжелой патологии:
Яблочно-морковное суфле
- 75 грамм морковки,
- столько же яблок,
- половинка куриного яйца,
- 10 грамм манки,
- 50 мл молока,
- сливочного масла в количестве 20 граммов,
- сахарный песок.
Морковку необходимо нарезать на кружочки и медленно тушить, залив молоком до состояния полной готовности. После чего, ее следует протереть с яблоками через металлическое сито. В полученную кашицу добавить манную крупу, взбитое яйцо, сахарный песок, а также растопленное масло. Все, тщательно перемешав, выложить в заранее приготовленную форму для запекания и запекать на пару. Полученное суфле выложить на тарелочку и положить на него кусок сливочного масла.

Тортик банановый
- банан – 2 шт.,
- персик – 2 шт.,
- пол литра обезжиренного йогурта, или содержащего минимальный уровень жирности,
- печенье сухого вида,
- вода – 200 мл,
- желатин в количестве 2-х пачек.
Желатин растворить в горячей воде и дать остыть. Затем добавить к нему йогурт и тщательно все перемешать. Затем необходимо взять форму для запекания и выстелить на ее дно фольгу. В подготовленный инвентарь для запекания выкладывается тортик слоями: первый слой – печенье, затем йогуртовый крем, банановые кружочки, затем опять йогуртовый крем, печенюшки, крем, затем разрезанные пополам персики и снова крем.

Полученный тортик необходимо украсить банановыми кружочками, после чего поставить в холодильник для того чтобы он застыл.
- Азрилевич М.Р. Заменители сахара. Пищевые ингредиенты. 2003 г. №2 стр. 42–45.
- Копачев В. В. Сахара и сахарозаменители. М. Книга плюс 2004 г.
- Пульцин М.Н. Сласти и страсти: сахар и подсластители, вопросы и ответы. М. Норма, 2004 г.
- Валентас К.Дж., Ротштейн Э., Сингх Р.П. Пищевая инженерия. М. Профессия 2004 г.
- Морозов, А. Т. Сладкие блюда. М. Экономика 1981 г.
- Плотникова Т. В. Рецептура блюд для детских учреждений. Феникс, 2013 г.
- Сопина Л. Н. Пособие для повара. М.: Экономика 1990 г.
Лечение геморроя после родов при грудном вскармливании

- Выбор методики
- Разрешенные при ГВ лекарства
- Хирургические методы
- Как вылечиться?
- Народные средства
- Профилактика
Деликатная и весьма неприятная проблема, которой является геморрой, проявляется в той или иной степени у каждой третьей недавно родившей женщины. Врачи склонны считать, что причина кроется даже не в самих родах, а в том, что геморрой развился раньше, во время беременности. Роды лишь провоцируют его проявление.
Лечение при грудном вскармливании может представляться задачей очень сложной, поскольку женщинам по понятным причинам не хочется принимать лекарственные средства. В этой статье мы расскажем, как вылечить послеродовой геморрой, какие лекарства можно использовать кормящей маме и какие методики существуют?

Выбор методики
О наличии столь неприятного недуга, связанного с патологическим расширением геморроидальных вен в подслизистом слое стенок прямой кишки, женщину оповестят яркие симптомы, которые сложно спутать с чем-либо:
- появляется сильный зуд в области ануса;
- становятся болезненными акты дефекации;
- может проявиться кровотечение при дефекации;
- образуются венозные узлы, которые могут быть внутренними или внешними;
- выпадение геморроидальных узлов наружу.

В зависимости от стадии заболевания, узлы могут выпадать или не выпадать, а также вправляться и не вправляться. При первой стадии выпадания обычно не происходит. Если женщина замечает образование болезненных венозных шишек снаружи ануса, то это вторая степень. При ней узлы довольно просто вправляются самопроизвольно.
Ручное вправление и полное отсутствие самостоятельного – это третья стадия. На четвертой стадии заболевания венозные шишки невозможно вправить даже руками, и женщине показано хирургическое лечение.


Как лечить геморрой, зависит от того, к какой стадии относится недуг, проявившийся после родов. Первая и вторая стадии могут и должны лечиться консервативно, в домашних условиях, но с обязательным предварительным осмотром врача и соответствующими назначениями. При третьей и четвертой стадии показано хирургическое вмешательство или малые хирургические манипуляции.
Вопрос выбора способа лечения несколько затрудняется: вылечить геморрой при лактации не так просто по причине того, что не все препараты разрешены кормящим мамам. Многие медикаменты могут проникать в грудное молоко и передаваться ребенку.
Но отказ от лечения ректального заболевания может привести к тяжелым осложнениям, а потому из всего многообразия способов и методов лечения деликатной проблемы с геморроидальными венами следует выбирать только те, которые вреда причинят меньше. Именно на принципе минимального вреда и основан выбор терапии для кормящих мам.

Разрешенные при ГВ лекарства
Медикаменты назначаются женщинам с 1-2 степенью заболевания. Если во время беременности лечение основывалось на местной терапии, то после родов для женщины будет более предпочтительна комплексная терапия с применением местных и системных препаратов.
Местные средства – мази, гели и ректальные суппозитории с обезболивающим, обеззараживающим и кровоостанавливающим действием будут выгодно дополняться действием препаратов – ангиопротекторов и венотоников, которые будут повышать тонус кровеносных сосудов. Системные препараты выпускаются в капсулах и таблетках.

Перед началом лечения обязательно нужно посетить врача. Проктолог назначит лекарства в той дозировке, которая будет эффективна против существующего заболевания, с учетом интересов малыша, которого мама кормит грудным молоком.
Нужно отметить, что на стадии назначения у женщин может возникнуть немало вопросов. Дело в том, что большинство препаратов, которые в практике врачей рекомендуются кормящим женщинам, в своих инструкциях имеют противопоказание к грудному вскармливанию. Пить или не пить таблетки, ставить свечи или нет – в этой ситуации становится непонятно.
Противопоказания в инструкциях к лекарственным средствам не всегда появляются там потому, что действующее вещество вредит грудничку. Просто клинические испытания на группе кормящих женщин обычно не проводятся, это идет вразрез с требования биоэтики. А при отсутствии четких клинических заключений закон просто обязывает производителя указать противопоказание. Если говорить проще, не все препараты, которые на бумаге запрещены кормящим, являются таковыми в реальности. Именно поэтому и нужно посетить доктора, который сможет быстро развеять все сомнения.

Наиболее часто кормящие мамы получают назначение на такие таблетки и капсулы системного венотонического и ангиопротекторного действия, как «Детралекс», «Эскузан», «Троксерутин» («Зентива»), «Гинкор-форте», «Курантил». От запоров, которые очень часто мучают женщин после естественных родов и кесарева сечения, рекомендуются нетоксичные «Дюфалак», глицериновые свечи.


Для местного применения на пораженное место рекомендуются средства, которые помогут в короткие сроки устранить отеки и навязчивый зуд, а также будут способствовать уменьшению узлов и укреплению стенок сосудов. Для кормящих мам допускается применение свечей и мази «Релиф», свечей «Натальсид», «Альгинатол», «Ультрапрокт», «Гепатромбин Г», мази и свечей «Проктозан», а также средства «Анузол», которое также выпускается в форме свечей и мази.
Хорошо зарекомендовали себя при кормлении ребенка грудью облепиховые свечи, гепариновая мазь. Местно при трещинах ануса могут применяться «Бепантен» и мазь Вишневского.



Хирургические методы
Если у женщины после родов диагностируется третья или четвертая стадия геморроя, ей предлагают оперативное разрешение проблемы. Если она откажется, врачи назначат консервативную терапию, но обязательно предупредят, что это может не оказать действия.
Хирургическим путем, по российской статистике, лечится до 70% всех случаев недуга. Но после родов доктора спешить не станут. Операцию проведут только при тяжелой форме заболевания, сопровождающейся невправляемыми узлами и кровотечениями. В остальных случаях сначала будет назначено лечение медикаментами, и к вопросу возможного хирургического вмешательства проктолог вернется только в том случае, если в течение нескольких месяцев проявления болезни не уменьшатся.

Чаще всего в проктологии применяется геморроидэктомия – удаление узлов с дальнейшим восстановлением стенок сосудов. Лечить геморрой можно и с применением малых хирургических манипуляций – склеротерапии, инфракрасной коагуляции, латексного лигирования. Достаточно широко распространены малые операции по методу Лонго, которые в медицине носят название трансанальной геморроидальной деартерилизации венозных узлов.
При грудном вскармливании женщине в большей степени рекомендуют именно малые инвазивные методы.


При склеротерапии в узел вводят средство, вызывающее постепенное склеивание его стенок. Лазерная коагуляция подразумевает облучение наружных или неглубоко удаленных узлов пучками инфракрасных лучей. Лигирование – это введение в прямую кишку латексного кольца, которое будет удерживать узел в статичном положении, не допуская его выпадения.
Эти вмешательства длятся недолго, проходят безболезненно, после них не требуется долгого восстановительного периода, как после полноценной операции геморроидэктомии.

Как вылечиться?
Но одни только таблетки и свечи могут не оказать желаемого действия, поскольку геморрой считается довольно трудноизлечимым заболеванием. Поэтому женщинам даются и дополнительные рекомендации, которые следует соблюдать на протяжении всего лечения, и еще продолжительное время после окончания курса приема медикаментов для закрепления результата.
- Нужно придерживаться специальной диеты. Она неплохо сочетается с диетой при ГВ, а потому разночтений у молодой мамы возникнуть не должно. Принимать пищу рекомендуется 4-6 раз в день. Порции должны быть небольшими, но достаточно калорийными, чтобы грудное молоко не «обеднело» полезными веществами и питательной ценностью.
- Запрещено все жареное, острое, жирное, соленое, специи и копчености. В рационе обязательно должны присутствовать овощи и фрукты, поскольку грубая клетчатка размягчает каловые массы и позволяет не допустить запоров. Запрещены шоколад и сладости, бобовые, капуста, дрожжевое тесто, газированные напитки, квас. Нужно выпивать достаточное количество жидкости (не менее полутора литров в день).

- Ходить в туалет надо правильно. Под этой рекомендацией подразумевается запрет на долгие «посиделки» на унитазе. Больше пяти минут сидеть на унитазе не рекомендуется, поскольку нагрузка на сфинктер при более долгих потугах увеличивается, приток крови к геморроидальным венам возрастает, проявления заболевания становятся сильнее. Если за пять минут не получилось опорожнить кишечник, следует покинуть туалет и вернуться туда позднее.
- Также не стоит пользоваться всем привычной туалетной бумагой, поскольку она дополнительно раздражает анус. Лучше подмываться прохладной водой.
- Злоупотребление клизмами опасно. Часто ставить клизмы для устранения запора не рекомендуется. Кишечник начинает «лениться», что приводит к хронизации запоров, патологическому расслаблению мускулатуры кишечника.

- Движение полезно. Если молодая мама будет вести преимущественно диванный образ жизни, проявления геморроя не удастся устранить никакими лекарствами. При лечении важна адекватная двигательная активность. Можно совершать пешие прогулки с коляской, не пытаясь, естественно, поднять ее и носить по ступенькам, делать общеукрепляющую гимнастику, заниматься йогой. Через два месяца после родов можно плавать, через 4 месяца – заниматься фитнесом. Следует избегать тяжелой атлетики и велосипедного спорта.
- Физиотерапия полезна. Можно взять у доктора направление в ближайший к дому физиотерапевтический кабинет. При комплексном лечении геморроя при ГВ хорошо помогают такие методы, как КВЧ, лазеротерапия, магнитотерапия.

Народные средства
Эффективные методы может предложить и народная медицина. Несколько десятилетий назад у родильниц не было такого богатого арсенала лекарственных средств на выбор, а проблема ректального свойства после родов была. И решали ее в основном именно нетрадиционными способами.
Если женщина категорически против медикаментов, она может обсудить с врачом альтернативные методы. Нужно учитывать, что диета, движение и другие рекомендации одинаково распространяются и на народное лечение варикозного расширения вен прямой кишки.

Народная медицина настоятельно рекомендует родильницам чернослив, отварную свеклу, курагу, оливковое масло и отруби. На анус можно делать примочки из кашицы сырого картофеля, завернутой в марлю. Если геморрой не только наружный, но есть узлы и внутри, из сырой картошки вырезают подобие ректальной свечи и вводят в анальное отверстие.
Смазывать анус при боли и жжении рекомендуется облепиховым маслом. С ним же делают микроклизмы. Облепиховое масло можно и пить по чайной ложке, если у ребенка нет аллергической реакции на этот полезный и ценный продукт.



Профилактика
Профилактика геморроя – важная задача еще во время беременности. Нужно питаться правильно, не допускать запоров. Важно пить достаточное количество жидкости, много гулять, заниматься гимнастикой.
Женщина на протяжении беременности должна отслеживать собственную прибавку в весе. Если она превысит нормы, нужно посоветоваться с доктором о возможности устраивать разгрузочные дни. Белье и во время беременности и после родов обязательно должно быть пошито из натуральных тканей.

В роддоме, когда малыш рождается на свет, нужно неукоснительно соблюдать команды акушера, ведущего роды. Тужиться можно только по его команде, в противном случае не исключены разрывы промежности, которые при распространении на анус могут привести к формированию геморроя в раннем послеродовом периоде.
Отзывы женщин явно дают понять, что однажды появившийся геморрой довольно часто становится постоянным спутником женщины. А потому к лечению нужно приступить как можно быстрее. С этим согласен и доктор Комаровский, к мнению которого прислушиваются мамы. Он утверждает, что те негативные эмоции от боли и зуда, которые испытывает женщина с геморроем, вполне могут стать причиной снижения лактации или исчезновения грудного молока, а потому лечение геморроя обязательно. Малышу нужна здоровая, сильная и спокойная мама.

Подробнее о лечении геморроя после родов смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей



