Крапивница у детей



Крапивница или уртикария – это проблема, при которой на коже появляются красные, зудящие и опухшие участки. Она может развиваться как аллергическая реакция на определенные продукты или лекарства. Хотя иногда причина может быть неизвестна. Волдыри и высыпания могут различаться по размеру от 2 – 3 мм до нескольких сантиметров в диаметре. Крапивница может появиться по всему телу или только на одной части тела.
Крапивница – это красные выпуклые шишки или волдыри на коже. Это обычная кожная реакция на разные виды аллергенов (вещества, вызывающего аллергию). Пятна могут появляться на любом участке тела и выглядеть как крошечные пятна, разлитая краснота или большие соединенные между собой шишки. Отдельные волдыри могут держаться от нескольких часов до недели (иногда дольше), и новые могут заменить собой те, которые исчезают. Крапивница, которая сохраняется в течение 6 недель или меньше, называется острой крапивницей. Те формы, которые продолжаются более 6 недель, являются хроническими крапивницами.
Что такое крапивница
Причины крапивницы у детей
Хотя считается, что чаще всего крапивницу провоцирует аллергическая реакция, помимо нее также актуальны и другие факторы:
- экстремальные температуры;
- стресс;
- инфекции;
- некоторые болезни.
В отдельных случаях у ребенка бывает крапивница и ангионевротический отек – состояние, которое вызывает отек вокруг глаз, губ, рук, ног или горла. Очень редко крапивница и ангионевротический отек связаны с аллергической реакцией, затрагивающей все тело, или анафилактическим шоком. Красные волдыри от крапивницы возникают, когда тучные клетки в кровотоке выделяют химический гистамин, который вызывает протекание крошечных кровеносных сосудов под кожей. Жидкость скапливается внутри кожи, образуя пятна и большие волдыри. Это может произойти по ряду причин. Но во многих случаях причина так и не обнаруживается.
Чаще всего крапивница связана с аллергической реакцией, которая может вызвать высыпание на коже в течение нескольких минут. Общие причины аллергии включают:
- продукты, особенно моллюски, арахис и орехи, молоко и фрукты;
- лекарства (антибиотики) и уколы от аллергии;
- домашние животные и дикие животные;
- цветочная пыльца;
- укусы и яды, слюна насекомых.
Иногда появление крапивницы не имеет ничего общего с аллергией. Другие причины включают:
- инфекции, в том числе вирусы;
- упражнения;
- беспокойство или стресс;
- воздействие солнца;
- воздействие холода, например, холодной воды или снега;
- контакт с химическими веществами;
- расчесывание (дерматография);
- сильное давление на кожу, например, из-за слишком долгого сидения или ношения тяжелого рюкзака на плече.
Крапивница, вызванная физическими причинами (такими как давление, холод или пребывание на солнце), называется физической крапивницей. Трудно понять, что вызывает хроническую крапивницу, хотя иногда она связана с заболеванием иммунной системы, например волчанкой. В других случаях лекарства, еда, насекомые, или инфекция могут вызвать очередную вспышку. Однако часто врачи не знают, что вызывает хроническую крапивницу.
Что обязательно нужно знать родителю о крапивнице у ребёнка?
По статистике, каждый второй родитель когда-либо сталкивался с крапивницей у своего ребёнка. Зудящие волдыри по всему телу малыша способны ввести в панику кого угодно. На самом деле, это не такое уж и страшное, хотя в некоторых случаях довольно опасное, аллергическое заболевание. Обладая минимальными теоретическими знаниями, вполне можно купировать процесс на начальном этапе его развития.


Крапивница — это внезапное появление волдырей, окружённых зоной покраснения. Наибольшее распространение крапивница получила среди детей раннего возраста, преимущественно у девочек. Начало заболевания всегда острое, внезапное, поэтому родителям важно не растеряться: заподозрить крапивницу и своевременно принять меры по её лечению.
Классификация крапивницы
- Принято выделять острую крапивницу, когда симптомы заболевания наблюдаются до 6 недель. При хронической форме отмечается наличие высыпаний на протяжении длительного времени (более 6 недель).
- По механизму развития крапивница бывает аллергической, неаллергической и, когда причина крапивницы остаётся неизвестной даже после многочисленных исследований, идиопатической.
Дермографическая крапивница проявляется на фоне приёма противовоспалительных нестероидных средств, антибиотиков, после перенесённых инфекционных заболеваний.
Причины появления
- пищевые аллергены.

Родителям необходимо помнить названия продуктов с высокой концентрацией биологически активных молекул, которые вызывают развитие уртикарной сыпи:
- ферментированные и плавленые сыры;
- шоколад;
- капуста квашеная;
- печень свиная;
- консервированные тунец и сельдь;
- копчёности;
- клубника, земляника;
- томаты;
- авокадо.
Развитие крапивницы могут вызвать антиоксиданты, красители, консерванты, в частности: тартразин, синтетические салицилаты в составе тортов, шоколада, икры, майонеза, консервов;
- лекарственные препараты.
Это антибиотики, препараты, применяющиеся при наркозе, плазмозаменители, белковые препараты, витамины группы В.
Как заподозрить?

Отличительными чертами крапивницы являются следующие признаки:
- зудящие волдыри разных размеров;
- при натягивании волдыри бледнеют;
- кратковременность наличия элементов сыпи: волдыри бесследно исчезают и появляются уже на другом месте;
- возможна лихорадка, боли в мышцах и суставах;
- часто появляется быстро нарастающий плотный отёк век, носа, губ, языка, кистей рук.
Какая диагностика проводится врачом при подозрении?
Ребёнку рекомендуется специальное аллергологическое обследование, включающее постановку кожных проб с аллергенами, анализы крови для выявления специфических антител. Обязательно назначается обследование на глистные инвазии, биохимический анализ крови.
Истинную причину крапивницы удаётся, как правило, установить лишь в 50 % случаев. Это значит, что причинный аллерген может быть найден только в половине всех случаев заболевания.
Как родителям оказать первую помощь ребёнку с крапивницей?
- Первым делом необходимо не поддаваться панике и вызвать скорую помощь.
- Ребёнку можно дать любой антигистаминный препарат в возрастной дозировке (Супрастин, Зодак, Фенистил).
- В дальнейшем обязательно нужно обратиться за консультацией к аллергологу-иммунологу.
Лечение крапивницы
1. Диета.
Исключаются продукты с высокой аллергезирующей активностью:
- шоколад;
- орехи;
- томаты;
- консервы;
- ферментированные сыры;
- цитрусовые;
- клубника, земляника.
 Диета после перенесённой крапивницы длительная, может достигать трёх месяцев при хронической форме заболевания.
Диета после перенесённой крапивницы длительная, может достигать трёх месяцев при хронической форме заболевания.
После единичного эпизода высыпаний достаточно избегать употребления в пищу продуктов — гистаминолибераторов, на срок до двух недель.
Обязательно исключаются выявленные пищевые аллергены. В некоторых случаях необходимо вести пищевой дневник (по назначению доктора).
Пищевой дневник представляет собой тетрадь, куда родители записывают все продукты, употребленные в пищу ребёнком за весь день.
Также в дневнике отмечаются реакции больного на съеденную пищу и время их появления.
2. Соблюдение предписанных врачом элиминационных мер.
Например, у больных аллергической крапивницей детей с аллергией к домашней пыли требуется соблюдать строгий гипоаллергенный быт.
3. Исключение лекарственных препаратов.
В период разгара заболевания следует избегать употребления НПВС (Цитрамона, Парацетамола, Ибупрофена).
4. Санация хронических инфекционных очагов.
При паразитарных инвазиях, лямблиозе, гастродуодените, гепатите, хронических инфекциях необходимо активное лечение у соответствующих специалистов.
5. Исключение физических причин развития крапивницы.
- избегать переохлаждения и перегревания ребёнка;
- исключать ношение тесной и сдавливающей одежды;
- при аллергии на солнечные лучи использовать солнцезащитные средства.
6. Антигистаминные препараты.
Лечащий врач может назначить длительный или даже постоянный приём антигистаминных препаратов. Некоторые препараты могут вызывать состояние сонливости и заторможенности у ребёнка.
7. Глюкокортикостероиды.
К сожалению, при неэффективности антигистаминных препаратов доктор может рекомендовать приём гормональных лекарственных средств (Преднизолона, Дексаметазона). Не стоит бояться принимать назначенные препараты, так как последствия отказа могут быть очень неблагоприятными.
8. Местная терапия.
При крапивнице аллерголог может назначить крема, содержащие глюкокортикостероиды. Их необходимо наносить на участки распространения высыпаний, курсом от трёх до пяти дней.
9. Сорбенты.
Обычно приём сорбентов рекомендуется при пищевой аллергии. Энтеросгель, Смекта или Лактофильтрум назначаются курсом до десяти дней.
10. Иммунные препараты в лечении крапивницы.
Нередко применяют человеческий иммуноглобулин, Рузам и гистоглобулин. Препараты требуют парентерального введения.
Аутоиммунная крапивница
Течение достаточно тяжёлое. Нередко бывает необходим приём гормональных препаратов и Циклоспорина.

При развитии осложнений или отсутствии эффекта от проводимой терапии применяется плазмаферез с целью удаления антител из крови.
Таким образом, крапивница у детей — достаточно серьёзное заболевание, требующее от родителей постоянного контроля над ситуацией.
При своевременно оказанной ребёнку медицинской помощи можно быстро остановить процесс развития аллергической реакции и предотвратить развитие осложнений.
Крапивница у ребенка: симптомы и причины. Виды крапивницы, лечение и диета
 Крапивница у детей это ответная реакция организма на аллерген или протекающие внутренние патологии. При крапивной лихорадке тело малыша покрывается волдырями, которые потом сливаются в одно большое пятно. Крапивница может протекать с осложнениями в виде анафилактического шока и отека Квинке.
Крапивница у детей это ответная реакция организма на аллерген или протекающие внутренние патологии. При крапивной лихорадке тело малыша покрывается волдырями, которые потом сливаются в одно большое пятно. Крапивница может протекать с осложнениями в виде анафилактического шока и отека Квинке.
Что такое крапивница
Уртикария развивается стремительно, с момента попадания в организм аллергена и до кожных высыпаний может пройти всего около двух часов. Под воздействием гистаминов, капилляры сосудов становятся более проницаемы, в результате чего жидкость проникает в окружающие ткани и появляется волдырь. Таким способом организм показывает реакцию на аллергены, поступающие извне или образующиеся внутри.
Особенности болезни у ребенка
Крапивная лихорадка начинается с сильного зуда разных участков тела. Затем появляются плоские розовые волдыри, сливающиеся в одно пятно неправильной формы. Крапивница вызывает отечность, поэтому особое внимание нужно уделить состоянию слизистых оболочек: гортани, языку, векам и половым органам. Затрудненное дыхание, сухой кашель, посинение губ – первые признаки отека Квинке.
У детей до года крапивная сыпь чаще всего возникает в местах соприкосновения с аллергеном. Формирования возвышаются над поверхностью кожи и имеют ярко красный контур. Кожа малыша при этом заметно утолщается и краснеет. Нередко уртикария сопровождается повышенной температурой тела. В среднем, кожные волдыри держатся около трех дней, после чего начинают уменьшаться в размерах, а затем полностью исчезают. Какие симптомы и причины болезни у взрослых у нас на сайте.
Какие бывают симптомы при крапивницы
 Крапивница у детей может появиться в любом возрасте. Самостоятельно определить заболевание можно по характерным признакам.
Крапивница у детей может появиться в любом возрасте. Самостоятельно определить заболевание можно по характерным признакам.
Симптомы крапивницы:
- Внешний вид уртикарии похож на укус насекомого – на коже появляется волдырь светло-розового цвета;
- Ребенок постоянно чешет покрасневшее место;
- Расположенные по отдельности пятна начинают соединяться в одно большое формирование.
Если причина кожной сыпи известна и состояние ребенка не вызывает опасений, первую помощь можно оказать не прибегая к услугам врачей. Прием антигистаминных препаратов снимет основные признаки аллергии, и избавит малыша от неприятных ощущений.
Если крапивница сопровождается сильной температурой, отеком конечностей и слизистых оболочек, необходимо срочно вызвать скорую помощь.
Формы крапивницы
Чаще всего крапивница у детей имеет аллергическую природу. Специалисты отмечают, что дети до двух лет более подвержены проявлению крапивной сыпи из-за введения в рацион питания новых продуктов. В медицине выделяется несколько форм уртикарии.
Аллергическая крапивница
 Самым распространенным видом крапивной лихорадки является аллергическая крапивница у детей. Внешне она похода на ожог крапивой – высыпания мелкими пузырями располагаются на коже.
Самым распространенным видом крапивной лихорадки является аллергическая крапивница у детей. Внешне она похода на ожог крапивой – высыпания мелкими пузырями располагаются на коже.
Причины аллергической крапивницы:
- Медицинские препараты внутреннего и наружного применения;
- Пищевые красители и ароматизаторы;
- Пыльца цветущих растений, пыль;
- Некоторые вирусные инфекции;
- Пищевая аллергическая крапивница вызывается продуктами питания, самые распространенные из которых мед, яйца, орехи, цитрусовые, шоколад;
- Погодные условия: реакция на холод, солнце, жару.
Хроническая крапивная лихорадка
Хроническая форма уртикарии развивается годами, периоды ремиссии сменяются обострениями. Если признаки болезни длятся более полутора месяцев, дерматолог присваивает крапивнице у ребенка хроническую форму. Причинами крапивной лихорадки у детей являются заболевания ЖКТ, не долеченные инфекционные заболевания.
- Высыпания менее интенсивны, по сравнению с другими формами уртикарии;
- Крапивная лихорадка редко сопровождается высокой температурой и сильным зудом.
Острая крапивница у детей
Данный вид заболевания протекает от нескольких часов до полутора недель. Отличительной особенностью острой формы болезни являются волдыри красного цвета круглой формы. Через некоторое время после высыпания, они сливаются в одно большое пятно.
В редких случаях острая форма уртикарии проявляется на слизистых, в основном она покрывает кожу на руках, животе, шее и ягодицах у ребенка. Частым спутником острой формы крапивницы у детей является высокая температура, слабость, головная боль. Описываемая форма заболевания является ответной реакцией на вакцинацию, переливание крови.
Диагностика и признаки
 При появлении первых признаков заболевания, ребенка необходимо показать детскому дерматологу или аллергологу.
При появлении первых признаков заболевания, ребенка необходимо показать детскому дерматологу или аллергологу.
Для постановки диагноза и назначения необходимой терапии, врач должен выяснить, когда появилась сыпь, что входит в рацион питания малыша, были ли контакты с бытовой химией, какие лекарства принимал ребенок.
Затем доктор направляет маленького пациента на лабораторные исследования.
Виды диагностики:
- Кожный соскоб на определение аллергена;
- Исследование крови (общий анализ, биохимия);
- Анализ мочи.
Если полученные результаты лабораторных исследований не дают ответа на вопрос — от чего появилась крапивная сыпь у ребенка, маленького пациента направляют на дополнительные виды исследования.
Дополнительные виды диагностики:
- Ультразвуковая диагностика щитовидной железы и печени;
- Исследование на присутствие паразитов;
- Капрограмма на грибковые инфекции.
На основе полученных лабораторных данных, ребенку назначается курс лечения.
Диета при крапивницы
 Особую роль в лечении крапивницы занимает диетическое питание. Из рациона малыша необходимо убрать все продукты, способные вызвать аллергию: шоколад, цитрусовые и другие продукты.
Особую роль в лечении крапивницы занимает диетическое питание. Из рациона малыша необходимо убрать все продукты, способные вызвать аллергию: шоколад, цитрусовые и другие продукты.
Если есть подозрения, что сыпь появилась на прием медикаментов, нужно их заменить или убрать вовсе (только после консультации с педиатром).
Детям, находящимся на искусственном вскармливании нужно заменить смесь на гипоаллергенную. При грудном вскармливании рацион должна пересмотреть мама.
Диетическое меню:
- Каши. Из рекомендуемых при диетическом питании круп на первом месте стоит рис, затем гречка и кукуруза. На начальной стадии крапивницы, каши готовятся только на воде.
- Овощи. Для приготовления пищи ребенку, страдающему от кожных высыпаний, можно использовать картофель, капусту брокколи, кабачок, петрушку и укроп. Желательно овощи перед использованием вымочить в воде.
- Масло растительное в небольших количествах.
- Сахар необходимо заменить фруктозой.
- Мясо. К диетическим сортам мяса относится куриная грудка, индейка, кролик.
- Кисломолочные продукты. Для питания малыша можно использовать кефир без добавок и творог с низким процентом жирности.
- Хлебобулочные изделия. Ребенку с проявлением крапивницы можно кушать бездрожжевой хлеб и сухие хлебцы.
Медикаментозное лечение крапивницы у детей
 Многие молодые родители не знают, как выглядит крапивная лихорадка, как лечить заболевание, можно ли купать ребенка при появившихся волдырях на теле.
Многие молодые родители не знают, как выглядит крапивная лихорадка, как лечить заболевание, можно ли купать ребенка при появившихся волдырях на теле.
Конечно же, с этими вопросами лучше обратиться к детскому дерматологу, который даст ответы на все вопросы. Самостоятельно ставить диагноз, а тем более назначать лечение категорически запрещено, это может серьезно навредить малышу.
В зависимости от причины, вызвавшей крапивную лихорадку, ребенку назначается курс комплексной терапии.
Медикаментозная терапия включает:
- Лечение антигистаминными препаратами. Обычно прием противоаллергических средств ограничивается 10 днями. Самыми популярными средствами лечения уртикарии являются: Супрастин, Зиртек, Лоратадин, Тавегил, Кларотодин и другие. При остром течении болезни, ребенку назначаются внутримышечные инъекции или ингаляции с антигистаминными средствами.
- Назначение кортикостероидов. При подозрении на отек Квинке или при неэффективности антигистаминных препаратов, детям назначаются гормональные инъекции Дексаметазона или Преднизолона. Эти средства позволяют быстро снять отечность и сильный зуд.
- Прием энтеросорбентов. Активированный уголь, Энтеросгель, Полисорб и другие лекарственные средства позволяют быстрее вывести из организма аллергены.
- Прием успокаивающих средств. Отвар из пустырника или валерьяны помогут малышу спокойно уснуть и не мучатся от неприятных симптомов крапивницы.
Самостоятельно назначать какие – либо препараты ребенку нельзя, лечением должен заниматься только специалист. Список мазей от крапивницы для детей и взрослых.
Как лечить крапивницу народными средствами
 При отсутствии отека конечностей и слабовыраженной крапивной сыпи, устранить признаки заболевания можно при помощи рецептов народной медицины.
При отсутствии отека конечностей и слабовыраженной крапивной сыпи, устранить признаки заболевания можно при помощи рецептов народной медицины.
Народные средства:
- Прополис от уртикарии. Чайная ложка настойки прополиса разводится в половине стакана теплой воды. В полученном растворе смочить марлевый тампон и прикладывать в виде компресса на кожные высыпания.
- Отвар из ромашки и календулы. Одна столовая ложка сухой смеси лекарственных трав заливается кипятком и настаивается около часа. Ватный диск смачивается в отваре и в виде аппликации прикладывается к больному месту.
- Ванночки с добавлением отвара из череды и крапивы помогут снять зуд и покраснение на коже.
- Настой солодки. Этот вариант подходит детям старше 6 лет. Столовую ложку настойки разбавить небольшим количеством воды и давать ребенку два раза в день.
- Отвар из мяты. Мята обладает седативным действием, поэтому ее можно заваривать и давать пить малышу вместо чая.
Средства народной медицины подходят только в том случае, если симптомы крапивной лихорадки слабо выражены и не предоставляют угрозы для жизни малыша.
Профилактика при заболевании
 Чтобы никогда не сталкиваться с крапивной лихорадкой, достаточно следовать простым правилам.
Чтобы никогда не сталкиваться с крапивной лихорадкой, достаточно следовать простым правилам.
Профилактика уртикарии:
- Убрать из комнаты, где малыш находится больше всего времени все цветочные горшки, синтетические ткани;
- Не заводить домашних питомцев до тех пор, пока детям не исполнится 6 лет;
- Проводить ежедневную влажную уборку помещения;
- Не использовать лекарственные средства, на которые возможна аллергия (сладкие сиропы);
- Укреплять иммунитет малыша;
- Не перегревать ребенка, чаще проветривать комнату;
- Следить за рационом питания крохи, ограничить употребление шоколада и цитрусовых.
При соблюдении мер предосторожности, можно навсегда забыть про крапивную лихорадку.
Сыпь у ребенка с доктором Комаровским — видео
Все данные в статье приведены в ознакомительных целях и мы не приветствуем варианты самолечения. Для более подробных ответов необходима консультация специалиста.
Детская крапивница
- Основные сведения о патологии
- Почему развивается крапивница
- Симптомы патологического процесса
- Диагностика крапивницы
- Лечение
- Что нужно знать про отек Квинке?
- Гипоаллергенная диета
- Меры профилактики
Крапивница – это проявление аллергической реакции. В большей степени патологиями подвергаются дети из-за не до конца сформированного иммунитета. Проявляется негативная реакция в виде волдырей на поверхности кожи или слизистых. Крапивница у детей не должна оставаться без внимания. У ребенка может развиваться сложная аллергия, угрожающая жизни.
Основные сведения о патологии
Более 20% населения планеты сталкивались с симптомами крапивницы хотя бы раз в жизни. При этом чаще всего зудящие волдыри появляются именно в детском возрасте. Интересным является тот факт, что патологии в большей степени подвержены девочки и женщины. Если контакт с аллергеном не ограничивать, крапивница может приобрести хронический характер.
Существует несколько разновидностей аллергических высыпаний. Изначально заболевание всегда развивается в острой форме. Неприятные симптомы проявляются в течение часа после контакта с аллергеном. Крапивницу у ребенка можно заметить после того, как малыш съел апельсин, шоколад, выпил стакан молока, съел орех. Эти продукты являются сильнейшими аллергенами, и предлагать их малышу следует с осторожностью. Острая крапивница легко поддается лечению. Убрать зудящие волдыри можно с помощью качественного антигистаминного препарата, подходящего по возрасту. Обычно 24 часов достаточно, чтобы патология полностью отступила.
Если контакт с аллергеном не прекращается, возрастает риск развития хронической крапивницы. В этом случае могут развиваться более стойкие симптомы, а лечение требуется достаточно продолжительное. Признаки заболевания могут оставаться в течение нескольких недель. При этом количество аллергенов, вызывающих появление волдырей на теле, возрастает. Лечить крапивницу у детей необходимо сразу при появлении первых признаков патологического процесса. При этом появится больше шансов полностью избавиться от неприятности. Если терапия проводится правильно, к возрасту 7-8 лет удается добиться стойкой ремиссии.
Выделяют следующие виды крапивницы:
- Солнечная крапивница. Патология проявляется только при воздействии на кожу ребенка прямых лучей ультрафиолета. Патология сложнее поддается лечению, нежели пищевая аллергия.
- Холодовая крапивница. Редкая форма патологического процесса, которая проявляется при переохлаждении определенных участков тела. Чаще всего симптомы крапивницы у детей можно заметить на щеках или руках.
- Аквагенная аллергия. Патология может проявляться при продолжительном контакте с водой. У детей заболевание встречается очень редко.
- Дермографическая крапивница. Волдыри на коже ребенка могут появиться при механическом повреждении кожи (ссадинах, царапинах). Неприятность можно заметить после сна, когда малыш сам себя травмирует. Как правило, неприятные симптомы быстро проходят без какой-либо терапии.
- Нервная (психогенная) аллергия. Патология развивается у малышей на фоне стресса.
Если выявить фактор, который провоцирует появление признаков заболевания, определить не удается, говорят об идиопатической форме патологии.
Почему развивается крапивница
Спровоцировать появление неприятных волдырей на коже ребенка может что угодно: холод, лучи ультрафиолета, некоторые продукты питания, стресс и т. д. Однако точные причины возникновения крапивницы у детей стоит искать глубже. Ведь далеко не у каждого малыша может развиваться такая аллергическая реакция.
Любая негативная реакция организма свидетельствует о нарушении работы иммунной системы. Исследования показывают, что в 15% случаев после перенесенной инфекции в детском возрасте развивается физическая крапивница у детей. Большое значение имеют также очаги хронического воспаления, в частности тонзиллит, кариес, отит. Отказ от лечения любого заболевания в детском возрасте может со временем привести к развитию устойчивой аллергии.
Причины появления сыпи могут заключаться также в аутоиммунных процессах. В 20% случаев появление волдырей связано с тем, что организм воспринимает собственные клетки как чужие. Вырабатываются антитела, вызывающие отек и зуд. Как правило, именно с этим связано развитие идиопатической крапивницы.
Состояние иммунной системы ребенка напрямую зависит от того, как проходила беременность у матери, в каком окружении проводит время ребенок. Если женщина в период вынашивания младенца плохо питалась, курила, не пренебрегала спиртными напитками, вероятность развития крапивницы у новорожденного в разы увеличивается. Важно вести здоровый образ жизни и до года малыша. В первые 12 месяцев иммунитет крохи ослаблен. Если ребенок находится в прокуренном помещении или мать пренебрегает простыми правилами ухода за младенцем, крапивницы будет сложно избежать.
Младенцы, которые страдают от врожденных заболеваний, также нередко сталкиваются с проявлениями крапивницы. Так, зудящая сыпь часто появляется у детей, страдающих от сахарного диабета. На фоне повышения уровня глюкозы в крови происходит нарушение питания тканей. Это неминуемо приводит к снижению защитных сил организма ребенка.
Пусковым механизмом для развития патологической крапивницы могут стать также глистные инвазии.
Симптомы патологического процесса
В зависимости от состояния защитных сил организма ребенка, заболевание может протекать в легкой или тяжелой формах. В первом случае проявления крапивницы будут выражены слабо. Поведение младенца не изменится. Он будет спокойно играть и спать. Маму могут насторожить лишь появившиеся в нескольких местах на теле волдыри. Однако и такие легкие симптомы не стоит оставлять без внимания во избежание развития хронической аллергии.
При легкой форме крапивницы высыпания, как правило, исчезают в течение 24 часов без какой-либо терапии. Однако важно понять, что именно спровоцировало неприятную реакцию организма ребенка. Ведь при повторном контакте патология может проявиться уже в более тяжелой форме.
Как выглядит крапивница у детей и сколько длится, родители обязательно должны знать. Необходимая информация позволит избежать опасных осложнений. На фото показано типичное проявление патологии.
Нередки случаи, когда после появления крапивницы состояние годовалого малыша резко ухудшается. Появляются выраженные симптомы интоксикации. Ребенок становится капризным, постоянно просит пить, сыпь распространяется по всему телу. Не редкостью является и температура при крапивнице у детей. Такое состояние опасно тем, что может развиваться аллергический отек кожи – так называемая «гигантская крапивница». Медицинского название такого явления – отек Квинке. Возникает серьезная угроза для жизни ребенка, поэтому стоит незамедлительно вызывать «Скорую помощь». При этом наиболее опасной считается крапивница на лице у малышей. Может начаться отек слизистой гортани, что чревато удушьем.
Диагностика крапивницы
Определить, с какой патологией пришлось столкнуться, специалист сможет без особого труда. Однако этого не достаточно для того, чтобы назначить подходящее лечение. Важно понять, что провоцирует аллергическую реакцию ребенка. Не исключено, что маленький пациент страдает от хронических заболеваний, которые необходимо лечить в первую очередь.
Обследование ребенка будет проводиться в несколько этапов. В первую очередь врач проводит опорос родителей. Важно выяснить, когда и при каких обстоятельствах появились первые признаки крапивницы.
Пациенту дают назначение на проведение исследований:
- общий анализ крови и мочи;
- биохимический анализ крови;
- анализ крови на сахар;
- анализ кала на яйцеглист.
Важно исключить развитие аутоиммунных заболеваний и ВИЧ. Обязательно проводятся аллергопробы, позволяющие определить, на что именно у ребенка развивается негативная реакция.
Лечение
При появлении первых признаков крапивницы родителям необходимо записаться на прием к педиатру. Как правило, врач выписывает направление к узкому специалисту – дерматологу или аллергологу. Если крапивница проявилась впервые и симптомы не ярко выражены, вполне достаточно может быть ограничения контакта с раздражителем. Уже в течение нескольких часов волдыри исчезают. Однако и в этом случае рекомендуется обратиться на консультацию к врачу.
Если аллергия проявляется систематически, без специализированной терапии не обойтись. Обязательно используются медикаментозные средства, которые снижают чувствительность иммунной системы к раздражителям. Лечение крапивницы у детей может проводиться с использованием следующих антигистаминных препаратов: Диазолин, Тавегил, Супрастин, Кларитин. Если крапивница не сильно выражена, чтобы ее вылечить, достаточно принимать лекарство в форме таблеток. При тяжелой степени аллергии могут быть назначены инъекции.
Если ребенок чувствует себя плохо, важно вывести из организма токсины. При этом могут использоваться сорбенты такие, как Фильтрум, активированный уголь. Ускорить процесс выздоровления позволят также препараты, улучшающие обмен веществ (энзимы). Для терапии малышей может использоваться средство Панкреатин.
При тяжелой форме заболевания бывает так, что сильная крапивница на ногах не проходит на протяжении нескольких дней. Если долго длящиеся высыпания на коже долго держатся и вызывают неприятный зуд, специалист может дополнительно назначить противовоспалительные мази. Хорошие результаты показывают кортикостероиды. Их используют в наиболее тяжелых случаях. Особенно часто лекарства из этой категории назначаются при идиопатической крапивнице.
После купирования острого аллергического воспаления малышу могут быть назначены физиотерапевтические процедуры. Хорошие результаты показывают такие методы, как УФО, электрофорез, УВЧ и т. д.
При хронической крапивнице могут назначить плазмаферез. Проводится забор плазмы, очищение ее от антител, а также иммунных комплексов. Затем плазма вводится назад пациенту. Процедура показывает высокую эффективность при тяжелой степени крапивницы, которая длилась в течение долгого времени. Нередко методика используется при лечении малышей, которые перенесли отек Квинке.
Ребенок с крапивницей на теле нуждается в особом уходе. Можно ли купать его при волдырях? Водные процедуры следует выполнять обязательно, однако никакой косметики при этом использовать не следует. Вода не должна быть горячей. Долго купать младенца не желательно.
Можно ли купаться при высокой температуре? А в этом случае от процедуры уже стоит отказаться.
Что нужно знать про отек Квинке?
Остро развивающаяся локальная отечность кожи – опасное осложнение простой крапивницы. Такое состояние может угрожать жизни, ведь при отеке гортани наступает удушье. Поэтому так важно при появлении первых признаков крапивницы у ребенка обращаться за медицинской помощью.
Проблема в том, что отек Квинке развивается, как правило, остро. Ребенка может ничего не беспокоить, а уже через несколько минут губы увеличиваются в размерах, появляются отеки под глазами. Что делать, если самочувствие ребенка стремительно ухудшается? В первую очередь необходимо ограничить контакт с аллергеном. Затем следует уложить ребенка, ноги приподнять. Стоит незамедлительно вызвать «Скорую помощь». Пока едет врач, стоит обильно поить ребенка. Таким образом удастся ускорить процесс выведения вещества, провоцирующего сложную аллергическую реакцию. До приезда специалиста можно дать ребенку противоаллергический препарат.
Снять сложные аллергические проявления (удушье, синюшность лица) помогает Преднизолон. Родителям аллергиков стоит хранить этот медикамент в аптечке. Даже если Отек Квинке удалось купировать на месте, специалист порекомендует лечь в стационар для проведения полного обследования ребенка.
Сколько длится неприятное состояние? Здесь все индивидуально. При своевременной медицинской помощи снять отек полностью удается за несколько часов.
Гипоаллергенная диета
Детям с любыми аллергическими проявлениями стоит придерживаться диеты. Отказаться придется от следующих продуктов: шоколад, какао, цитрусовые орехи, грибы, копчености, маринады и специи, мед, куриные яйца, свежее молоко. Если малыш находится на грудном вскармливании, от описанных продуктов придется отказаться маме. Через сколько можно начать употреблять «запрещенные» вкусности? Новые продукты можно начинать постепенно вводить в меню аллергика после трех лет.
Минимальной степенью аллергенности обладают следующие продукты: гречка, кукуруза, рис, мясо кролика, индейка, зеленые яблоки, кисломолочные продукты. Предлагать их ребенку можно уже со второго полугодия жизни.
При составлении меню для маленького аллергика необходимо придерживаться некоторых правил. Пища должна поддаваться правильно термической обработке. Жареные блюда ребенку предлагать нежелательно. Отличный выбор – еда, приготовленная на пару. Крупы перед варкой стоит замачивать в холодной воде на 1,5 часа. При варке мяса первый бульон стоит обязательно сливать.
Меры профилактики
Здоровый образ жизни – лучшая профилактика любого заболевания. Крапивница – не исключение. Меньше шансов столкнуться с неприятностью будет у ребенка, который много времени проводит на свежем воздухе, хорошо спит и полноценно питается. Профилактика крапивницы у детей сводится также к своевременному лечению любых инфекционных состояний. Малыша до года стоит ежемесячно приводить на профилактический осмотр к педиатру.
С особым вниманием стоит относиться к детям, у которых однажды уже проявлялась крапивница. Предотвращению обострения будет способствовать обращение к аллергологу. Врач осмотрит малыша и расскажет, какие меры позволят избежать неприятности в дальнейшем.
Крапивница у детей — фото, лечение, причины, симптомы

Различные формы крапивницы, по статистике, встречаются у 2,5-7% детей всех возрастов, но чаще всего заболевание диагностируется у подростков. Морфологические элементы сыпи — это отек поверхностного дермального слоя кожи с периферической гиперемией. Сами папулы могут быть разных размеров — от нескольких миллиметров до пары сантиметров.
За видом течения болезнь бывает острой и хронической. Для первой формы характерно спонтанное развитие процесса, выраженность клинических симптомов и длительность заболевания до 1,5 месяца.
Крапивница у детей на фото 8 штук с описанием
При наличии у больного стадий обострения и стихания процесса, а также при длительности высыпаний более 6 недель можно диагностировать хроническую крапивницу. Обе этих формы могут быть аллергическими, обусловленными иммуноглобулином Е, или же не аллергическими.
Специалисты выделяют ещё и такие клинические варианты крапивницы, как физическую (возникает под действием определенных внешних факторов, например холода), спонтанную и контактную. У некоторых пациентов диагностируют редкие формы этого заболевания, такие как адренергическая и холинергическая крапивница, мастоцитоз и семейная холодовая крапивница. У детей чаще всего встречаются острые формы болезни, вызванные аллергической реакцией.
Причины крапивницы у детей
Причины возникновения аллергической крапивницы — воздействие веществ с антигенной природой на организм с патологическими изменениями иммунной системы. При первом попадании аллергена в организм у ребенка не наблюдается никаких симптомов, но происходит сенсибилизация.
Этот термин означает первичное знакомство иммунитета с аллергенным компонентом. Далее происходит накопление в тучных клетках (мастоцитах) большого количества гранул гистамина. Это вещество — сильный медиатор воспаления и обусловливает такие симптомы аллергии, как покраснение, отек и сыпь.
При повторном попадании компонентов аллергена в кровяное русло они связываются с тучными клетками. Клеточная мембрана разрушается, происходит дегрануляция и выход медиаторов.
Крапивницу у детей могут вызывать такие факторы:
- Пищевые аллергены (шоколад, цитрусовые, соя, куриные яйца, коровье молоко, красные и желтые фрукты, морепродукты, мед).
- Бытовые аллергически компоненты — шерсть домашних животных, чешуя рыб, пылевой клещ.
- Контактные воздействия — косметика, моющие средства, окрашенные ткани.
Крапивницу, которая не зависит от иммунных реакций ребенка, могут провоцировать:
- Физические факторы — холод, солнечное излучение, давление, действие вибрации.
- Инфекции, злокачественные опухоли.
- Аутоиммунные патологии, эндокринные болезни, глистные инвазии.
- В отдельную группу смешанных крапивниц относят папулезную и пигментную формы, идиопатическую и психогенную крапивницу.
Узнать подробнее
Симптомы крапивницы
Основным проявлением этой патологии является крапивная сыпь, также могут появляться папулы с прозрачным содержимым. В этом случае большинство элементов расположены на волосистой части головы, лице, шее и верхней части тела.
Но сыпь может формироваться не только в вышеуказанных местах, но и на коже ладоней, подошв и слизистых оболочках. Начало болезни обычно внезапное. Первичным проявлением крапивницы выступает значительный кожный зуд, ее покраснение и отек. Затем на измененном фоне образовываются пузырьки.
При тяжелом течении сыпь может сопровождаться сильной болью, нарушением общего состояния ребенка, лихорадкой. Отек также может локализоваться вокруг суставов, на веках и губах.
Отек Квинке, или же ангионевротический, является серьезным осложнением крапивницы. Он характеризуется глубоким отеком дермы и подкожного волокна в области трахеи и гортани. Подскладочное пространство гортани может отекать, и это приводит к затрудненному прохождения воздуха.
Распознать это осложнение можно по таким симптомам: цианоз кончиков пальцев или области под глазами, носогубного треугольника, затруднение и свист при дыхании, пароксизмальный тяжелый кашель. При этом осложнении необходима неотложная медицинская помощь, поскольку при отсутствии патогенетической терапии возможен смертельный исход.
Появление у ребенка таких симптомов, как тошнота, многократная рвота, диарея может указывать на поражение слизистых пищевого тракта (пищевода, желудка). Поражение органов слуха и оболочек головного мозга проявляется слабостью, головокружением, тошнотой, головной болью.
Начинают обследование со сбора анамнеза болезни, а именно данных о начале болезни и возможной ее причине. Также врач спрашивает семейный анамнез и наличие у близких родственников аллергических заболеваний. Анамнестический поиск бывает довольно сложный, иногда приходится ретроспективно анализировать эпизоды болезни.
Для диагностики и определения этиологических причин крапивницы у детей необходимо выполнить ряд лабораторных и инструментальных анализов. Для постановки диагноза вначале выполняют общеклинические исследования, и при выявленных отклонениях проводят специфические анализы. К обязательным относят общий анализ крови и мочи, глюкозу крови, определение гельминтов и посев кала на микробный спектр.
Всем детям с сыпью необходимо проводить физикальный осмотр. Врач-дерматолог определяет локализацию элементов крапивницы, их размеры и форму, наличие пигментации или шелушения.
Активность болезни оценивают с помощью специальной шкалы Urticaria Activity Scale. Для определения специфического антигена, который провоцирует высыпания, необходимо провести ряд диагностических тестов:
- Определение общей и специфической фракции иммуноглобулина Е,
- Качественное и количественное выявление антител к иммуноглобулинам G и Е.
- Кожный тест с использованием специфических антигенов (бытовых, пищевых, биохимических, а также растительных и животных).
- При развитии хронической крапивницы дополнительно проводится определение фракций комплемента С3 и С4.
Для постановки диагнозов холинергической или адренергической крапивницы проводят ряд провокационных проб:
- возникновение крапивницы после механического раздражения кожи указывает на дерматографический вариант болезни;
- холодовую крапивницу можно диагностировать после теста по Дункану (помещения кубика льда на кожу предплечья);
- акватестированием (приложением компресса с прохладной водой) диагностируют аквагенную крапивницу;
В качестве дополнительных методов, используют биохимический анализ венозной крови, определение количества ферментов печени, мочевины и креатинина. Из инструментальных выполняют рентгенографию легких, УЗИ брюшной полости, ЭКГ. Может понадобится также расширенная диагностика инфекций для установления точной причины крапивницы. Когда после полноценного исследования причина не будет обнаружена, крапивница расценивается как идиопатическая.
Первая помощь при острой крапивнице у ребенка:
- Когда болезнь спровоцирована действием аллергена, необходимо принять меры по его элиминации. При потреблении патогена с пищей нужно промыть ребенку желудок и дать сорбенты. При укусе пчелы или осы — осторожно удалить жало из ранки, промыть ее и нанести крем, снимающий симптомы аллергии. Для детей разрешены негормональные местные препараты, также возможно применение крема от солнечных ожогов, компресс из уксуса.
- Высыпания нельзя расчесывать для избежания вторичной бактериальной инфекции. Для избежания царапин может понадобится обстричь ребенку ногти.
- При значительном зуде кожи можно применять антигистаминные лекарства третьего и четвертого поколения.
- Если у ребенка наблюдаются тревожные симптомы — нарушение дыхания, головокружение, тахикардия, обморок, многократная рвота, нужно вызвать скорую помощь. Эти признаки могут возникать при интоксикационном синдроме, сердечной или дыхательной недостаточности.
- После элиминационных процедур нужно обеспечить ребенку обильное теплое питье, подойдет слабощелочная минеральная вода, растворы для оральной регидратации из аптеки. Средство для питья можно приготовить самостоятельно, добавив грамм пищевой соды на литр воды.
Лечение крапивницы у детей
- Основное правило лечения и профилактики осложнений крапивницы иммунного генеза — ограничивание патогенных факторов. Для этой цели была разработана элиминационная диета по Адо. Разрешенные продукты в этом рационе — свежие и отварные овощи, фрукты, овощные и мясные нежирные супы, каши, отварное мясо, кисломолочные продукты, хлеб. Ограничивать нужно потребление шоколада, меда, продуктов с ароматизаторами или красителями, куриных яиц, орехов, кофе и пряностей.
- Дозированное голодание применяют как лечебное средство при сочетании крапивницы и пищевой аллергии. Этот метод помогает вывести из организма аллергические компоненты, уменьшает выраженность интоксикации. В зависимости от состояния ребенка, голодание может длится от 12 часов до 2-3 дней. Во время воздержания от пищи рекомендовано выпивать полтора литра чистой воды. Очистительные клизмы применяют параллельно голоданию для очищения организма.
- После окончания голодания можно начинать вводить в рацион продукты, начиная с 100-200 грамм. В день можно употреблять 1-2 вида пищи, например отварной картофель и овощи, или отварное мясо и каша. Каждые 2-4 дня вводят новый продукт, до достижения полноценного привычного питания. Последним вводят продукт, который мог вызвать у ребенка сыпь. Этот метод питания используют для предварительной диагностики аллергии на пищевой продукт.
- Препаратами первой линии для лечения острых приступов и рецидивов заболевания являются антигистаминные 2 или 3 поколения в таблетированном виде. Лекарства первой генерации у детей не используют из-за множества побочных действий. Вот некоторые из них — сонливость и седативный эффект, снижение мозговых функций, сухость слизистых, загущение мокроты у детей, страдающих бронхиальной астмой. Препараты второго и третьего поколения не вызывают значительных негативных реакций, эффективны и безопасны даже для маленьких детей.
- Сорбенты применяют для связывания токсинов и патогенных веществ, уменьшения всасывания пищевых аллергенов в желудке и кишечнике. Маленьким детям показано применение сорбентов на основе диоксида кремния, так называемые «белые» энтеросорбенты.
- Идиопатический тип крапивницы не имеет специфического лечения, применяют симптоматическую терапию для облегчения симптомов болезни. К нему относится гипоаллергенная диета, принципы которой наведены выше, антигистаминные средства, топические и системные глюкокортикостероиды.
Профилактика крапивных высыпаний у детей
Приоритетной при всех видах крапивницы является превентивная терапия, цель которой — профилактика рецидивов. Очень важна профилактика крапивницы у детей с другими аллергическими патологиями или отягощенным семейным анамнезом. Как правило, атопический марш у детей может начаться с пищевой аллергии и привести к крапивнице, риниту, бронхиальной астме и другим осложнениям.
Крапивница у детей

Дорогие читатели, сегодня мы поговорим о таком довольно распространенном явлении, как крапивница. Из всех разнообразных форм аллергии именно крапивница наиболее часто возникает у детей. Подробнее о причинах и признаках этого заболевания, о том, как лечить крапивницу у детей и как ее не допустить, расскажет врач Татьяна Антонюк. Передаю ей слово.
Добрый день, читатели блога Ирины! Крапивница у детей возникает как реакция на определенный аллерген. Она также может быть одним из симптомов других заболеваний. Это не такая уж безобидная патология, как может показаться на первый взгляд, ведь, помимо внешних проявлений, болезнь может негативно сказываться на состоянии слизистых дыхательных путей, органов пищеварения и мочеполовой системы.
Почему возникает крапивница
Главная причина болезни – повышенная чувствительность детского организма к различным продуктам питания или внешним факторам. Под воздействием аллергена происходит выброс в кровь большого количества гистаминов, которые вызывают расширение капилляров и проникновение жидкости в ткани. Ее скопление приводит к отечности верхнего слоя кожи и появлению волдырей.
Крапивница возникает под воздействием следующих групп факторов.

Продукты
К самым мощным аллергенам относятся цитрусовые, морепродукты, шоколад, мед, куриные яйца, молоко, копченые продукты, орехи, грибы, колбасные изделия. Аллергическая крапивница у детей усиливается при употреблении в пищу продуктов с большим количеством бензоатов, лецитина, ароматизаторов.
Лекарственные препараты
Ослабленный болезнью детский организм может давать негативную реакцию на антибиотики, анальгетики, некоторые противовоспалительные препараты.

Внешние физические факторы
К ним относятся пыльца цветущих растений, шерсть животных, косметические средства, предметы бытовой химии, пыль с игрушек и предметов домашнего обихода, растительные и животные яды (укусы насекомых, ожог крапивой).
Наследственность
Аллергическую реакцию у ребенка способны вызывать недостаточная активность или дефицит ингибитора С1.
Также крапивницу могут спровоцировать вирусные инфекции (гепатит, герпес), заражение паразитами (аскаридами, эхинококками), перенесенные краснуха, мононуклеоз и другие болезни. Она может быть сопутствующим заболеванием при патологиях печени, дисбактериозе, нервных расстройствах.
Давайте посмотрим, как выглядит крапивница у детей на фото.

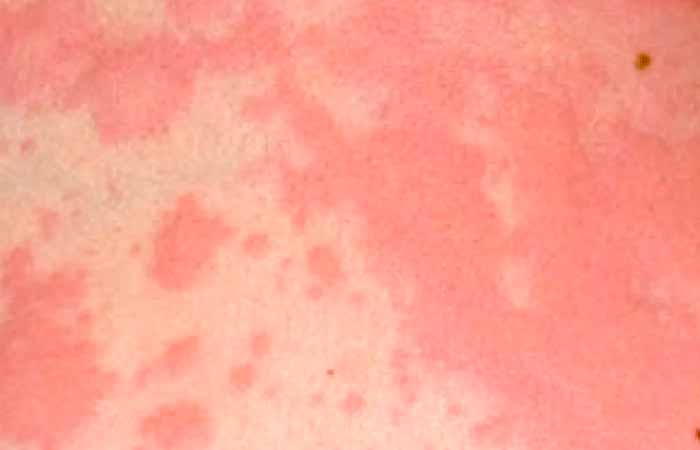
Как распознать крапивницу
Признаки заболевания зависят от формы крапивницы, но основные проявления, как правило, схожи, это:
- появление по всей поверхности кожи ярко-красных волдырей, которые склонны к разрастанию и слиянию;
- зуд и отечность кожи;
- чувство жжения, как от ожога крапивой;
- боли в суставах и мышцах;
- повышение температуры тела, озноб;
- тошнота, рвота, проблемы с дыханием.

Виды крапивницы у детей
Заболевание может протекать в легкой форме, когда пятна и волдыри держатся в течение суток, после чего исчезают, но могут появиться в другом месте. Как можно увидеть на фото крапивницы у детей, начальная стадия и прогрессирующая существенно отличаются.
При тяжелой форме организм подвергается сильной интоксикации, может развиться отек Квинке. Для этого осложнения характерны отеки органов дыхательной системы, слизистой ротовой полости и даже головного мозга. Отек Квинке грозит ухудшением дыхания. При тяжелой форме крапивницы ребенку необходима немедленная медицинская помощь и проведение противошоковой терапии.
Острая крапивница у ребенка
Это наиболее распространенная форма данного заболевания. У младенцев она обычно возникает на продукты питания. У детей старшего дошкольного и школьного возраста в качестве провоцирующего фактора могут выступать инфекционные заболевания. Болезнь начинается внезапно с множественных высыпаний по всему телу, повышения температуры до 39˚С, иногда с расстройства стула, тошноты.
В большинстве случаев острая крапивница проходит так же внезапно, как и начинается, иногда в течение суток. Но такое быстрое «выздоровление» еще не означает отсутствия проблемы. Если родители не выявят аллерген, высыпания и другие аллергические реакции могут повторяться и грозить осложнениями.
Хроническая крапивница
Причины этой формы заболевания – длительный контакт ребенка с аллергеном. Болезнь могут провоцировать хронические патологии внутренних органов, заболевания эндокринной системы, поражение паразитами, нарушения в работе нервной системы. Хроническая крапивница может быть вызвана воздействием воды, холода, солнца, цветения растений.
Пигментная крапивница у детей
Данная форма болезни, как правило, поражает детей в первые годы жизни. Точная причина не установлена, но обычно болезнь носит наследственный характер. На коже появляются множественные пятна или узелки красно-коричневого цвета, которые сопровождаются сильным зудом. Покраснение и отечность пятен усиливается под влиянием регулярного расчесывания, что позволяет отличить эту форму крапивницы от других заболеваний.
Лекарственная крапивница
Возникает на фоне приема лекарственных препаратов. Помимо характерных высыпаний, зуда, покраснения и шелушения кожи, может возникнуть тошнота, расстройство работы органов пищеварения, боли в животе. После отмены лекарственных препаратов симптомы крапивницы проходят в течение нескольких дней или недель.
Холодовая крапивница
Аллергическая реакция возникает как в результате длительного пребывания на холоде, так и под воздействием холодных напитков или еды (мороженого). У ребенка наблюдаются заложенность носа, насморк, одышка, слезоточивость. Эти признаки проходят через несколько часов. Такая форма заболевания носит рецидивный характер.
Дополнительно материал можно прочитать в статье Аллергия на холод

Лечение крапивницы у детей
При появлении первых симптомов крапивницы у детей лечение назначает врач-аллерголог. Тактика лечения зависит от тяжести протекания патологии, возраста ребенка, данных лабораторных исследований, длительности болезни, наличия других хронических заболеваний. Лечение должно быть комплексным и включать применение антигистаминных препаратов, местных средств (мазей, кремов, гелей), назначения специальной диеты.
Большую роль играет максимальное устранение аллергена из жизни ребенка. Если крапивница вызвана пищевой аллергией, рекомендуется провести очистительные процедуры при помощи клизмы или слабительных средств. При легкой форме болезни симптомы проходят без медикаментозного лечения.
Для очищения организма применяют сорбенты «Энтеросгель» или «Смекту». Возрастных ограничений приема сорбентов нет, их назначают даже детям грудного возраста. Дозировку определяет врач! Ребенку необходимы гипоаллергенная диета и обильное питье.
Антигистаминные препараты в лечении
Применение антиаллергических средств дает быстрый положительный эффект, они снимают отечность, уменьшают зуд, устраняют высыпания. Препараты первого поколения «Супрастин», «Диазолин», «Пипольфен» обладают хорошей эффективностью, но могут вызывать сонливость и заторможенность. Их лучше давать ребенку перед сном.
Пролонгированным действием отличаются антигистаминные средства третьего поколения: «Левоцетиризин», «Дезлоротадин». Они практически не вызывают побочных эффектов и хорошо переносятся детьми. Форма выпуска: таблетки, капли, сироп. Возможно назначение препаратов детям старше 2 лет.
Медикаментозная терапия
Лечение крапивницы у детей включает также следующие группы лекарственных средств:
- местные средства для симптоматического лечения – кремы, мази, гели, лосьоны («Адвантан», «Фенистил», «Элоком», «Элидел»);
- мочегонные лекарства – «Фуросемид», сборы трав;
- седативные средства для снятия раздражительности и обеспечения спокойного сна – настойки/отвары валерианы или пустырника;
- кортикостероиды – применяют при тяжелых формах крапивницы и отеке Квинке для внутримышечного введения («Преднизолон», «Дексаметазон»);
- иммуномодулирующие препараты – «Виферон», «Арбидол», «Анаферон»;
- препараты кальция для повышения тонуса мелких капилляров, которые нарушаются при болезни.
Если крапивница сопровождает другие болезни, необходимо лечение основного заболевания. В этом случае назначают курс антибиотиков, противовирусных или противогельминтных средств. Дополнительно используют вспомогательные методы лечения: физиотерапию, УФО, иглорефлексотерапию. При их назначении учитывают форму протекания болезни и возраст ребенка.
При своевременном начале терапии прогноз излечения от острой крапивницы хороший и составляет около 70%. При хронической форме заболевания показатель снижается до 30%.
Диета при крапивнице
Лечение крапивницы будет недостаточно эффективным без коррекции питания ребенка. Диета при пищевой крапивнице – это наиболее рациональный и доступный метод эффективного лечения.
При появлении высыпаний у детей грудного возраста не рекомендовано введение нового прикорма. У детей, которые находятся на искусственном вскармливании, нужно заменить используемую смесь на гипоаллергенную. При обострении крапивницы грудного ребенка по возможности нужно перевести полностью на грудное вскармливание до полного излечения.
В дальнейшем при введении нового продукта в меню ребенка нужна консультация врача. С его помощью можно подобрать наиболее сбалансированный рацион, который обеспечит ребенка необходимыми витаминами и будет способствовать нормальному набору веса.
Диета при крапивнице у детей старшего возраста
Детей старше двух лет на все время лечения переводят на преимущественно молочно-растительную диету с ограничением соли. Рекомендованы блюда из тушеных или отварных овощей, кисломолочные продукты, творог. В течение 2-4 недель ограничивают употребление крепкого чая, сдобных мучных изделий, сладостей. Диета при крапивнице у детей предполагает исключение из меню основных аллергенов, а именно:
- копченые продукты и соленья;
- рыбные и мясные консервы;
- куриные яйца;
- колбасные изделия;
- земляника, клубника, цитрусовые;
- молоко;
- грибы, орехи;
- шоколад и какао;
- острые приправы (уксус, горчица, майонез).
Детей, склонных к аллергии и крапивнице, нельзя купать в горячей воде с использованием косметических средств для взрослых. При холодовой крапивнице ребенок может находиться в холодное время года на улице с соответствующей защитой рук и лица.

Народные средства в лечении
Для облегчения общего состояния ребенка, снятия зуда и раздражения кожи применяют ванны и примочки. Для приготовления ванны берут обычную пищевую соду (2-3 чашки на ванну).
Хорошо устраняет зуд и оказывает седативный эффект ванна на основе сбора лекарственных трав: шалфея, ромашки, валерианы, череды, зверобоя, майорана и чистотела. Измельченные травы в равных пропорциях заливают кипятком, готовят отвар на водяной бане, процеживают и добавляют в ванну. Курс их приема – не менее двух недель по 10 минут, через день.
Примочки или компрессы готовят на основе прополиса, отваров крапивы, тертой свеклы, овсяной муки.
Предлагаем посмотреть видео о симптомах, диагностике, лечении и профилактике крапивницы.
Профилактика
Профилактические меры предполагают соблюдение следующих правил:
- исключить или максимально ограничить контакт с аллергеном;
- придерживаться принципов здорового питания, не включать в рацион ребенка копчености, острые блюда, фастфуд;
- практиковать грудное вскармливание до 1,5-2 лет, с осторожностью вводить любой прикорм;
- вовремя выявлять и лечить инфекционные, вирусные и другие заболевания детей;
- регулярно проводить профилактику заражения гельминтами;
- свести к минимуму стрессовые ситуации;
- укреплять иммунитет ребенка.
Если полностью устранить контакт с аллергеном не представляется возможным, необходимо щадящее применение антигистаминных средств. Однако такая профилактическая терапия может проводиться только с одобрения и под наблюдением врача-аллерголога.
Будьте здоровы!
Ваш врач
Татьяна Антонюк
Я благодарю Татьяну за рассказ о крапивнице. Действительно многим приходится с ней сталкиваться, и взрослым, и детям. Но ни в коем случае нельзя пускать все на самотек. Нужно вовремя принять меры, чтобы снять симптомы и по возможности вылечить это заболевание или свести его проявления к минимуму.
А для души мы с вами сегодня послушаем Шуберта – Вечерняя серенада . Такой всем нам свет, любовь и тепло от великого Шуберта. Как мало он прожил и сколько всего оставил для нас… Прикоснитесь к прекрасному.
Дисфункциональное маточное кровотечение
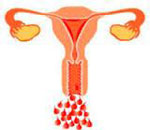
Дисфункциональное маточное кровотечение – патологические кровотечения из матки, связанные с нарушением выработки половых гормонов железами внутренней секреции. Различают ювенильные кровотечения (в период полового созревания), климактерические кровотечения (в стадии угасания функции яичников), кровотечения репродуктивного периода. Выражается увеличением количества теряемой крови во время менструации или удлинением продолжительности менструации. Может проявляться метроррагией – ациклическим кровотечением. Характерно чередование периодов аменореи (от 6 недель до 2 и более месяцев) с последующими кровотечениями различной силы и продолжительности. Ведет к развитию анемии.
- Механизм развития ДМК
- Ювенильные ДМК
- ДМК репродуктивного периода
- ДМК климактерического периода
- Профилактика ДМК
- Цены на лечение
Общие сведения
Дисфункциональные маточные кровотечения (принятая аббревиатура – ДМК) служат основным проявлением синдрома яичниковой дисфункции. Дисфункциональные маточные кровотечения отличаются ацикличностью, продолжительными задержками менструации (1,5-6 мес.) и длительной кровопотерей (более 7 дней). Различают дисфункциональные маточные кровотечения ювенильного (12-18 лет), репродуктивного (18-45 лет) и климактерического (45-55 лет) возрастных периодов. Маточные кровотечения являются одной из наиболее частых гормональных патологий женской половой сферы.
Ювенильные дисфункциональные маточные кровотечения обычно бывают вызваны несформированностью циклической функции отделов гипоталамус-гипофиз-яичники-матка. В детородном возрасте частыми причинами, вызывающими дисфункцию яичников и маточные кровотечения служат воспалительные процессы половой системы, болезни эндокринных желез, хирургическое прерывание беременности, стрессы и др., в климактерическом – нарушение регуляции менструального цикла в связи с угасанием гормональной функции.
По признаку наличия овуляции или ее отсутствия различают овуляторные и ановуляторные маточные кровотечения, причем последние составляют около 80%. Для клинической картины маточного кровотечения в любом возрасте характерны продолжительные кровянистые выделения, появляющиеся после значительной задержки менструации и сопровождающиеся признаками анемии: бледностью, головокружением, слабостью, головными болями, утомляемостью, снижением артериального давления.

Механизм развития ДМК
Дисфункциональные маточные кровотечения развиваются в результате нарушения гормональной регуляции функции яичников гипоталамо-гипофизарной системой. Нарушение секреции гонадотропных (фолликулостимулирующего и лютеинизирующего) гормонов гипофиза, стимулирующих созревание фолликула и овуляцию, ведет к сбоям в фолликулогенензе и менструальной функции. При этом в яичнике фолликул либо не вызревает (атрезия фолликула), либо вызревает, но без овуляции (персистенция фолликула), а, следовательно, не образуется и желтое тело. И в том, и в другом случае организм находится в состоянии гиперэстрогении, т. е. матка испытывает влияние эстрогенов, т. к. в отсутствии желтого тела прогестерон не вырабатывается. Нарушается маточный цикл: происходит длительное по времени, чрезмерное разрастание эндометрия (гиперплазия), а затем его отторжение, что сопровождается обильным и продолжительным маточным кровотечением.
На продолжительность и интенсивность маточного кровотечения оказывают влияние факторы гемостаза (агрегация тромбоцитов, фибринолитическая активность и спастическая способность сосудов), которые нарушаются при ДМК. Маточное кровотечение может прекратиться и самостоятельно через неопределенно длительное время, но, как правило, возникает вновь, поэтому основная терапевтическая задача – это профилактика рецидивирования ДМК. Кроме того, гиперэстрогения при дисфункциональных маточных кровотечениях является фактором риска развития аденокарциномы, миомы матки, фиброзно-кистозной мастопатии, эндометриоза, рака молочных желез.
Ювенильные ДМК
Причины
В ювенильном (пубертатном) периоде маточные кровотечения встречаются чаще другой гинекологической патологии – почти в 20% случаев. Нарушению становления гормональной регуляции в этом возрасте способствуют физические и психические травмы, неблагополучные бытовые условия, переутомление, гиповитаминозы, дисфункция коры надпочечников и/или щитовидной железы. Провоцирующую роль в развитии ювенильных маточных кровотечений играют также детские инфекции (ветряная оспа, корь, эпидемический паротит, коклюш, краснуха), ОРЗ, хронический тонзиллит, осложненные беременность и роды у матери и т. д.
Диагностика
При диагностике ювенильных маточных кровотечений учитываются:
- данные анамнеза (дата менархе, последней менструации и начала кровотечения)
- развитие вторичных половых признаков, физическое развитие, костный возраст
- уровень гемоглобина и свертывающие факторы крови (общий анализ крови, тромбоциты, коагулограмма , протромбиновый индекс, время свертывания и время кровотечения)
- показатели уровня гормонов (пролактина, ЛГ, ФСГ, эстрогена, прогестерона, кортизола, тестостерона, Т3, ТТГ, Т4) в сыворотке крови
- заключение специалистов: консультация гинеколога, эндокринолога, невролога, офтальмолога
- показатели базальной температуры в период между менструациями (однофазный менструальный цикл характеризуется монотонной базальной температурой)
- состояние эндометрия и яичников на основе данных УЗИ органов малого таза (с применением ректального датчика у девственниц или влагалищного – у девушек, живущих половой жизнью). Эхограмма яичников при ювенильных маточных кровотечениях показывает увеличение объема яичников в межменструальный период
- состояние регулирующей гипоталамо-гипофизарной системы по данным рентгенографии черепа с проекцией турецкого седла, эхоэнцефалографии, ЭЭГ, КТ или МРТ головного мозга (с целью исключения опухолевых поражений гипофиза)
- УЗИ щитовидной железы и надпочечников с допплерометрией
- УЗИ контроль овуляции (с целью визуализации атрезии или персистенции фолликула, зрелого фолликула, овуляции, образования желтого тела)
Лечение
Первоочередной задачей при лечении маточного кровотечения является проведение гемостатических мероприятий. Дальнейшая тактика лечения направлена на профилактику повторных маточных кровотечений и нормализацию менструального цикла. Современная гинекология имеет в своем арсенале несколько способов остановки дисфункционального маточного кровотечения, как консервативных, так и хирургических. Выбор метода кровоостанавливающей терапии определяется общим состоянием пациентки и величиной кровопотери. При анемии средней степени (при гемоглобине выше 100 г/л) применяются симптоматические гемостатические (менадион, этамзилат, аскорутин, аминокапроновая кислота) и сокращающие матку (окситоцин) препараты.
В случае неэффективности негормонального гемостаза назначаются препараты прогестерона (этинилэстрадиол, этинилэстрадиол, левоноргестрел, норэтистерон). Кровянистые выделения обычно прекращаются через 5-6 дней после окончания приема препаратов. Обильное и длительное маточное кровотечение, ведущее к прогрессирующему ухудшению состояния (выраженной анемии с Hb менее 70 г/л, слабости, головокружении, обморочным состояниям) являются показанием к проведению гистероскопии с раздельным диагностическим выскабливанием и патоморфологического исследования соскоба. Противопоказанием к проведению выскабливания полости матки является нарушение свертываемости крови.
Параллельно с гемостазом осуществляется противоанемическая терапия: препараты железа, фолиевая кислота, витамин В12, витамин С, витамин В6, витамин Р, переливание эритроцитарной массы и свежезамороженной плазмы. Дальнейшая профилактика маточного кровотечения включает прием гестагенных препаратов в низких дозах (гестоден, дезогестрел, норгестимат в комбинации с этинилэстрадиолом; дидрогестерон, норэтистерон). В профилактике маточных кровотечений важны также общее закаливание, санация хронических инфекционных очагов и правильное питание. Адекватные меры профилактики и терапии ювенильных маточных кровотечений восстанавливают циклическое функционирование всех отделов половой системы.
ДМК репродуктивного периода
Причины
В репродуктивном периоде дисфункциональные маточные кровотечения составляют 4-5% случаев всех гинекологических заболеваний. Факторами, вызывающими дисфункцию яичников и маточные кровотечения, служат нервно-психические реакции (стрессы, переутомление), смена климата, профессиональные вредности, инфекции и интоксикации, аборты, некоторые лекарственные вещества, вызывающие первичные нарушения на уровне системы гипоталамус-гипофиз. К нарушениям в яичниках приводят инфекционные и воспалительные процессы, способствующие утолщению капсулы яичника и снижению чувствительности яичниковой ткани к гонадотропинам.
Диагностика
При диагностике маточного кровотечения следует исключить органическую патологию гениталий (опухоли, эндометриоз, травматические повреждения, самопроизвольный аборт, внематочная беременность и т. д.), болезни органов кроветворения, печени, эндокринных желез, сердца и сосудов. Помимо общеклинических методов диагностики маточного кровотечения (сбор анамнеза, гинекологический осмотр) применяется гистероскопия и раздельное диагностическое выскабливание эндометрия с проведением гистологического исследования материала. Дальнейшие диагностические мероприятия такие же, как при ювенильных маточных кровотечениях.
Лечение
Лечебная тактика при маточных кровотечениях репродуктивного периода определяется результатами гистологического результата взятых соскобов. При возникновении рецидивирующих кровотечений проводится гормональный и негормональный гемостаз. В дальнейшем для коррекции выявленной дисфункции назначается гормональное лечение, способствующее урегулированию менструальной функции, профилактике рецидива маточного кровотечения.
Неспецифическое лечение маточных кровотечений включает в себя нормализацию нервно-психического состояния, лечение всех фоновых заболеваний, снятие интоксикации. Этому способствуют психотерапевтические методики, витамины, седативные препараты. При анемии назначаются препараты железа. Маточные кровотечения репродуктивного возраста при неправильно подобранной гормонотерапии или определенной причине могут возникать повторно.
ДМК климактерического периода
Причины
Пременопаузальные маточные кровотечения встречаются в 15% случаев от числа гинекологической патологии женщин климактерического периода. С возрастом уменьшается количество выделяемых гипофизом гонадотропинов, их выброс становится нерегулярным, что вызывает нарушение яичникового цикла (фолликулогенеза, овуляции, развития желтого тела). Дефицит прогестерона ведет к развитию гиперэстрогении и гиперпластическому разрастанию эндометрия. Климактерические маточные кровотечения в 30% развиваются на фоне климактерического синдрома.
Диагностика
Особенности диагностики климактерических маточных кровотечений заключаются в необходимости дифференцировать их от менструаций, которые в этом возрасте становятся нерегулярными и протекают по типу метроррагий. Для исключения патологии, вызвавшей маточное кровотечение, гистероскопию лучше провести дважды: до и после диагностического выскабливания.
После выскабливания при осмотре полости матки можно выявить участки эндометриоза, небольшие субмукозные миомы, полипы матки. В редких случаях причиной маточных кровотечений становится гормонально-активная опухоль яичника. Выявить данную патологию позволяет УЗИ, ядерно-магнитная или компьютерная томография. Методы диагностики маточных кровотечений являются общими для разных их видов и определяются врачом индивидуально.
Лечение
Терапия дисфункциональных маточных кровотечений в климактерическом периоде направлена на подавление гормональной и менструальной функций, т. е. на вызов менопаузы. Остановка кровотечения при маточном кровотечении климактерического периода производится исключительно хирургически методом – путем лечебно-диагностического выскабливания и гистероскопии. Выжидательная тактика и консервативный гемостаз (особенно гормональный) являются ошибочными. Иногда проводится криодеструкция эндометрия или хирургическое удаление матки – надвлагалищная ампутация матки, гистерэктомия.
Профилактика ДМК
Профилактику дисфункциональных маточных кровотечений следует начинать еще на этапе внутриутробного развития плода, т. е. в период ведения беременности. В детском и подростковом периодах важно уделять внимание общеукрепляющим и общеоздоровительным мероприятиям, недопущению или своевременному лечению заболеваний, в особенности половой системы, профилактике абортов.
Если дисфункция и маточное кровотечение все же развились, то дальнейшие меры должны быть направлены на восстановление регулярности менструального цикла и профилактику рецидивов кровотечения. С этой целью показано назначение оральных эстроген-гестагенных контрацептивов по схеме: первые 3 цикла – с 5 по 25 день, последующие 3 цикла – с 16 по 25 день менструальноподобного кровотечения. Чистые гестагенные препараты (норколут, дюфастон) назначаются при маточном кровотечении с 16-го по 25-й день менструального цикла в течение 4 — 6 мес.
Применение гормональных контрацептивов не только позволяет снизить частоту абортов и возникновение гормонального дисбаланса, но и предотвратить в последующем развитие ановуляторной формы бесплодия, аденокарциномы эндометрия, раковых опухолей молочных желез. Пациентки с дисфункциональными маточными кровотечениями должны находиться на диспансерном учете у гинеколога.


