Компрессионный перелом позвоночника
Компрессионный перелом позвоночника — нарушение целостности позвонков и дисков между ними. Он может случиться из-за сдавливания или изменения высоты позвоночника.
Травмирование позвонков происходит из-за неожиданного прогиба позвоночника или чрезмерно оказанной на него нагрузки. Нередки случаи, когда сгибанию сопутствует удар. В этот момент чувствуется боль в травмированном месте, свободно двигаться практически невозможно. Характерной особенностью является то, что в положении лежа дискомфорт чувствуется меньше.
Чтобы врач поставил диагноз, пациенту нужно обязательно пройти рентген, нелишним будет сделать компьютерную томографию и МРТ. При подтверждении диагноза назначается классическое лечение: постельный режим, физиопроцедуры, использование корсетов.
Важно! Несмотря на то, что подобное нарушение позвоночника считается довольно тяжёлым, хирургические операции нужны только как крайняя мера. Раннее диагностирование и комплексное лечение прогнозируют благоприятный исход.
Позвоночник состоит из обособленных сегментов — позвонков, соединённых хрящами, небольшими суставами и связками. Спереди позвонок имеет выпуклость, а сзади у него впалая дуга. В середине каждого позвонка проходит спинной мозг. Повредить позвоночник можно в любом месте.
Причины повреждений
Позвоночный столб травмируется вследствие прыжка с высоты и приземления или падения на прямые ноги, а также если в результате этого удар пришёлся на ягодицы. Редки случаи, когда перелом бывает результатом ДТП, природных катаклизмов или производственных травм. Для травмирования нескольких или даже одного позвонка достаточно просто неудачно упасть. При тяжёлом падении перелом может сочетаться с травмами других костей, органов брюшной полости, мочеполовой системы, грудной клетки, черепно-мозговой травмой.

Если кости недостаточно прочны из-за наличия заболеваний или других индивидуальных особенностей организма, компрессионные повреждения происходят даже из-за неопасных действий, неудачных наклонов. Такие повреждения принято считать патологией. Часто их провоцирует остеопороз.
Важно! Таким повреждениям чаще всего подвержены престарелые женщины.
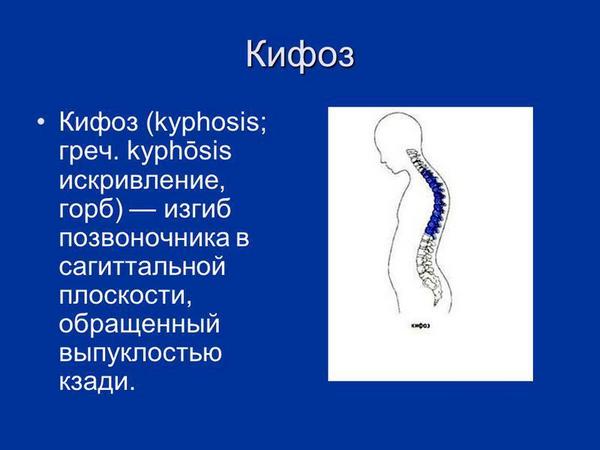
Если травмы происходят часто, высота позвонка ощутимо понижается, образуется старческий кифоз с характерным горбом. Следующая причина патологического повреждения — начальные стадии злокачественных опухолей с распространением метастаз в кости.

Разновидности компрессионного перелома
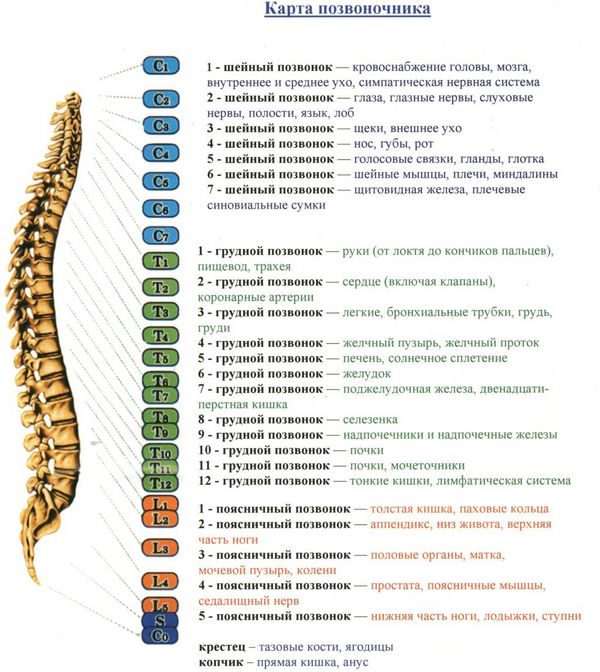
Исходя из места, где располагается травма, можно выделить следующие виды переломов: шейный, грудной, поясничный, а также копчиковый и крестцовый. Редко повреждается грудной отдел, гораздо чаще проблема наблюдается в шейном и поясничном отделах. А крестцовый отдел образует крепкая кость, состоящая из пяти сращённых позвонков. Поэтому перелом этого отдела даже при применении очень большой силы бывает чрезвычайно редко.
Симптомы перелома
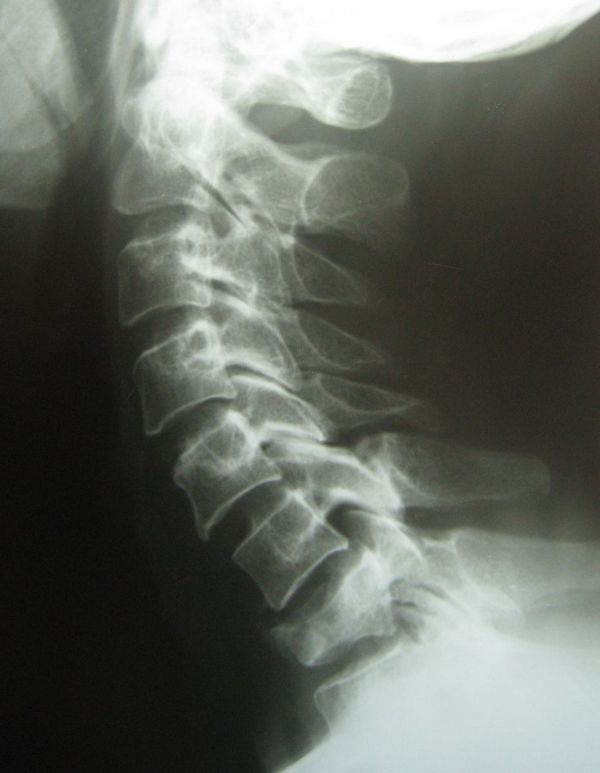
Обнаружить компрессионный перелом можно с помощью инструментальных обследований, таких как рентгенография, КТ, МРТ, миелография, денситометрия. Такая диагностика поможет выявить место травмы, а также состояние спинного мозга.

Проводя визуальный осмотр, врач уделяет особое внимание таким признакам:
- боль в шее, груди и спине;
- снижения подвижности конечностей вплоть до их онемения;
- приступы тошноты;
- появление отёка в поражённом месте;
- повышенный тонус мышц спины;
- проблемы с вдыханием воздуха.

Перелом в шейном отделе
По праву является наиболее рискованным. Серьёзное травмирование грозит параличом рук, также возможна утрата чувствительности частей тела, находящихся ниже перелома. Резкое и сильное давление, оказываемое на позвонки данного отдела, приводит к повреждению спинного мозга. Затем симптомы переходят на нижерасположенные отделы, ощущаются в верхних конечностях.
Важно! Переломы в этом месте часто сопровождаются отёками и повышением температуры.

Перелом в грудном отделе
Травмы в грудном отделе считаются несерьёзными. Грудной отдел способен выдержать сильный удар. Повреждения грудных позвонков провоцируются остеопорозом или онкологическими заболеваниями. При переломе 1 степени можно на протяжении долгого времени не догадываться о такой патологии, так как симптомов либо нет вовсе, либо они слишком слабые.
Важно! Травмированный позвонок способен нормально работать долгое время, но при этом он всё равно будет разрушаться.

Перелом в поясничном отделе
Подобные нарушения позвонков встречаются очень часто. Спровоцировать их могут разные ситуации:
- неудобное положение и неправильный подъем тяжёлых предметов;
- прыжки с высоты;
- резкие повороты туловища;
- падение на ягодицы.

Риск «заработать» перелом позвонка увеличивается при искривлениях позвоночника, различных онкологических заболеваниях и остеопорозе. Если перелом был несильным, боль и неврологические проявления проходят через пару дней. При средней степени перелома требуется медикаментозная терапия и, возможно, операционное вмешательство с применением пластики.
Важно! При множественных и тяжёлых переломах требуется операция и полная реабилитация. Но даже это не гарантирует полное исцеление.
Осложнения
При лечении перелома с применением хирургического вмешательства иногда возникают осложнения. Особую опасность представляет тот факт, что хирург при операции затрагивает спинной мозг и нервные корешки, которые очень легко травмировать. Перед операцией пациенту нужно объяснить возможные риски.
- кифотические изменения;
- отсутствие стабильности сегментов;
- осложнения по неврологической части.
Подробнее об осложнениях.
- В основном кифозу подвержены пожилые женщины с остеопорозом. Кифоз вызывает сильную и выматывающую боль. Из-за кифотических изменений нарушается работа сердца, органов дыхания и пищеварения. В итоге появляются одышка и постоянное чувство переутомления.


Диагностика нарушения
Поставить диагноз можно только после сбора анамнеза, выявления симптомов и получения рентген-снимков позвоночника. Последние должны предоставляться в обеих проекциях. Нужно учесть, что боковая даёт больше информации.
Установить перелом при остеопорозе поможет рентген по следующим признакам:
- высота позвонка сократилась более, чем на 6 см;
- кости стали более тонкими;
- губчатая ткань потеряла свою структуру;
- наблюдается «заклинивание» позвонков в передних отделах.
Единичный перелом позвонков без объективных на то причин говорит о раковом поражении. Если иных повреждений костей нет, есть необходимость в проведении DXA (двухэнергетическая рентгеновская абсорбция). При позднем выявлении остеопороза нужно выяснить, были ли причины для развития такой болезни.

Чтобы оценить состояние спинного мозга, позвонков, хрящей и связок, пациент должен пройти КТ и МРТ. Если есть нарушения неврологического характера, обязательна проверка у нейрохирурга и невролога. При необходимости полной оценки нарушений спинного мозга используется миелография.

Важно! Если врач предполагает, что перелом спровоцирован опухолью и распространением метастаз, нужно сделать МРТ и радионуклидное исследование.

При возможном остеопорозе подтвердить диагноз поможет денситометрия и электрофорез белков в крови. Если остеопороз развивается у молодых женщин, им нужно обследоваться у эндокринолога, чтобы убедиться, что нет развития гиперпаратиреоза.

Оказание первой помощи при компрессионных нарушениях
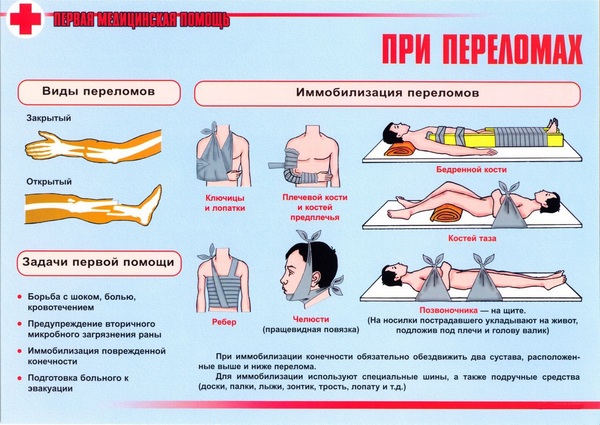
Пострадавшего укладывают на ровную и твёрдую поверхность так, чтобы он лежал на спине, и как можно скорее госпитализируют.
Если произошло повреждение грудных или поясничных позвонков, под повреждённое место рекомендуется подложить валик. Повреждение шейных позвонков требует дополнительной фиксации воротником Шанца.
Лечение
В ситуации с тяжёлыми повреждениями бывает необходима операция. Обычно прибегают к вертебропластике и кифопластике. Под вертебропластикой подразумевают введение в повреждённый позвонок цемента, укрепляющего кость и не дающего ей разрушиться.

Нестабильные элементы позвоночника фиксируют с помощью разнообразных приспособлений: стержней, пластин и перемычек. Для реставрации поврежденного позвонка используют трансплантаты.
Важно! После операции пациенту нужно обязательно заниматься лечебной физкультурой, ходить на массаж.
Физиотерапия
При такой травме все решения по поводу используемых методов лечения принимает врач. Делает он это после изучения результатов обследований, анализов. На второй стадии терапии, когда пациенту уже позволена некоторая активность, большое значение будет иметь физиотерапия. Она способствует более быстрому восстановлению мышечных, нервных и костных тканей. Во время реабилитации используют следующие физиотерапевтические процедуры.
- УВЧ. Помогает снимать болевой синдром, отёчность, улучшает кровоток.
- Электрофорез. Применяется для местного насыщения травмированного места микроэлементами и полезными веществами: никотиновой кислотой, кальцием, эуфиллином. Также этим методом производят местное обезболивание.
Питание при компрессионном нарушении позвоночника
Чтобы заживление травмы и восстановление организма были более быстрыми, нужно внести изменения в рацион. Нужно добавить в него продукты, богатые магнием, кальцием, цинком. Нельзя употреблять консервы, высококалорийную пищу.

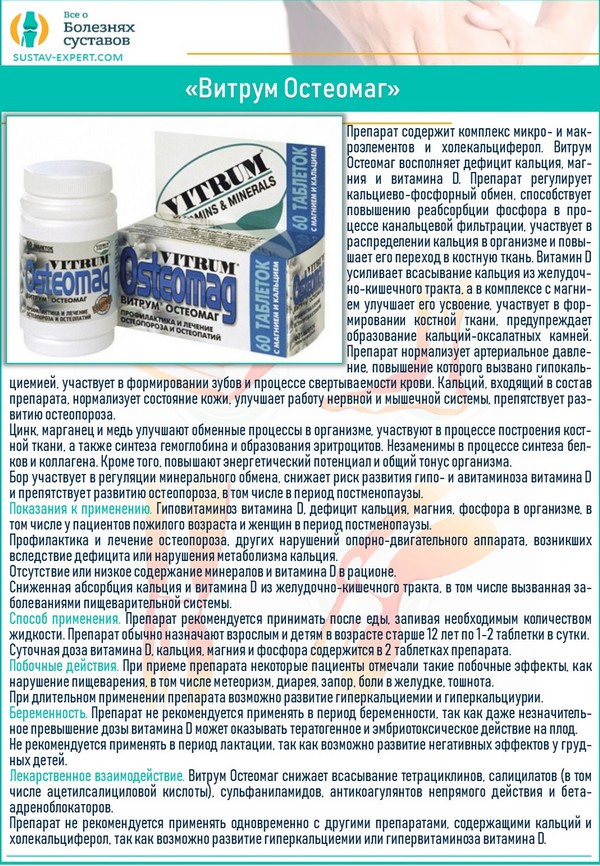
Стоит принимать поливитаминные препараты, например, «Витрум Остеомаг».
Реабилитация
Период реабилитации может продолжаться до 2 лет. Более точно сказать нельзя, так как все зависит от степени перелома, индивидуальных особенностей, возраста пострадавшего и результата лечения.

Иногда ЛФК может быть назначена уже через неделю после травмы. Со временем упражнения становятся более сложными, к ним присоединяются физиотерапия и массаж. Высокую эффективность показало санаторное лечение.

Важно! При тяжёлых нарушениях позвоночника реабилитация проходит под строгим наблюдением врача. Начинается она с выполнения элементарных упражнений для подготовки к самостоятельному сидению и передвижению.
Ношение корсета
После такой травмы пациент проходит начальную стадию реабилитации, далее ему накладывают гипсовый корсет. Он необходим для того, чтобы поддерживать позвонки в правильном положении. Даже после выписки положено носить жёсткий корсет с основой из металлопластика ещё 3 или 4 месяца. Приобрести его можно в аптеке.
Важно! При полном сращении перелома и появлении костной мозоли жёсткий корсет заменяется на эластичный. Он более удобен для активного движения.
Лечебная физкультура при компрессионном повреждении
Выполнение лечебных упражнений строго обязательно на всём протяжении реабилитации.
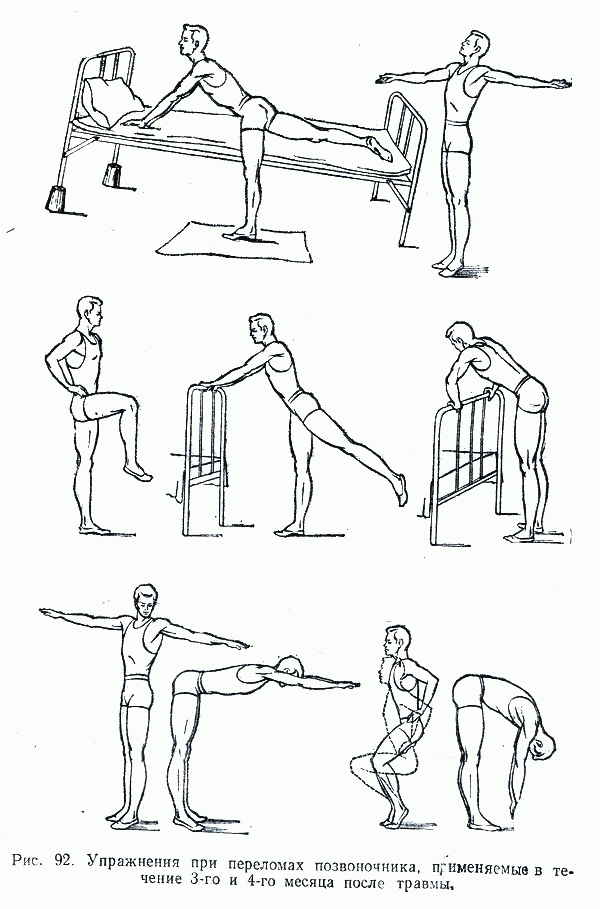
Начинаются они с упражнений для дыхания, затем к ним присоединяются простейшие движения: поднятие руки, ноги, поворот головы. Все эти действия выполняются под присмотром доктора. Лечебная физкультура нужна, чтобы приспособить позвоночник к нагрузкам, улучшить работу нервной системы.
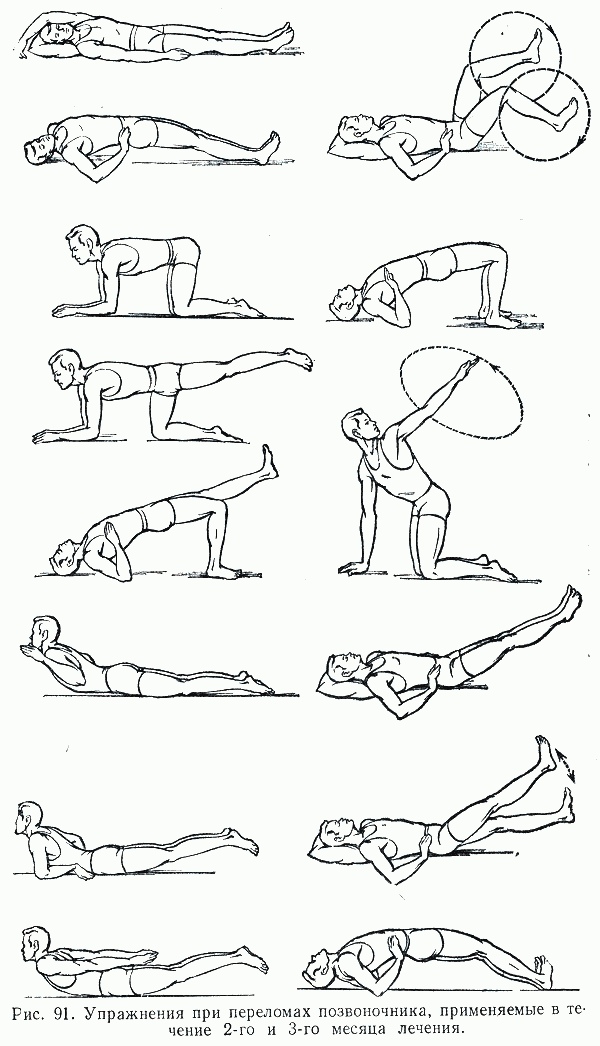
Массаж при компрессионном нарушении
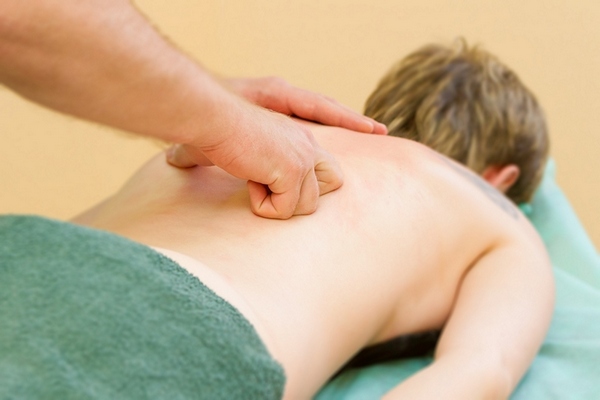
Большего результата можно достичь, если дополнять физкультуру массажем. Его могут назначить уже через 3 суток после травмы. Производить его может только специалист, знающий все особенности компрессионных переломов позвоночника. Лечение таких травм можно осуществлять с помощью классического, точечного и рефлекторного массажа. На первом этапе пациенту делают лёгкий массаж со стимулированием отдельных участков. Впоследствии применяются и иные методики.
Профилактика тяжёлых нарушений
- Для укрепления костной и мышечной тканей рекомендуется добавить в рацион продукты с кальцием: сметану, сыр, творог, грецкие орехи, бананы, зерновые, миндаль, рыбу, томаты, зелень.



Прогноз при компрессионных нарушениях
Повреждения 1 степени относят к лёгким травмам. При своевременном и комплексном лечении, строгом наблюдении и точном выполнении рекомендаций врача возможно полное излечение и восстановление работоспособности. Особенно это характерно для молодых людей.
Важно! При повреждениях 2 и 3 степени даже после лечения будут беспокоить боли. Повышается риск развития радикулита, остеохондроза и межпозвонковых грыж.
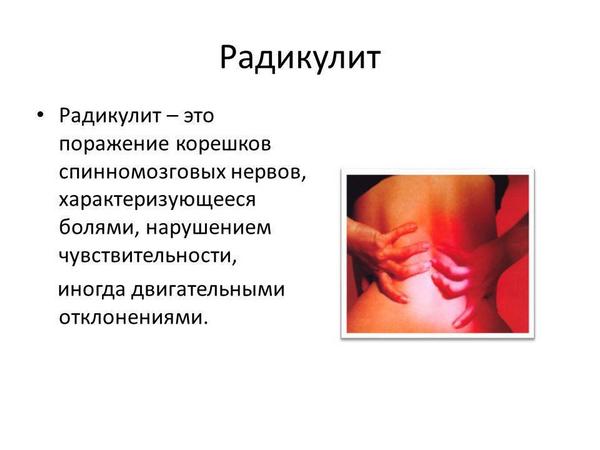
Подводим итоги
Большинство случаев компрессионного перелома позвоночника связано с остеопорозом.
Приблизительно 2/3 нарушений позвонков при заболеваниях позвоночника проходят незаметно или приводят к снижению высоты позвонков и развитию кифоза. Если произошел единичный перелом позвонка Т4, необходимо провериться на наличие онкологического заболевания.
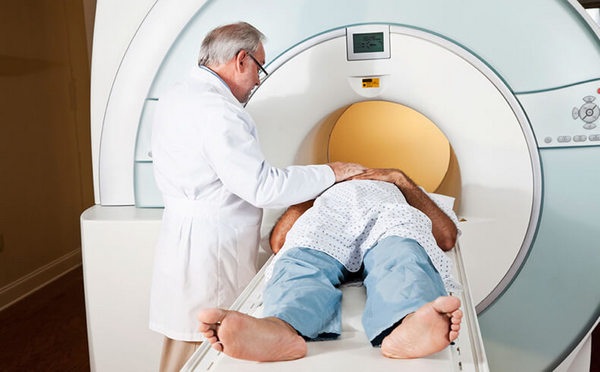
При невыявлении остеопороза во время обследования назначают двухэнергетическую рентгеновскую абсорбцию.
Видео — Компрессионый перелом позвонка
Компрессионный перелом позвоночника: что это такое, лечение
Что такое компрессионный перелом позвоночника
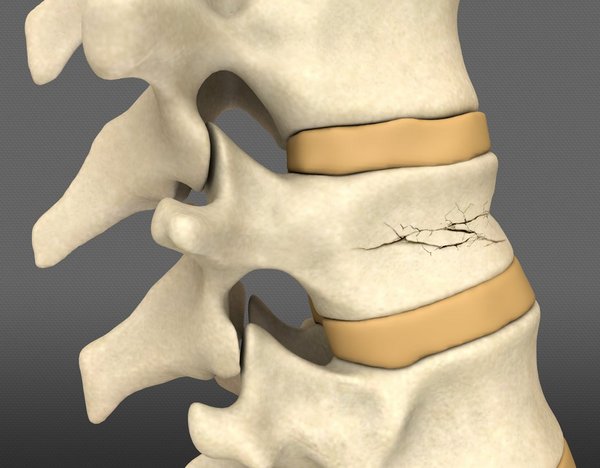
Компрессионный перелом позвоночника – это одна из самых часто встречающихся разновидностей повреждения позвоночного столба. Он характеризуется сильным сдавливанием позвонков. Под действием больших нагрузок происходит само изменение формы позвонка. Из цилиндрического в нормальном положении он становится практически клиновидным.
По статистике, чаще всего такие повреждения возникают в грудном отделе, но встречаются и варианты, при которых сдавливаются позвонки в поясничном или шейном. Иногда у пациента возникают множественные травмы, когда сразу несколько сегментов позвоночного столба получают повреждения.
Для того чтобы заработать себе компрессионный перелом, нужно будет приложить очень большую, резкую нагрузку. Однако есть и несколько групп людей, которые находятся в особой категории риска. К ним относят дети и люди пожилого возраста. Кроме того, если вы страдаете от многочисленных заболеваний, таких как остеопороз, уровень нагрузки для появления повреждения будет существенно ниже.
Причины травмы
Получить такое повреждение можно практически в любой ситуации, к примеру, если упасть на ягодицы или же прыгнуть и приземлиться не на согнутые, а на прямые ноги. В группу риска попадают спортсмены, люди, работающие на опасных производствах, водители. Однако именно компрессионная травма случается при авариях намного реже.
Если же вы страдаете от истончения костной ткани, позвонки могут повредиться даже под легкими нагрузками, к примеру при подъеме тяжелой сумки в магазине или попытках заняться силовыми видами спорта.
Классификация травмы
Когда мы определили, что это такое – компрессионный перелом позвоночника, осталось коснуться его классификации. Все виды таких травм различаются по степени компрессии, видоизменению позвонка, а также осложнениям. Рассмотрим каждый из таких аспектов классификации.
Степень компрессии
Это главный параметр, который характеризует, насколько уменьшился позвонок против своего обычного состояния:
- Первая степень. Позвонок стал меньше менее чем на треть.
- Вторая степень. Высота стала меньше наполовину.
- Третья степень. Диагностируется данная степень травмы, когда позвонок стал короче более чем на 50%.
По видоизменению позвонка
Компрессионный перелом позвоночника у взрослого может привести к изменению самой структуры позвонка. Вместо цилиндрического он становится ромбовидным, округлая стенка выпячивается вперед. Это потенциально способно оказать сильное негативное воздействие на кровеносные сосуды, ткани и связки.
По осложнениям
В результате такого происшествия могут возникнуть два основных типа осложнений:
- Сегментарная нестабильность. Она влияет на осанку человека и становится причиной возникновения сильного болевого синдрома у пациента.
- Кифотическая деформация позвоночного столба. Это осложнение при переломе приводит к появлению выпячивания позвонков, у человека начинает расти «горб».
Симптомы
Симптомы компрессионного перелома позвоночника могут различаться, в зависимости от локализации такой травмы. При незначительном уменьшении высоты позвонка человек может списывать симптомы на многочисленные заболевания иного характера или просто хроническую усталость. Признаки во многом различаются, в зависимости от степени травмы, а также от места сосредоточения повреждения. Среди них:
- Сильная боль. Постоянный спутник перелома. Может возникать в поврежденной области и резонировать в конечности, голову и другие участки тела пациента. Усиливается при попытках согнуть спину или повернуть голову.
- Затрудненное дыхание. Чаще всего проявляется, когда у человека повреждены позвонки в области груди или поясницы.
- Локальный отек. Возникает в месте повреждения, приводит к перенапряжению мышц. При попытках пальпировать такую зону, человек ощущает сильный болевой приступ.
- Онемение конечностей. Такие признаки компрессионного перелома позвоночника появляются, когда задеты нервные окончания, значит степень травмы серьезная. Иногда при патологических травмах, которые люди долгое время не замечают или игнорируют, постепенно возникает потеря чувствительности.
Кроме того, в список симптомов стоит включить тошноту или рвоту, которые возникают в момент получения травмы. У пожилых людей, страдающих остеопорозом и развившимися на этом фоне патологическими повреждениями, может возникнуть горб или просто выраженная сутулость.
Как диагностировать
Во многих случаях травму можно опередить уже по первому взгляду на пациента – причина в сильном уменьшении высоты его позвонков – меняется осанка, появляется искривление позвоночника. В работе используются и точные методы диагностики: компьютерная томография, рентгенография пораженной области, а также МРТ. Последний метод позволяет понять, есть ли повреждение тканей, где оно локализуется и насколько сложно будет устранить последствия травмы такого типа.
Первая помощь
Если у вас есть подозрение, что у человека травма такого характера, нужно обездвижить его. Когда пациент в сознании или нет болевого шока, уложите его на ровную поверхность. Все движения нужно исключить. Помните, что часто осложнения возникают именно по причине неправильной первой помощи. Всегда располагайте пострадавшего с учетом того, что его будут перекладывать на носилки. Если ситуация серьезная, стоит сразу соорудить импровизированные носилки и дожидаться медиков.
Лечение компрессионных переломов позвоночника
Что делать при компрессионном переломе позвоночника? Нужно сделать верную диагностику и понять, насколько велико поражение. Первым делом для пациента проводится купирование боли с использованием анальгетиков. Если восстановление идет по плану, человеку будет достаточно одного ограничения подвижности в пораженной зоне и правильно подобранного курса физиотерапии.
Хирургическое вмешательство используется намного реже. Оно необходимо, когда из-за сдавливания возникают проблемы со спинным мозгом, нервной системой.
Кроме того, важно устранить причины появления такой травмы. К примеру, используются специальные препараты для устранения постепенного истончения костной ткани.
Реабилитация
При выборе правильного курса реабилитации, период ограничения работоспособности существенно уменьшится. В первые несколько месяцев больному нужно будет носить специальный корсет, формирующий правильную осанку и ограничивающий движения. Кроме того, может быть прописано медикаментозное лечение с использованием анальгетиков, а также витаминов богатых кальцием.
ЛФК и гимнастика
По мере восстановления, пациенту назначаются специальные упражнения на восстановление подвижности связок и укрепление мышечного корсета. Физиотерапия включает в себя электрофорез с кальцием, УВЧ, УФО и другие методики.
Диета
Лечение компрессионного перелома позвоночника подкрепляется диетой. В рацион пациента добавляются блюда, богатые кальцием и витамином D. Человеку стоит потреблять больше кисломолочных продуктов, съедать в день по одному-двум сваренным вкрутую яйцам, есть семена льна, не забывать про рыбу, грецкие орехи и мед. Жиров нужно меньше – в силу ограниченной двигательной активности увеличение массы тела способно создать проблему, особенно когда поражен поясничный отдел.
Последствия и возможные осложнения
Если лечение компрессионного перелома позвоночника у пожилых людей или представителей других возрастных групп прошло неправильно, может возникать изменение осанки. Худшим развитием событий станет онемение конечностей и частичный паралич, а также нестабильность позвоночного столба. Это может стать причиной того, что пациент будет постоянно испытывать неприятные ощущения и боль, носить корректирующий корсет.
Компрессионный перелом позвоночника: причины, лечение, профилактика

- Описание травмы
- Причины
- Клинические признаки
- Осложнения
- Правила транспортировки
- Диагностика
- Лечение
- Оперативная терапия
- Профилактика
Компрессионный перелом позвоночника – это патологическое состояние, которое характеризуется сдавливанием тел позвонков и их укорочением. Первопричиной является падение, которое сопровождается острой болевой реакцией и нарушением двигательной функции в поврежденном отделе. Диагноз подтверждается рентгенографическим снимком, при необходимости МРТ. Лечение консервативное с исключением нагрузки, ношением корсета, физиотерапевтическими процедурами и ЛФК.

Описание травмы
Позвоночный столб является основным элементов осевого скелета. В его состав входят подвижные сегменты, включающие тела позвонков, хрящевые диски и нервные волокна. После резкого сотрясения позвоночника по направлению сверху вниз, возникает компрессионное повреждение позвонков. В месте травматизации один или несколько сегментов сжимаются, что вызывает их разрушение и уменьшение высоты.
Неосложненное повреждение хорошо поддается консервативному лечению. Исключение составляют тяжелые переломы, которые вызывают смещение позвонков, защемление нервных корешков, повреждение хрящевых дисков между позвонками и спинномозговых стволов. Такое состояние потребует оперативного вмешательства.
Возможные последствия компрессионного воздействия:
- тело сегмента уменьшается на треть;
- высота позвонка укорачивается почти в два раза;
- позвонок сдавлен больше чем на 55% от первоначального размера.
В нормальном состоянии тело позвонка имеет цилиндрические очертания. При компрессионном воздействии часть позвонка сдавливается, после чего он принимает форму клина. Позвоночник искривляется, что приводит к травматизации спинного мозга. Кроме того, сдавливаются нервные корешки, что чревато появлением боли по ходу нервных стволов. Повреждение может иметь различную локализацию, но чаще поражаются пограничные сегменты – верхние поясничные и нижние грудные позвонки.
Причины
Компрессионный перелом позвоночника имеет травматическое и патологическое происхождение. Изменение формы позвонков, вызванное внешними факторами, случается в разном возрасте. Основной причиной является падение или прыжок с высоты более 1,5 м.
Провоцирующие факторы:
- дорожно-транспортное происшествие;
- стихийное бедствие;
- технологические катастрофы;
- катапультирование из самолета.
При таких переломах существует вероятность сочетанных повреждений позвоночника с другими частями тела:
- скелетного аппарата – нарушение целостности других костей;
- черепа – черепно-мозговая травма;
- передней брюшной стенки;
- повреждения ребер;
- разрыв мочевого пузыря и другие.
Патологический компрессионный перелом позвоночника является следствием нарушения минерального состава структуры кости и снижения их прочности. Чаще диагностируется у женщин климактерического периода. Причиной перелома может быть травма легкого характера, резкое наклонное движение.
Заболевания, которые провоцируют нарушение структуры позвонков:
- остеопороз;
- остеомаляция;
- опухолевидные разрастания;
- вторичные онкологические новообразования – метастазы.
У таких людей могут наблюдаться множественные повреждения, вследствие чего значительно укорачивается позвоночный столб с формированием патологического кифоза.

Клинические признаки
Когда при травматическом воздействии повреждаются здоровые позвонки, появляются следующие симптомы:
- Острая болевая реакция ощущается в области травмированных позвонков, в некоторых случаях с распространением на область живота. При компрессионном повреждении грудных и верхних поясничных позвонков, пострадавший не может вдохнуть в момент травмы. Боль острая, интенсивная, периодически сменяющаяся облегчением, особенно в горизонтальном положении. При интенсивных дыхательных движениях, кашле, при передвижении, когда стоит или сидит, болевые ощущения становятся интенсивнее.
- Напряженное состояние мышечных волокон спины, что усиливает болевую реакцию.
- В месте перелома появляется небольшая отечность, участок над повреждением болезненный при пальпации.
- Нарушение двигательной функции позвоночника и всей опорно-двигательной системы. Появляется ограничение подвижности, а в тяжелых случаях человек не может передвигаться самостоятельно.
- При переломе в пояснично-крестцовой области, появляется слабость в ногах, с угрозой частичного или полного обездвиживания.
Компрессионный перелом позвоночника провоцирует появление отличительного признака: если надавить на голову пациента, болевой синдром в спине набирает интенсивность. Только проводить самостоятельную диагностику не разрешается, дополнительная осевая нагрузка на травмированные сегменты может осложнить травму.
Тяжелые переломы с поражением нескольких позвонков приводят к появлению нетипичных признаков:
- боль в голове;
- нарушение чувствительности конечностей;
- тошнота;
- рвота;
- затруднение дыхания;
- деформация позвоночного столба (кифоз с последующим формированием горба);
- повышенный тонус мускулатуры спины.
Повреждение, вызванное патологическим состоянием, приводит к постепенному появлению клинической симптоматики. Как правило, травма не сопровождается сильной болью. Болезненность появляется со временем, ее усиление заставляет человека прийти за врачебной консультацией.
У некоторых пациентов патологический перелом выражается онемением верхних или нижних конечностей, что является следствием компрессии нервных стволов. В месте перелома при пальпации ощущается незначительная болезненность. Позвоночный столб у больных с нарушением минерального обмена в костях деформируется, что обусловлено множественными повреждениями ослабленных позвонков.
Осложнения
Симптоматика с неврологическими проявлениями может сопровождать компрессионный перелом позвоночника. Это происходит при сдвиге деформированной части тела сегмента в полость позвоночного канала. Компрессионное воздействие на крупные нервные стволы, характеризуется локальной болезненностью, онемением дистальных отделов конечностей.
Если тело сегмента укорачивается более чем наполовину, появляется:
- нестабильность травмированного отдела;
- при локализации повреждения в поясничном отделе – люмбаго (приступообразная боль в спине) или люмбоишиалгия, когда болевой синдром распространяется не только на нижнюю часть спины, но и по ходу седалищного нерва (в ногу);
- уменьшение просвета позвоночного канала;
- при переломе позвонков грудной клетки, болевые ощущения локализуются между лопаток;
- травма в шейном отделе приводит к боли в поврежденной области, плече, голове.
К осложнениям, которые возникают через определенный промежуток времени, относятся деструктивные изменения тканей позвоночника, развитие артроза фасеточных сочленений, грыж межпозвоночного диска. У больных с перенесенным переломом, спровоцированным заболеванием, деформируются грудные позвонки с усилением кифоз образного выпячивания. Такие изменения приводят к появлению сильных болей, сужению грудной клетки.
Правила транспортировки
Самостоятельно определить компрессионный перелом позвоночника невозможно, для этого нужна консультация врача. Если после случившегося у пострадавшего появляется острая болевая реакция, доврачебные действия заключаются в правильной транспортировке пострадавшего в травматологический пункт. Стараясь не допускать сгибательных движений в спине, человека кладут на устойчивую поверхность. Лучше, если это будут делать несколько человек.
При локализации участка повреждения в грудном отделе или нижней части спины, под место травмирования нужно положить свернутый плед, в шейном – воротник Шанца, крестцового отдела – на живот. Если подходящего жесткого предмета не нашлось, пострадавших с переломом грудных и поясничных позвонков, кладут лицом вниз.
Диагностика
Уточнение характера травмы проводится на основании комплексного обследования больного. Предположительный диагноз устанавливается на основании характерных симптомов, уточнении обстоятельств травмы.
К методам аппаратной диагностики относятся:
- рентгенография – подтверждает деформацию позвонков;
- метод ядерно-магнитного резонанса (МРТ) – для оценки мягких тканей;
- биопсия при опухолевых образованиях.
Для пожилых больных назначают обследования для выявления остеопороза. Если данное заболевание возникает у молодых людей, дополнительно проводится консультация эндокринолога, чтобы исключить гиперфункцию паращитовидных желез.

Лечение
Чаще всего терапевтические мероприятия носят консервативный характер. Лечение начинают в травматологическом отделении. В первые 1,5 месяца больной лежит на кровати с жесткой поверхностью. Одновременно пациенту назначается щадящий комплекс лечебной физкультуры, главной задачей которой является укрепление мышечного корсета спины и профилактика застойных явлений в легких, при возникновении которых может развиться пневмония.
Параллельно проводится медикаментозная терапия, рассчитанная на обезболивающее действие:
- Анальгетики ненаркотические (Анальгин, Бутадион) при умеренных болях, наркотические (Промедол, Морфин), если присутствует выраженный болевой синдром.
- Местные блокады с Новокаином, Лидокаином или с глюкокортикостероидами (Кортизон, Преднизолон).
- При сильных мышечных спазмах назначаются миорелаксанты – Сирдалуд, Мидокалм.
- Для улучшения нервной проводимости на пораженном участке применяются витамины группы В – Мильгамма (аналог – Комбилипен), Нейромультивит.
Через полтора месяца после травмы к основному лечению подключают физиотерапевтические процедуры:
- Массаж – проводится для восстановления силы и тонуса мышц, избегая воздействия на травмированную область позвоночника.
- УВЧ-терапия – лечебное воздействие электрическим током.
- Электрофорез с кальцием для ускорения восстановления поврежденных позвонков.
- УФО-терапия – светолечение ультрафиолетовыми лучами.
После того, как пациент начинает ходить, сидеть, ему подбирается ортопедический корсет жесткой фиксации, который предназначен для постоянного ношения, минимум на 2 месяца. При выборе изделия должен учитываться рост пациента и обхват талии. В свою конструкцию корсет включает металлические ребра, располагающиеся по всей длине спины, моделированием которых занимается лечащий доктор. Возможность вернуться к трудоспособному состоянию у больного обычно появляется через 180 дней.
Оперативная терапия
Если компрессионный перелом позвоночника носит тяжелый характер, без оперативной терапии не обойтись. При сдавливании спинномозговых волокон, хирургическое лечение проводится через трепанационное окно. Когда травматизации нервного волокна нет, используются малоинвазивная методика:
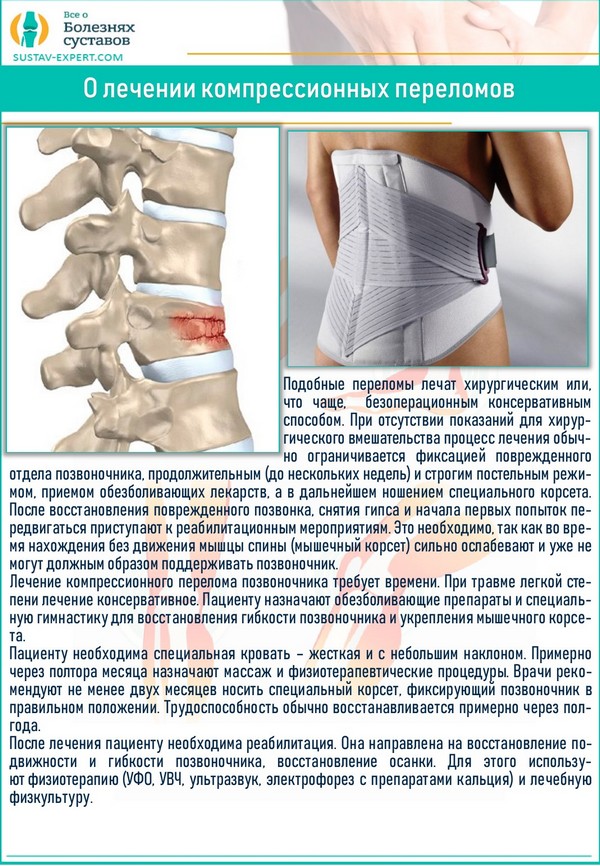
- кифопластика – корректировка тела позвонка специальными надувными камерами с последующим заполнением их медицинским цементом;
- вертебропластика – через маленькое отверстие в травмированный позвонок вводится цемент для предотвращения его дальнейшей деформации.
При «разбалтывании» сегментов позвоночника проводится их фиксация специальными металлическими конструкциями – скобами, пластинами и другими элементами. Если позвонки не поддаются восстановлению, их меняют на искусственные протезы.
После хирургического лечения проводится реабилитация, включающая курсы массажа, физиотерапевтических мероприятий, регулярного выполнения лечебных упражнений.
Профилактика
Уменьшить риск получить компрессионный перелом позвоночника, поможет соблюдение следующих рекомендаций:
- соблюдение правил безопасности в быту и в процессе трудовой деятельности;
- при увлечении экстремальными видами спорта, придерживаться техники выполнения занятий, а также использование защитных приспособлений;
- правильное питание, как залог прочной костной структуры;
- своевременное лечение хронических заболеваний для профилактики хрупкости костей.
Если травматизация произошла, с визитом к врачу медлить нельзя. Травматолог проведет полное обследование и назначит адекватное лечение, отсутствие которого может спровоцировать тяжелые последствия.
Компрессионный перелом — это что такое, симптомы, диагностика, лечение и реабилитационный период

Травмы позвоночника являются очень опасными, так как велик риск повреждения спинного мозга и различных неврологических осложнений. Даже в том случае, если это компрессионный перелом. Такая травма считается не очень тяжелой и при своевременном лечении прогноз ее благоприятный. Компрессионный перелом встречается очень часто, особенно у детей и пожилых больных. Осложнения после него бывают редко, но опасность в том, что при отсутствии сильных болей не все больные обращаются к врачу.
Что такое компрессионный перелом
Позвоночник человека состоит из отдельных позвонков. Такая конструкция позволяет ему быть гибким и подвижным, но выдерживать большую нагрузку. Тело каждого позвонка представляет собой губчатую костную ткань с плотной оболочкой. Внутри него проходит позвоночный канал. Позвонки маленькие, между ними расположены эластичные межпозвоночные диски. Они выполняют амортизирующую функцию и защищают позвонки от повреждений при тряске и прыжках. Но при сильном ударе или падении позвонок может травмироваться. Самая частая травма — это компрессионный перелом.
Компрессия — это сильное давление. Поэтому так назвали травму, при которой происходит сдавливание позвонка в вертикальном положении. Он не ломается, а сплющивается. Особенно сильно это происходит в его передней части, поэтому он приобретает клиновидную форму. Но иногда при тяжелой степени повреждения возможно растрескивание его на мелкие кусочки. Обычно при компрессионном переломе повреждаются 1-2 позвонка, иногда — больше. При этом они уменьшаются в размерах по высоте.

Причины
Компрессионный перелом может произойти по разным причинам. Подвержены такой травме дети, спортсмены, пожилые люди. Чаще всего повреждение можно получить в таких случаях:
- резкий удар по спине;
- падение с высоты на спину, ягодицы или прямые ноги;
- удар по голове сверху или ныряние в воду головой вперед;
- прыжок с высоты;
- несоблюдение техники безопасности при занятии спортом;
- автокатастрофа.
У людей, больных остеопорозом, компрессионный перелом возможен даже при несильном сотрясении, повороте или наклоне. Такие повреждения считаются патологическими. Они часто случаются у женщин пожилого возраста. Если повреждается несколько позвонков и лечение не проходит вовремя, снижение их высоты приводит к появлению горба. Опасность патологических переломов в том, что они проходят почти незаметно, так как не вызывают сильной боли.

Степени компрессионного перелома позвоночника
Обычно проявленные симптомы и эффективность выздоровления зависят от тяжести повреждения. Чаще всего при бытовых травмах перелом несильный. Он даже может не вызывать болей. Но иногда после компрессионного перелома требуется длительное лечение и реабилитация. Такое случается, если удар был настолько сильным, что привел к серьезному повреждению позвонка.
По этим признакам выделяют три степени тяжести травмы. От этого зависит прогноз выздоровления больного.
- При 1 степени компрессионного перелома позвонок может сплющиваться на треть высоты. Такая травма легко поддается лечению и редко приводит к осложнениям.
- 2 степень характеризуется тем, что позвонок уменьшается вдвое. Костная ткань может повредиться и сдавить спинной мозг. При этом возможны неврологические осложнения.
- 3 степень считается очень тяжелой травмой, так как позвонок уменьшается более, чем наполовину. Лечение при этом возможно только хирургическое, кроме того, чаще всего возникают серьезные осложнения.
Как проявляется травма
Компрессионный перелом — это очень распространенная травма, довольно часто она встречается у детей. Эффективность восстановления зависит от того, как правильно и вовремя будет проведено лечение. Часто после этой травмы подвижность человека не нарушена, боли тоже могут быть не очень сильными. Поэтому каждый должен знать, как проявляется компрессионный перелом позвонка. Обычно после такой травмы появляются такие симптомы:
- боль в спине в области поврежденного позвонка;
- ограничение подвижности конечностей, слабость мышц;
- усиление болей при перемене положения, кашле, чихании, в положении сидя или стоя;
- местный отек и покраснение;
- спазм мышц спины;
- болезненность при пальпации позвоночника.
Если травма настолько тяжелая, что произошло повреждение нервных окончаний, возможно возникновение неврологических осложнений. Они проявляются в виде онемения или покалывания в конечностях, тошноты, рвоты, головных болей. При травме в грудном отделе возможны проблемы с дыханием, боли в животе, если поврежден позвонок в поясничном отделе, есть риск нарушения работы органов малого таза.

Особенности перелома грудного отдела
Этот отдел позвоночника является наименее подвижным, поэтому реже подвергается различным патологиям. Позвонки здесь защищены со всех сторон и редко смещаются. Но компрессионный перелом грудного отдела встречается часто, особенно в нижней его части. Он может быть после падения, прыжка с высоты, сильного удара по спине.
Опасность этого вида травмы в том, что повреждения позвонков в этом отделе редко проявляются сильными болями. Поэтому многие больные не обращаются к врачу, а пережидают последствия травмы дома. некоторые пострадавшие совсем не замечают, что получили компрессионный перелом. Опасность этого в том, что если продолжать нагружать поврежденный позвонок, он постепенно будет разрушаться, что через некоторое время приведет к серьезным осложнениям.
Перелом поясничного отдела
Это довольно распространенная травма из-за высокой подвижности этого отдела позвоночника. Случиться компрессионный перелом может при падении на ягодицы, после сильного удара по спине или при резком повороте. Происходит такое при неправильном подъеме тяжестей, занятии спортом, при автомобильной катастрофе. Наиболее подвержены таким травмам люди с остеопорозом или искривлением позвоночника.
Лечение компрессионного перелома позвоночника поясничного отдела должно проходить обязательно в медицинском учреждении. В этом месте чаще возникают осложнения при неправильной терапии и отсутствии иммобилизации после травмы.

Перелом шейного отдела
Компрессионный перелом в этом месте бывает редко, обычно — после удара по голове сверху или прыжках в воду. Возможна такая травма также при автомобильной аварии. Повреждение позвонков шейного отдела является самым опасным, так как здесь в позвоночном канале проходит множество нервных корешков и кровеносных сосудов, питающих мозг. Серьезный компрессионный перелом позвонка в шейном отделе может привести к потере подвижности и чувствительности конечностей или даже всего тела.
Симптомы этой травмы — это резкая сильная боль в шее, онемение и слабость в верхних конечностях, отечность и покраснение в месте поврежденного позвонка. Могут начаться головные боли, появится головокружение, тошнота.
Осложнения
При легкой степени повреждения и своевременном лечении обычно вылечивается травма легко. Редко возникают неврологические осложнения. Только если костные отломки сдавливают нервы или сосуды, возможно онемение конечностей, покалывание, слабость мышц. Но чаще всего болезненность исчезает за 1-2 недели, а восстановление происходит через 4-6 месяцев.
Но возможны также серьезные последствия компрессионного перелома. Особенно часто такое бывает при несвоевременном обращении к врачу или при тяжелой степени повреждения. Чаще всего развивается нестабильность позвонков, частое их смещение. Это может привести к люмбалгии или люмбоишиалгии, болям в груди или шее. Кроме того, сдавливание спинномозговых корешков может вызвать неврологические осложнения.
Частым осложнением этой травмы является остеохондроз, протрузии или грыжи межпозвоночных дисков, артроз межпозвоночных суставов. Развивается искривление позвоночника, иногда появляется горб.

Диагностика
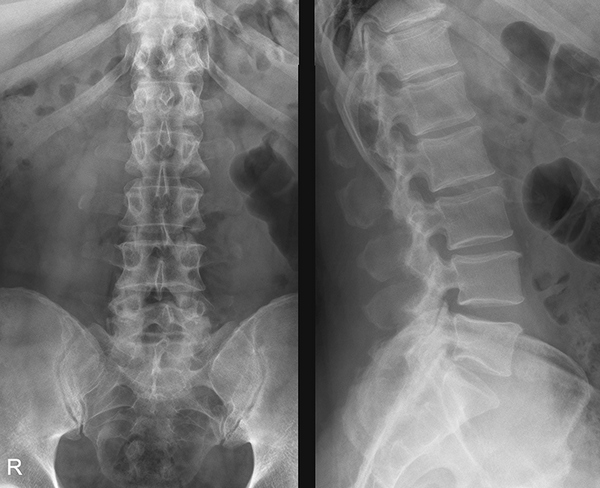
Основной признак травмы — уменьшение болей в положении лежа на ровной поверхности и усиление их при сидении или стоянии. Но даже врач не может по внешним признакам точно определить, что это компрессионный перелом. Обязательно нужно аппаратное обследование. Обычно проводится рентгенография, КТ или МРТ. Они помогают обнаружить место повреждения, количество травмированных позвонков и степень тяжести травмы.
Очень информативна для выявления компрессионного перелома рентгенография. Ее делают в двух проекциях. В боковой проекции хорошо видно уменьшение высоты позвонка. МРТ или КТ назначают только для выявления осложнений или для оценки состояния спинного мозга. Иногда проводят также миелографию.
Первая помощь
Чтобы избежать осложнений и облегчить выздоровление, очень важны действия самого пострадавшего и окружающих его людей сразу после травмы. Прежде всего, нельзя двигаться, ходить или сидеть. Обязательно нужно лечь на спину на ровную твердую поверхность. Желательно не перевозить пострадавшего самостоятельно, а дождаться приезда скорой помощи. Ведь носилки обязательно должны быть жесткими, под поврежденный отдел позвоночника нужно подложить мягкий валик.
При повреждении копчика или при отсутствии ровной твердой поверхности рекомендуется лежать на животе. При переломе в шейном отделе нужно зафиксировать его воротником Шанца. Если боли в спине сильные, нужно на место травмы приложить лед. Держать холодный компресс нужно по 10-15 минут с перерывами.

Особенности лечения
Лечится это повреждение в травматологическом отделении стационара врачом ортопедом-травматологом. Цель терапии — это не только снять болевые ощущения, что делают люди, не обращающиеся к врачу. Обязательно нужно уменьшать осевую нагрузку на позвоночник, чтобы предотвратить осложнения, а также ускорить восстановление костной ткани позвонка. Для этого чаще всего применяются консервативные методы. Операция после такой травмы требуется только в сложных случаях, когда позвонок уменьшается более чем наполовину и возникают неврологические осложнения.
Но обычно лечение компрессионного перелома требует применения обычных консервативных методов терапии.
- Для снятия болей и отека принимаются нестероидные противовоспалительные препараты. Обычно эффективны «Найз», «Кетанов», «Мовалис», «Диклофенак». Если же болевой синдром очень сильный, проводится околопозвоночная блокада «Новокаином».
- Для снятия нагрузки с позвонка больной должен лежать на жесткой поверхности с наклоном кровати в сторону ног на 30°. Под поврежденный позвонок подкладывают мягкий валик. Нужно также использовать мягкие петли через подмышки назад с утяжелением. При переломе шейного отдела вытяжение проводится с помощью петли Глиссона.
- Постельный режим необходим в течение 1-2 месяцев в зависимости от тяжести повреждения. Потом пациент должен носить жесткий корсет или реклинатор. Запрещено сидеть, долго стоять.
- Применяются также физиотерапевтические методы. Их назначают уже через несколько дней после травмы, когда стихнет болевой синдром. Это магнитотерапия, лазеролечение, УВЧ, электрофорез, миостимуляция, парафиновые или озокеритовые аппликации, бальнеотерапия.
При 3 степени компрессионного перелома применяется хирургическое лечение. Операция проводится с целью восстановления высоты позвонка. Обычно делают вертебропластику или кифопластику с помощью костного цемента. Это малоинвазивные операции. Открытое хирургическое вмешательство требуется только при осложненном переломе, когда затронут спинной мозг или сдавлены нервные корешки.

Компрессионный перелом: реабилитация
После выписки из стационара работоспособность больного восстанавливается обычно через 5-6 месяцев. Некоторое время ему требуется соблюдать нестрогий постельный режим, надевая жесткий корсет, когда встает. Нельзя сидеть и долго стоять, особенно при лечении компрессионного перелома поясничного отдела. Обычно при неосложненных травмах функции позвоночника восстанавливаются полностью, особенно у детей и молодых людей. Но для этого необходимо выполнять все рекомендации врача. Восстановление после компрессионного перелома может быть длительным, обязательно включает ношение корсета, массаж, лечебную физкультуру. Эффективно санаторно-курортное лечение.
ЛФК является основным методом реабилитации. Сначала при соблюдении постельного режима выполняют дыхательную гимнастику. Потом начинают сгибать руки и ноги. Собственно лечебные упражнения назначаются после того, как больной начинает ходить. Но в первое время их все равно выполняют в положении лежа. Это могут быть подъем корпуса, ног, «велосипед», «ножницы», «лодочка». Потом в комплекс включается хождение на четвереньках, махи руками и ногами. Такая гимнастика укрепляет мышцы и исправляет осанку.
Обязательно также соблюдать особый рацион питания, чтобы обеспечить поступление достаточного количества магния, кальция, цинка и витамина Д3. Нужно исключить все напитки, вымывающие кальций — кофе, газировку, алкоголь. Важно избегать повышенных физических нагрузок, не поднимать тяжестей, не сидеть долго. Но обязательно дважды в день делать специальную гимнастику. Такой режим необходимо соблюдать от 6 месяцев до 2 лет в зависимости от тяжести повреждения.
Диагностика и методы лечения компрессионного перелома различных отделов позвоночника
Среди всех травм позвоночника наиболее часты обращения с компрессионными переломами. Они характеризуются сжатием (компрессией) тела одного или нескольких позвонков со снижением их высоты. Причина повреждения – нагрузка по оси и резкое сгибание туловища, чаще всего при падении от собственного веса или с высоты – у прыгунов, занимающихся экстримом, при автодорожных авариях.
Сломать позвоночник можно и без видимой травмы, например, при поднятии тяжестей, когда нарушена структура тел позвонков. Это часто бывает у пожилых людей с остеопорозом костей, когда они теряют кальций и становятся хрупкими, «сахарными». Без травмы случаются и патологические переломы, они могут возникать при обычных движениях, если тело позвонка разрушено опухолью, метастазом, остеомиелитом, туберкулезом.
Деформированный позвонок сдавливает нервные корешки и сплетения, а нередко и спинной мозг, проходящий в позвоночном канале. Это может привести к нарушению функционирования всего участка тела, расположенного ниже уровня перелома, а также к расстройству функции внутренних органов.

Классификация

Существует множество видов переломов, которые различаются по следующим признакам:
По характеру деформации:
- клиновидный, когда тело сплющено с одной стороны;
- компрессионно-отрывной, когда отрывается передне-верхний край позвонка;
- осколочный, возникающий при сильном расплющивании, раскалывании на фрагменты и их смещении.
По степени выраженности деформации:
- I – снижение высоты менее, чем на 1/3;
- II – снижение высоты от 1/3 до ½;
- III – снижение более, чем на ½.
- шейного отдела;
- грудного отдела;
- поясничного отдела.
По наличию осложнений:
- неосложненные переломы – без повреждения спинного мозга и передней продольной связки;
- осложненные – со смещением, осколками, с повреждением связки, спинного мозга.
По времени травмы:
- острый или свежий перелом, когда еще нет признаков консолидации (сращения);
- застарелый перелом – с признаками консолидации.
В эту классификацию «не вписывается» крестцовый отдел позвоночника . Крестец представляет собой сплошную дугообразную кость из 5 сросшихся позвонков, он подвержен всем видам переломов, кроме компрессионного.
Симптомы
Симптоматика зависит от локализации, характера и тяжести перелома. Пострадавший отмечает резкую локальную боль , которая может отдавать в руку, ногу, грудную клетку, живот, появляется онемение на участках тела. Характерно усиление боли в положении сидя, уменьшение в положении лежа на спине или на боку.
Обращает внимание вынужденная поза , когда больной как бы застывает в одном положении и не может повернуться или наклониться из-за болей и рефлекторного мышечного спазма. Из-за клиновидной деформации в шейном и грудном отделах позвоночник как бы наклоняется вперед, начинают выпирать остистые отростки, расположенные по средней линии, их можно увидеть и прощупать.
Характерен симптом сглаженности естественных лордозов (прогибов вперед) в шейном и поясничном отделах и усиление кифоза (сутулость спины), если пострадали позвонки грудного отдела.
Если поврежден спинной мозг, развиваются очень тяжелые симптомы: развивается тетрапарез или тетраплегия (паралич верхних и нижних конечностей) при повреждении в шейном отделе, и нижний парапарез или параплегия (нижних конечностей), если травмирован грудной и поясничный отделы).
Могут быть проявления со стороны внутренних органов: нарушение дыхания, аритмия, задержка мочеиспускания, вздутие живота.
Компрессионные переломы у детей

Позвоночник в детском и подростковом возрасте гораздо более подвержен травмам, чем у взрослых по таким причинам:
- костная структура позвонков еще не завершила формирование, включает слабые, не полностью окостеневшие зоны;
- мышечный корсет туловища еще недостаточно сильный для того, чтобы защитить позвоночник, амортизировать травму;
- дети очень подвижны, и у них еще не развито чувство осторожности.
Поэтому вполне закономерно, что повреждения позвонков у детей встречаются чаще , они могут легко возникать во время игр, прыжка, аттракционов, занятий танцами и спортом, обычном падении на ягодицы.
Имеет свои особенности и лечение компрессионного перелома поясничного и других отделов позвоночника у детей. Его цель – раннее формирование мышечного корсета, особенно разгибателей спины, чтобы они могли удерживать позвоночный столб в прямом положении. Слабость мышц приводит к нестабильности позвоночника, возникновению повторных переломов и развитию осложнений.
Вторая особенность состоит в том, что в связи с ростом костей у ребенка идет повышенный расход кальция, фосфора, других микроэлементов, увеличена потребность в витамине D, С. Этих элементов может не хватить для нормального сращения перелома, поэтому применяют повышенные дозы.
Осложнения и последствия
К тяжелым осложнениям компрессионного перелома относятся:
- повреждение спинного мозга – частичное или полное, с развитием парезов, параличей, нарушением функции тазовых органов, кишечника;
- травматический спинальный шок с угнетением жизненно важных функций;
- повреждение продольной связки, нестабильность и смещение позвонка.
Такие состояния развиваются в остром периоде травмы, при выраженной компрессии, осколочных и отрывных повреждениях.
Последствия перелома развиваются позже как вторичные изменения вследствие травмы :
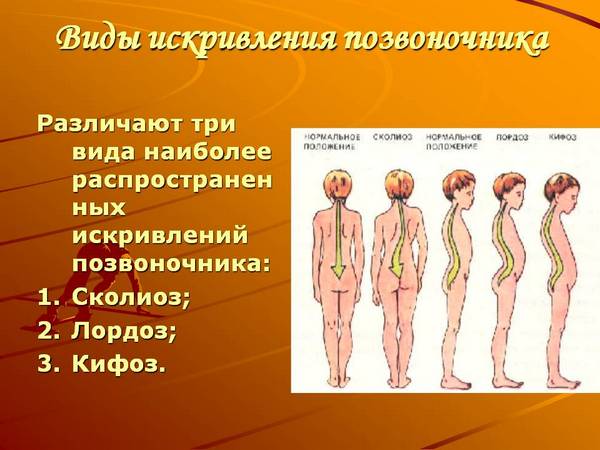
- деформация позвоночника (сколиоз, кифоз);
- остеохондроз (дистрофия дисков);
- деформирующий спондилез (дистрофические костные изменения позвоночника);
- сужение спинномозгового канала;
- неврологические проявления (нарушение чувствительности, мышечного тонуса, снижение половой функции).
Последствия в виде деформации чаще развиваются при переломе позвонков в грудном отделе, проявляются формированием кифоза – сутулости, иногда выраженного горба. В области поясницы может выпрямиться естественный лордоз (прогиб).
Диагностика

Стандартным методом исследования является рентген позвоночника в 2-х проекциях, на снимке видна клиновидная деформация – снижение высоты тела в передних отделах. Для более точного исследования назначают КТ (компьютерную томографию). Если имеются признаки повреждения спинного мозга, назначают МРТ (магнитно-резонансную томографию). Она позволяет с высокой точностью выявить изменения не только в костной ткани, но и в связочном аппарате, дисках, нервных волокнах спинного мозга.
У детей младшего возраста, беременных и кормящих женщин при неосложненных переломах проводят не лучевую диагностику – ультразвуковое исследование, но оно требует специальной подготовки для поясничного отдела.
При подозрении на повреждение оболочек спинного мозга и его волокон делают спинальную пункцию , исследуют ликвор, его давление, вводят контрастное вещество для проведения миелографии.
Для диагностики неврологических нарушений назначают э лектронейромиографию . У пожилых людей для выявления остеопороза делают денситометрию – определение плотности костей.
Методы лечения
Лечение компрессионного перелома проводится в стационаре, оно может быть консервативным или хирургическим.
Консервативные методы

Применяются при неосложненных переломах. Проводится выпрямление позвоночника: одномоментное с переразгибанием и наложением гипсовой повязки или жесткого корсета, или постепенным декомпрессионным вытяжением на наклонной плоскости.
Этот период может длиться от 1,5 до 2,5 месяцев, когда больной должен длительное время лежать.
Ему необходим специальный уход для поддержания мышечной системы и профилактики пролежней. По окончании постельного режима разрешается ходить на костылях, и только спустя 1-1,5 месяца разрешается дозированная ходьба.
Среди медикаментов применяются обезболивающие средства, спазмолитики, витамины, таблетки с кальцием, фосфором, витамином D ( остеокеа, систематик, кальцинова и другие). Назначаются биостимуляторы для улучшения восстановления костной ткани – экстракт алоэ, мумие (эвалар, спиртовая настойка), препараты для улучшения циркуляции крови ( трентал, никотиновая кислота ). Сколько нужно лежать и когда можно вставать – решается индивидуально, в зависимости от характера травмы и возраста.
Терапия включает физиопроцедуры – УВЧ, индуктотермофорез , используется аппарат «АЛМАГ» для импульсной магнитотерапии, «Биоптрон» для фототерапии. Эти процедуры обезболивают, улучшают кровообращение, стимулируют процессы регенерации в поврежденном участке.
Большой проблемой спинальных травм является атрофия мышц спины, поясницы, брюшного пресса в результате длительного ограничения подвижности. Сегодня в больницах применяют оправдавший себя на практике метод Древинг-Гориневской – лечебная гимнастика уже со 2-го дня после травмы. На первом этапе выполняются упражнения для всех свободных частей тела – конечностей, шеи или поясницы, в зависимости от того, какая часть позвоночника фиксирована. После снятия бандажа назначаются специальные расширенные комплексы для мышц корсета с дозированной постепенной нагрузкой, заниматься этим нужно ежедневно.
Хирургические методы

Операция применяется при осложненных, осколочных переломах, отрыве тел, нестабильности позвонков. Выполняется 2 вида вмешательств: открытые и малоинвазивные . Открытые операции заключаются в рассечении тканей, удалении осколков, фиксации поврежденного позвонка металлическими конструкциями. Открытым способом выполняют и протезирование позвонка в случае сильного раздробления, заменяют его титановым протезом.
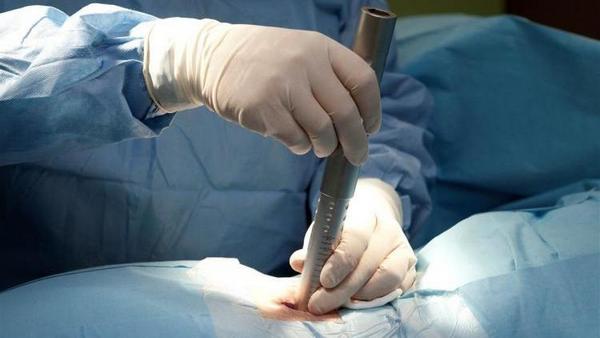
Наименее травматичны и наиболее широко применяемы малоинвазивные оперативные вмешательства, при которых через небольшой надрез или прокол под контролем сканера в тело позвонка через канюлю вводится костный цемент. Застывая, он создает структуру, восстанавливает высоту тела, это — вертебропластика.
Аналогичная операция – кифопластика, когда через канюлю вводится силиконовый имплант, его накачивают воздухом до нужной высоты и цементируют.
Прогноз при различных типах компрессионных переломов
При неосложненных переломах и адекватном их лечении позвонки срастаются в среднем 3 месяца, и прогноз для здоровья благоприятен, но только при условии реабилитационных мероприятий до 6-10 месяцев.
Осложненные переломы не проходят бесследно, и даже несмотря на длительную реабилитацию в 1,5-2 года часто приводят к инвалидности.
Не следует думать, что если перелом консолидированный, и боли больше не беспокоят, то можно забыть о позвоночнике. Поздние осложнения «ждут» момента, когда слабеют мышцы спины, или, наоборот, резко повышается нагрузка, нарушается диета, прибавляется вес. В этих случаях прогноз для здоровья не всегда благоприятен, потому что развившаяся патология (остеохондроз, спондилез) может протекать довольно тяжело.
Реабилитация

Позвоночник является главной осью тела, но без достаточного тонуса и тренировки мышц корсета (спины, поясницы, брюшного пресса) он не может функционировать полноценно. Травмированный позвоночник нуждается в такой поддержке вдвойне, поэтому реабилитация назначается в первые дни после перелома, чтобы не дать ослабнуть мышцам, укрепить их, повысить тонус.
Главную роль в реабилитации играют ЛФК и массаж , эти процедуры выполняются дозированно и разделены на 4 этапа:
1-й – длится 2 недели после травмы, назначают дыхательную гимнастику, движения в суставах конечностей, повороты туловища, массаж конечностей от периферии к основанию;
2-й – длится 1 месяц, упражнения выполняются, лежа на спине и на животе – сгибание и поднимание рук, ног, головы, легкий массаж спины, если разрешено снимать корсет;
3-й – длится 2-3 недели, позвоночник постепенно адаптируют к вертикальному положению и нагрузкам, к упражнениям лежа добавляют упражнение стоя – сгибание, отведение, поднимание рук и ног, прогибания спины, делают массаж зоны мышечного корсета;
4-й – от 2 месяцев до года и более, вдобавок к выполняемым комплексам ЛФК пациенту разрешают дозированную ходьбу с увеличением нагрузки, разрешается плавание в бассейне.
По истечении 3-х месяцев длительность ходьбы должна составлять 1,5-2 часа в день. В этот период оптимальным является лечение в санатории – на солевых и грязевых курортах.
Однако занятия спортом и физические нагрузки нужно исключить на срок от 10 до 12 месяцев.
Физкультура должна навсегда войти в ежедневный распорядок дня, можно заниматься дома или с инструктором. С 4-5 месяца разрешаются занятия йогой, предварительно согласовав ее вид с врачом ЛФК. Ведущий на сегодняшний день реабилитолог, профессор Сергей Бубновский во главу угла восстановительного лечения ставит именно физические упражнения. В прошлом сам перенесший тяжелую травму позвоночника, на своем опыте он разработал эффективную реабилитационную систему , которая доступна в интернете на его персональном сайте, видеопорталах и других ресурсах.
Носить жесткий корсет или ортез нужно столько, сколько порекомендует врач, ориентируясь по контрольному снимку позвоночника. После его снятия хорошо применить новый метод тейпирования – наклеивание на больные зоны липкой ленты тейпа с определенным натяжением. Оно предохраняет от избыточных движений, и в то же время оставляет диапазон движений для тренировки мышц, поэтому называется еще кинезиотейпирование (от греческого kinesio – движение). Эту процедуру должен делать только специалист.
Нельзя забывать о том, что спать теперь всегда придется на жесткой ровной поверхности, с небольшой подушкой или вовсе без нее, чтобы не было «провала» — перегиба позвоночника.
Очень важно в течение всего периода лечения, реабилитации и в дальнейшем придерживаться диеты. Питание не должно быть избыточно калорийным, содержать много белка, морепродуктов, любых молочных продуктов, овощей, фруктов, зелени. Также важно чаще бывать на солнце, можно посещать солярий, чтобы увеличить синтез витамина D, необходимого для восстановления костной ткани.
Для успешного лечения компрессионного перелома позвоночника требуется довольно длительный период, терпение и настойчивость. Выполнение всех предписаний и рекомендаций врача – главное условие для профилактики осложнений и возвращения к полноценной жизни.
Что такое компрессионный перелом позвоночника
Мало кому известно о компрессионном переломе позвоночника, что это такое и как его лечить. Данная травма является очень опасной по причине того что она часто протекает без видимой симптоматики. Больной обращается к доктору, когда заболевание уже в сильно запущенном виде и без оперативного вмешательства по реконструкции поврежденного позвонка или его полной замены не обойтись.
При компрессионных переломах позвонков происходит нарушение их целостности и уменьшение по высоте. Некоторые люди путают данный вид травмы с импрессионным переломом, хотя это не так. Компрессия является сдавливанием, а импрессия вдавливанием. При компрессии позвонки никуда не вдавливаются. Применять термин с использованием слова «импрессия» можно только во время травм конечностей, где один костный отломок может вдавиться в другой отломок.

Причины
Чаще всего компрессионные переломы случаются из-за падения на ягодичную область, спину, либо прыжка на нижние конечности. Помимо этого компрессионный перелом тела позвонка может случиться по причине дорожной аварии или из-за различных катастроф. Такие повреждения, вызванные компрессией, являются травматологическими переломами. Кроме них есть еще патологические переломы, происходящие по другим причинам.

Травмы патологического характера возникают чаще у старых людей, поскольку их костная ткань подвержена возрастным дегенеративным изменениям. Кроме вымывания кальция из организма человека, факторами, предрасполагающими к возникновению этой травмы являются:
- остеомиелит;
- остеопороз;
- первичные опухоли и метастазы;
- метастатические повреждения кости;
- костный туберкулез.
Компрессионные переломы чаще диагностируются у женщин в период гормональных изменений во время климакса.
Разновидности
Компрессионный перелом позвоночника, лечение и реабилитация после которого довольно длительна, может возникнуть в любом из отделов — в шее, грудном отделе, пояснице, либо в крестце. Существует три степени тяжести данного повреждения:
- При 1 степени высота позвонка становится меньше на одну третью от исходной высоты;
- Перелом 2 степени возникает, когда размер позвонка по высоте становится меньше физиологической наполовину;
- 3 степень случается при уменьшении высоты позвонка больше пятидесяти процентов.

По характеру перелом может быть:
- Клиновидным — этот вид травмы случается, когда позвонок подвергается сдавливанию с какой-либо одной стороны. В то время клиновидное тело поворачивается широким основанием к спинномозговому каналу, а узким к грудной клетке.
- Компрессионно-отрывным — это значит, что передне-верхний отдел позвонка отрывается от места своего крепления. При таком переломе появляется костный отломок, который отделяется от всего позвонка. Линия разлома получается неровной, позвонок смещается, происходит повреждение передней продольной связки.
- Осколочным, когда позвоночное тело раздавливается на части. Данный перелом часто бывает осложненным, поскольку отломками тыльной стороны разрушенного позвонка повреждается спинной мозг. При этом возникают проблемы неврологического характера, а пострадавший вовсе может остаться инвалидом.

Зная, что такое компрессионный перелом позвоночника, и каким он бывает, следует знать признаки компрессионных переломов, чтобы вовремя обнаружить патологию и обратиться к доктору.
Клиническая картина
Неосложненный компрессионный перелом часто остается незамеченным до последней степени тяжести. При возникновении такой травмы пострадавший может испытывать болезненные ощущения в спине, которые имеют не очень выраженный характер и появляются только в момент физических нагрузок. По мере увеличения компрессии, пострадавший начинает испытывать признаки общего недомогания — у него периодически кружится голова, он становится слабым и быстро утомляется.

Симптомы компрессионного перелома позвоночника с осложнениями зависимы от того, насколько поврежден спинной мозг. Боль в месте травмы очень сильная и присутствует постоянно независимо от того, есть ли нагрузка или человек находится в состоянии покоя. Неврологические симптомы могут говорить о тяжелом нарушении в спинном мозге. Если перелом локализован в пояснице или в крестце, то у пострадавшего могут возникать нарушения мочевыделительной системы и функции кишечника.
При закрытых травмах вследствие компрессии могут нарушаться функции других органов и систем. Если повреждается грудной отдел, возникает болезненный синдром, мешающий больному полноценно дышать, из-за чего появляется большая вероятность развития пневмонии или дыхательной недостаточности. Внутренние органы перестают нормально функционировать, сжатие нервов приводит к парезам конечностей, а в тяжелых случаях — к параличам.
Оказание первой помощи
При возникновении у человека перелома следует вызвать скорую и оказать ему доврачебную помощь. Пострадавшего кладут на твердую поверхность и не разрешают шевелиться. Если травма возникла в области шеи или поясницы, то необходимо подложить валик из материала, чтобы позвоночник не прогибался в этих местах.

Если сломался копчик, в котором находится только один продолговатый позвонок, то пострадавшего нельзя класть на спину. Транспортировка должна производиться в положении лежа на животе.
Постановка диагноза
Осмотр пациента начинается с пальпации места повреждения. Если во время пальпации человек ощущает боль сильнее в каком-то определенном месте, значит, именно в том месте возник перелом. Если есть костные отломки, то доктор может через кожу нащупать и определить их количество. Следующим пунктом диагностики является рентгенограмма, после чего больного осматривает невролог, задача которого проверить функции спинного мозга и нервов.
Рентгеновский снимок делается в разных проекциях в зависимости от того, где локализовано повреждение. Очень часто злокачественные новообразования в позвоночнике имеют похожую симптоматику, поэтому больному, помимо рентгена, проводится компьютерная и магнитно-резонансная томография. Благодаря этим исследованиям, можно так же увидеть, в каком состоянии находится спинной мозг.

Методы лечения
Больной направляется в стационар ортопедического отделения, где врач подбирает тактику лечения, исходя из типа повреждения, степени компрессии и сопутствующих патологий. Терапия может осуществляться консервативным, либо хирургическим путем, при том, когда возникает компрессионный перелом позвоночника у пожилых людей, лечение по возможности проводится без проведения операции, поскольку люди пожилого возраста зачастую имеют противопоказания к введению наркоза.
Консервативный метод
При консервативном лечении травмированный позвонок срастается приблизительно на третий месяц, в течение всего срока терапии доктор контролирует сращение с помощью рентгенографии. Лечение заключается в следующем:
- Купирование боли. Для снятия болезненных ощущений назначаются нестероидные противовоспалительные препараты. Данные медикаменты не ускоряют сращивание перелома, но помогают пациенту более комфортно дождаться выздоровления.
- Постельный режим. Для более быстрого сращения больному необходимо больше времени проводить в лежачем положении. Нельзя садиться, ходить, давать нагрузку на спину. Особенно пожилым пациентам необходимо соблюдать постельный режим, поскольку у них немного дольше и тяжелее срастаются кости.
- Иммобилизация. Для фиксации позвоночника доктор назначает ношение специального ортопедического корсета, разгружающего позвоночник и удерживающего его в анатомическом положении. Изготовление корсета происходит индивидуально.
Если одного приема медикаментов недостаточно, врач назначает метод минимальной инвазии.
Минимальная инвазия
Относительно недавно появились методы лечения, позволяющие восстановить позвонки в короткие сроки без хирургического вмешательства. Вертебропластика подразумевает заполнение полости позвонка специальным декомпрессионным раствором через прокол, в который вводится металлический стержень. Данный раствор укрепляет ткани позвонков и вводится с применением местного обезболивания.

С помощью кифопластики можно частично или полностью восстановить высоту позвонка и скорректировать его положение. Сквозь маленькие надрезы в позвонок помещается специальный баллон, который надувается до нужного размера. После этого внутрь вводится медицинский декомпрессионный цементный раствор, фиксирующий позвонок. Несмотря на разрезы, кифопластика не считается оперативным вмешательством.
Оперативный метод
Хирургическое вмешательство проводится, если есть опасения, что разовьется неврология. Доктором проводится резекция позвоночных отломков, повреждающих нервные отростки и спинномозговой канал. На место удаленных частей ставятся металлические имплантаты. К сожалению, лечение с помощью операции может привести к некоторым неврологическим осложнениям, кифотической деформации и нестабильности сегментов.
Последствия
При неосложнённых травмах самым основным последствием является то, что без должного лечения такие переломы рано или поздно становятся осложнёнными и приводят к нарушению работы практически всего организма.
К другим последствиям травмы можно отнести сколиоз, возникновение остеохондроза, радикулита и стеноза спинномозгового канала. Помимо этого позвонки становятся нестабильными, подверженными различным травмам.
Второй вид перелома имеет более тяжелые последствия, поскольку во время осложненной травмы происходит повреждение спинного мозга, межпозвоночного диска, кровеносных сосудов. Нарушения органов, паралич или даже инвалидность становятся последствиями перелома.
Период восстановления

ЛФК можно проходить как в домашних условиях, так и в реабилитационном центре под присмотром доктора. Реабилитация после компрессионного перелома позвоночника помогает больному справиться с болезненными ощущениями, восстановиться после лечения, а также вернуть полноценную двигательную активность.
Аппендицит у взрослых — симптомы, первые признаки, диагностика
Острый аппендицит является распространенной патологией у взрослых людей и наиболее частой причиной хирургического вмешательства. Несмотря на давно известные группы риска данной патологии среди населения, от острого аппендицита не застрахован ни один человек, кроме тех, у кого уже удален червеобразный отросток.
Без преувеличений можно сказать, что это заболевание на слуху у каждого жителя планеты, и основные симптомы знают многие люди. Такая бдительность не является лишней, поскольку в случае острого аппендицита некое промедление может обернуться серьезными осложнениями для здоровья.
Своевременное же обращение к медикам, наоборот, обуславливает благоприятный прогноз, как в плане объема хирургического вмешательства, так и в плане времени восстановления после удаления аппендикса. К слову, возможность проведения лапароскопического удаления червеобразного отростка, практикующаяся в течение последних лет, позволяет проводить операцию без заметного рубца, как было раньше.
Группы риска
Обострение аппендицита может произойти в любом возрасте. Группы риска составляют дети старше 5 лет, взрослые 20-30 лет, беременные женщины. Патология одинаково характерна для женского и мужского пола. Очень редко аппендицит встречается у маленьких детей, что объясняется возрастной анатомической особенностью аппендикса, который имеет форму воронки и легко опорожняется, и слабым развитием лимфоидного аппарата отростка.
Редко на операционный стол попадают и пожилые люди, поскольку лимфоидная ткань в старческом возрасте претерпевает обратное развитие. Однако, это вовсе не значит, что данные группы населения застрахованы от обострения аппендицита – пациент любого возраста с подозрением на аппендицит подлежит полноценному обследованию.
Причины острого аппендицита у взрослых
Выделяют несколько причин, провоцирующих развитие острого аппендицита:
 Закупорка червеобразного отростка непереваренными частичками пищи, каловыми камнями. Червеобразный отросток не зря носит такое название – мало того, что он тонкий и узкий, но еще аппендикс обладает большой подвижностью. Закупорка отростка приводит к застою его содержимого и воспалению стенки.
Закупорка червеобразного отростка непереваренными частичками пищи, каловыми камнями. Червеобразный отросток не зря носит такое название – мало того, что он тонкий и узкий, но еще аппендикс обладает большой подвижностью. Закупорка отростка приводит к застою его содержимого и воспалению стенки.- Попадание в стенку аппендикса условно патогенной и патогенной флоры кишечника — кишечной палочки, стафилококков, энтерококков, стрептококков, анаэробов при наличии определенных условий – гиперплазии лимфоидной ткани, перегиба отростка и невозможности его опорожнения;
Первая и вторая причина аппендицита являются взаимосвязанными, поскольку застой содержимого отростка создает идеальные условия для патологического размножения бактерий и проникновения их в стенку аппендикса.
- На Западе выделяет отдельную причину обострения аппендицита — попадание в него фузобактерий, вызывающих некротизацию тканей отростка. Эти бактерии характеризуются способностью быстро вызывать гнойно-воспалительные процессы, но при этом очень чувствительны к действию антибиотиков. В нашей стране не принято выделять фузобактериальную теорию аппендицита в отдельную графу, да и консервативное лечение аппендицита, весьма распространенное в западных странах, применяется крайне редко.
- Инфекционные и паразитарные заболевания кишечника – брюшной тиф, иерсиниоз, амебиаз, туберкулез и другие.
- Питание с повышенным содержанием белковой пищи, способствующее избыточному образованию продуктов белкового распада в кишечнике и развитию процессов гниения.
- Склонность к запорам – невозможность своевременного опорожнения кишечника и создание условий для активного размножения бактерий.
Испанские ученые изучили 3000 случаев острого аппендицита и пришли к заключению, что почти в 40% случаев приступ аппендицита был спровоцирован употреблением жаренных семечек или чипсов, чаще всего у детей до 14 лет.
Первые признаки аппендицита у взрослых, стадии развития заболевания
Симптомы аппендицита у взрослых, характерные для типичного течения аппендицита, имеют цикличность и проявления, соответствующие прогрессированию патологического процесса. Какие первые признаки аппендицита у взрослых?
Стадия катарального аппендицита (первые двенадцать часов)
Типичная картина аппендицита начинается с дискомфорта и болезненности в области желудка, чаще в вечернее или ночное время. Очень часто эти боли напоминают проявления гастрита и являются неинтенсивными, носят тупой характер, поэтому люди не придают им сильного значения. В этот же период наступает тошнота и возникает однократная рвота. Считается, что тошнота при аппендиците имеет рефлекторную природу, и зачастую у пожилых людей этот симптом может быть слабовыраженным, что иногда приводит к позднему установлению диагноза.
Спустя несколько часов боли перемещаются в нижние правые отделы живота (при правостороннем расположении аппендикса). Меняется характер болей – они становятся давящими и пульсирующими с нарастающей интенсивностью. Может возникнуть понос, учащается мочеиспускание. Возникает субфебрилитет с незначительным дальнейшим повышением температуры выше 37 С.
Постепенно, в течение шести-двенадцати часов от начала заболевания развиваются типичные симптомы общей интоксикации организма – слабость, учащенное сердцебиение, сухость во рту, недомогание. Боли становятся труднопереносимыми и еще более интенсивными.
Живот на этой стадии остается мягким, но болезненным при надавливании с правой стороны.
Данная стадия считается наиболее благоприятной для оперирования, однако большинство пациентов обращаются к врачу позже.
Стадия флегмонозного аппендицита (конец первых суток)
В этот период боли четко локализуются в подвздошной области справа, являются пульсирующими и интенсивными по ощущению. Присутствует постоянное чувство тошноты, наблюдается тахикардия до 90 ударов в минуту. Температура колеблется в пределах 38 С. При осмотре живота становится заметным отставание правой стороны в процессе дыхания. Живот становится напряженным в нижней правой части, что свидетельствует о начале перехода воспалительного процесса на брюшину. На этой стадии становятся положительными все диагностические симптомы (скольжения, Щеткина-Блюмберга, Ситковского, Бартомье-Михельсона, Ровзинга) и диагноз становится очевидным.
На этой стадии наиболее часто больной попадает на операционный стол.
Стадия гангренозного аппендицита (вторые-третьи сутки)
На данной стадии наблюдается мнимое облегчение боли – происходит отмирание нервных окончаний аппендикса, что и приводит к уменьшению чувствительности. Одновременно нарастают симптомы общей интоксикации организма – появляется выраженная тахикардия, возможно появление рвоты. Температура падает, порой даже ниже 36 С. Живот вздут, перистальтика отсутствует. Пальпация области локализации червеобразного отростка вызывает сильную боль.
Стадия перфоративного аппендицита (конец третьих суток)
Момент прободения стенки аппендикса сопровождается острейшей болью, локализованной в правой нижней части живота, с нарастающей интенсивностью. Периоды облегчения отсутствуют, боль носит постоянный характер. Возникает многократная рвота. Больной испытывает сильную тахикардию, живот становится вздутым и напряженным, перистальтика полностью отсутствует. Белый налет на языке приобретает коричневый окрас. Температура тела поднимается до критических величин. Исход прободения аппендикса – гнойный разлитой перитонит или локальный гнойник.
Стоит отметить, что указанные сроки и стадии прогрессирования аппендицита являются условными – возможно скрытое или молниеносное течение болезни.
О том, как определить аппендицит у ребенка можно узнать из нашей статьи Признаки аппендицита у детей.
Атипичные формы аппендицита и их симптоматика
В ряде случаев классическая клиническая картина отсутствует, но патологический процесс развивается в организме. Выделяют несколько атипичных форм аппендицита.
Эмпиема – редкая форма заболевания, отличается проявлением болевого симптома сразу в правой подвздошной области с меньшей интенсивностью и медленным нарастанием симптоматики. Проявления интоксикации (высокая температура, озноб, слабость) наблюдаются только к 3-5 дню с начала заболевания.
Ретроцекальный аппендицит (5-12% случаев). Характеризуется слабо выраженными первыми симптомами раздражения брюшины, высокими подъемами температуры и преобладанием полужидкого стула со слизью в симптоматике. Иногда больные испытывают только боли в пояснице, иррадиирующие в правое бедро.
Тазовый аппендицит характерен для женского пола (9-18 % случаев). Отмечается нарушение мочеиспускания (дизурия), понос со слизью, симптомы раздражения брюшины и интоксикации (температура) мало выражены. Боль ощущается внизу живота, иррадиирующая в область пупка.
Подпеченочный аппендицит отличается болевым симптомом в области правого подреберья.
Левосторонний аппендицит – характеризуется классической клинической картиной, но с локализацией боли в левом подвздошном треугольнике. Поэтому на вопрос с какой стороны болит аппендицит справа или слева — ответ неоднозначный. Левосторонний аппендицит встречается в 2 случаях, когда слепая кишка чрезмерно активна или когда у человека обратное расположение внутренних органов.
Аппендицит у беременных второй половины беременности отличается умеренной выраженностью болевого симптома с локализацией боли ближе к правому подреберью, мало выраженной температурной реакцией и слабыми симптомами раздражения брюшины.
Симптомы хронического аппендицита
Хронически протекающий аппендицит у взрослых регистрируется очень редко, не более 1% всех случаев. Симптомы характеризуются только иногда возникающими периодическими болями, которые усиливаются при кашле, ходьбе. Когда происходит рецидив хронического аппендицита, симптомы его идентичны острому аппендициту, температура тела может быть как субфебрильной, так и нормальной. Клиническая картина напоминает пиелонефрит, язвенную болезнь, хронический холецистит, хронические гинекологические и прочие заболевания органов брюшной полости.
Дифференциальная диагностика
Диагноз острый аппендицит выставляется на основании:
- данных опроса больного;
- данных физикального осмотра;
- лабораторного исследования крови (лейкоцитоз в динамике);
- данных узи-исследования брюшной полости (американские специалисты считают УЗИ малоинформативным методом определения аппендицита, имеющего много диагностических ошибок, рекомендуя КТ);
- температурной реакции.
Дифференцировать данную патологию необходимо от острого гастроэнтерита и панкреатита, прикрытого прободения язвы желудка или двенадцатиперстной кишки, дискинезии кишечника, почечной колики, плевропневмонии. При нетипичном расположении аппендикса заболевание дифференцируют от гинекологической и урологической патологии, холецистита.
При сомнениях в диагнозе прибегают к лапароскопическому обследованию аппендикса. Данная диагностическая процедура позволяет точно установить диагноз и при его подтверждении тотчас приступить к лапароскопической аппендэктомии.
Лечение острого аппендицита
Удаление воспаленного червеобразного отростка – общепризнанная лечебная тактика. При удалении аппендикса на ранней стадии заболевания проводится малоинвазивная лапароскопическая операция. При развитии симптомов перитонита показана полостная операция. Иногда операция начинается с лапароскопии, а заканчивается полостной операцией (при выходе воспалительного процесса за пределы отростка).
Послеоперационный период в среднем составляет 7-10 дней и зависит от объема оперативного вмешательства, стадии патологического процесса и послеоперационных осложнений. Чем раньше проводится аппендэктомия (в идеале на катаральной стадии), тем быстрее пациент может вернуться к нормальной жизнедеятельности. Поэтому при малейшем подозрении на аппендицит затягивать с посещением врача нельзя.
Консервативное лечение применяется крайне редко при слабовыраженных симптомах аппендицита и интоксикации и наличии противопоказаний к операции. При прогрессировании процесса в любом случае проводят удаление аппендикса.
На Западе практикуется внутривенная антибиотикотерапия, которую начинают как можно раньше (см. неосложненный аппендицит можно лечить медикаментозно). В нашей стране антибиотикотерапия показана в послеоперационном периоде.
Прогноз и осложнения острого аппендицита
К осложнениям острого аппендицита относятся: ограниченный абсцесс брюшной полости, аппендикулярный инфильтрат, разлитой перитонит и пилефлебит.
При своевременном проведении аппендэктомии прогноз благоприятный. Если аппендицит осложняется перитонитом – требуется более обширное оперативное вмешательство с последующим дренажированием брюшной полости и серьезной антибиотикотерапией, период восстановления удлиняется.
В случае если человек не обращается за медицинской помощью, заболевание чревато смертельным исходом от перитонита и острой интоксикации организма. Чрезвычайно редко аппендицит проходит самопроизвольно с образованием воспалительного инфильтрата. Однако рассчитывать на это не стоит, поскольку в дальнейшем такой исход острого аппендицита оборачивается образованием спаечных процессов и очагов воспаления в брюшной полости.
Любая острая боль в животе, усиливающаяся при кашле, движении, сопровождаемая небольшой температурой, тошнотой, поносом или запором, а также непроизвольное напряжение мышц живота — повод для незамедлительного обращения к врачу!

 Закупорка червеобразного отростка непереваренными частичками пищи, каловыми камнями. Червеобразный отросток не зря носит такое название – мало того, что он тонкий и узкий, но еще аппендикс обладает большой подвижностью. Закупорка отростка приводит к застою его содержимого и воспалению стенки.
Закупорка червеобразного отростка непереваренными частичками пищи, каловыми камнями. Червеобразный отросток не зря носит такое название – мало того, что он тонкий и узкий, но еще аппендикс обладает большой подвижностью. Закупорка отростка приводит к застою его содержимого и воспалению стенки.
