Здоровье
Гипертрофия шейки матки: лечение, способы воздействия
Женский организм выступает своеобразной системой, где все взаимосвязано. От качества функционирования репродуктивной системы зависит общее самочувствие пациентки. В ряде ситуаций на медицинском осмотре у гинеколога у женщин могут обнаружить гипертрофию шейки матки. Заболевание выступает достаточно частой проблемой у представительниц слабого пола детородного возраста. Перед началом лечения рекомендуется ознакомиться с проблемой, которая обнаружилась, и выявить методы консервативного воздействия и хирургического вмешательства для устранения возникшего воспаления.
Что такое гипертрофия шейки матки
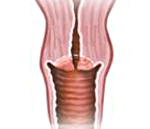
Гипертрофия шейки – развитие патологического состояния внутренних половых органов женщины, когда наблюдается увеличение шейки.
При развившемся заболевании имеет место не только гипертрофия, но и гиперплазия. В первом случае изменениям подлежат размеры клеточной структуры, она под влиянием негативных факторов увеличивается в размерах. Во втором случае, наоборот, клетки мягких тканей, выстилающих половой орган, остаются в нормальном состоянии, но происходит рост их численности, что приводит к воспалению и дискомфорту. Оба процесса могут сочетаться, образуя серьезное воспаление.
Первичные симптомы протекающего процесса не всегда заметны, поэтому достаточно проблематично выявить гипертрофию в момент ее образования. При нормальном здоровом виде шейка матки обладает цилиндрической формой, однородной по структуре, с ровными окончаниями. Ее консистенция выделяется плотно-эластичной структурой, а длина ее не превышает 3-х см.
Патологии женского органов
При выявлении патологии могут фиксироваться 3-и стадии протекающего процесса:
Наружный зев располагается выше входа в полость влагалища.Зев передвигается на уровень со входом во влагалище.Видоизмененная, гипертрофированная шейка матки выступает над поверхностью половых губ наружных гениталий женщины, отчетливо видна без инструментов.
Симптомами протекающего заболевания выявляются незначительные отклонения в обычной жизнедеятельности женщины:
- Периодически присутствуют боли ноющего характера в нижней части животаПри половом акте проявляется дискомфорт и болезненностьВо время менструации появляются обильные сгустки крови плотной консистенцииНа II-III стадии протекания болезни в полости влагалища ощущается ненормальное предлежание и чувство давления, шейка матки выпадает из половых губ
Полное отсутствие симптомов и периодически проявляющийся дискомфорт при интимной близости может говорить о развитии гипертрофии. Поэтому не стоит недооценивать ситуацию. Лучше пройти обследование и выявить проблему на начальных стадиях формирования, чем потом прибегать к хирургическому вмешательству.
Методы диагностики
При выявлении любых симптомов необходимо сразу обратиться за консультацией к гинекологу. После осмотра на гинекологическом кресле с помощью зеркала и при проведении процедуры пальпации, врач может назначить дополнительную диагностику для точного определения заболевания:
Ультразвуковое исследование – мероприятие не несет дискомфорта и болезненности, выявляется как высокоинформативное. Оно достоверно определяет: присутствуют ли полипы, кисты, проводит анализ выстилающих полость шейки и влагалища мягких тканей, а также проводит замеры увеличенной шейки.Бимануальное обследование влагалища – проводится оценка консистенции внутреннего органа, структуры, размера и подвижности шейки.
Проводится диагностика на определение присутствия в крови папилломавируса у пациентки, особенно тщательно проверяются онкогенные серотипы.При первичном осмотре доктор берет мазки на выявление заболеваний, передающихся половым путем, а также для анализа на атипичные клетки и внутреннюю микрофлору. Такое обследование обычно проводится методом полимеразной цепной реакции.Осуществляется цервикоскопия – проводится осмотр шейки посредством применения специализированного прибора.Кольпоскопия – метод диагностики инструментального типа. Для осуществления процедуры в полость влагалища вводится кольпоскоп – специальный прибор, в основании которого находится камера, а также устройство, позволяющее взять внутренний материал на проведение биопсии. Если гипертрофия матки подтверждается, то взятие материала на обследование проводится в обязательном порядке.Рентген – в ряде случаев рекомендуется проведение мероприятия просвечивания полости с применением контрастного вещества.
Дополнительно проводится диагностика пациентки на гормоны. Также рекомендуется выявить наличие или отсутствие новообразований доброкачественного или злокачественного типа в полости влагалища.
Лечение патологии
После выявления точного диагноза и установки типа заболевания, опытный врач подготавливает для терапии схему, которая направлена на восстановление нормального состояния пациентки.
Читайте также:Женские выделения белого цвета: причины возникновения. Когда стоит бежать к специалисту?
Схема разрабатывается не только на основании протекающей клинической картины, но и сравнивается с полученными результатами проведенных обследований, а также выводится при уточнении стадии протекания и тяжести течения выявленной проблемы. Стоит выявить присутствие других гинекологических заболеваний, протекающих хронически у пациентки.
Препараты для лечения женщины
При лечении выявленной гипертрофии рекомендуется проводить следующие типы терапии:
Консервативные методы, включающие медикаментозное лечение и использование рецептов народной медицины.Хирургические операции малоинвазивного типа, а также пластическая, радикальная хирургия.
При выявлении гипертрофии I стадии медикаментозная терапия и хирургическое влияние не применяются. В большинстве случаев пациентке рекомендуется осуществлять в течение дня ряд упражнений. Таким больным запрещено поднимать вес больше 5 кг.
Чтобы узнать, как осуществляется лечение более запущенных ситуаций, следует рассмотреть способы терапии подробнее. Выбор способа лечения основывается не на желаниях доктора или возможностях больной, а на факторе, который стал причиной образования патологического процесса. Терапия пациентки с гипертрофией матки направлена на устранение не только внешних признаков и дискомфорта протекающей болезни, но и на нейтрализацию причины, послужившей отправной точкой для развития негативной ситуации.
Медикаментозное лечение
Для терапевтического воздействия назначаются медикаменты, направленные на устранение воспалительного процесса и осуществляющие антибактериальное влияние. Выделяют определенные лекарственные средства, которые стоит принимать при образовании заболевания половых органов:
Препараты, относящиеся к группе противовоспалительных, нестероидных медикаментов.Антибактериальные лекарственные средства.Иммунокорректоры и иммуномодуляторы.
Но чаще всего для терапии гипертрофии шейки матки врачи рекомендуют прибегать к использованию гормональных средств лечения.
На начальных этапах образования патологии пациентке назначаются мероприятия, направленные на повышение прочности мышц малого таза. Доктор помимо лекарственных препаратов рекомендует выполнять ряд процедур, включенных в специально подготовленный гимнастический комплекс.
Для местного лечения выписываются эстрогены. Они продаются в виде мазей или гелей, метаболитов.
Читайте также:Боли при месячных: народные средства и другие методы
При необходимости прописывается применение противовирусных препаратов. Для местного использования назначаются вагинальные суппозитории с содержащимся в составе антибактериальным активным веществом. После курса доктор может порекомендовать препараты для восстановления микробиоценоза полости влагалища.
После выявления узелков миоматозного типа на поверхности шейки матки доктор настоятельно рекомендует пропить ряд гормональных средств. К таким средствам относятся гестагены, которые предназначены для уменьшения гиперэстрогении и устранения предпосылок для развития миомы матки.
Для получения положительных результатов необходимо следовать рекомендациям врача и выполнять все процедуры. Только доктор на основании проведенных тестов и диагностики имеет возможность рекомендовать лечение в индивидуальном порядке.
Хирургические методы
Если заболевание, протекающее бессимптомно, развилось и переросло в серьезную проблему, которую невозможно излечить консервативными методами, доктор рекомендует провести хирургическое вмешательство. Процедура проводится в момент выпадения из половых губ части внутренних органов, а также существенного смещения шейки с нормального места расположения.
Обычно для лечения в подобных ситуациях применяется пластическая хирургия, полное удаление матки рекомендуется только в критических ситуациях. При малоинвазивных методах осуществляется уменьшение объемов матки, что позволяет женщине впоследствии осуществлять свою репродуктивную функцию, забеременеть и родить полностью здорового малыша.
В качестве лечебных процессов проводят следующие разновидности оперативного вмешательства:
Криодеструкция в гинекологии
Проведение криодеструкции при помощи воздействия жидкого азота – используя специальный аппарат, пораженное место подвергают заморозке специфическим веществом, его температура составляет -1960С. Воздействие на увеличенную полость проводится в течение непродолжительного периода – всего несколько минут. Во время терапии могут присутствовать незначительный дискомфорт и болезненные ощущения.Конизация – проводится хирургическое вмешательство: иссечение пораженных мягких тканей по периметру в виде конуса. Обычно она выполняется электродом, который выглядит в виде треугольника. На последний подавался ток низкочастотного типа. В современной медицине ток был заменен на углекислый газ. В последнем случае процедура проводится 2-мя способами: лазером или радиоволновым методом. В первом случае процедура приводит к закупорке кровоточащих ран, нейтрализует лимфостазы. В любом случае методы, которые использует медицина на новом уровне, более продуктивны и менее болезненны, чем применение низкочастотного тока.Диатермокоагуляция кист наботового характера – на новообразование направляется низкочастотный ток, который подвергает разрушению внутреннее содержание патологии. Процедура проводится с помощью электрода и не вызывает сильных болезненных ощущений.Читайте также:Как проверить беременность с помощью градусника: измерение базальной температуры
При необходимости проводятся более радикальные методы воздействия, такие как экстирпация полости матки, при которой осуществляется подшивание, если полость выпадает или провисает в половых губах. В некоторых случаях приходится прибегать к пластическим хирургическим операциям по восстановлению мышечной структуры дна малого таза.
Народные методы
Дополнительно можно применять народную медицину. Но при лечении стоит помнить, что терапия лекарственными травами не заменяет назначенные лекарственные препараты.
Выделяют проверенные способы, благоприятно воздействующие на патологию:
Эвкалиптовые листья в лечении
Измельченная листва эвкалипта в объеме 2 ч. л. заваривается кипяченой водой до 200 мл. Средство кипятится, его следует настоять в течение 2-3-х часов. После жидкость процеживают и остужают, применяют в качестве спринцевания.В 200 мл кипяченой воды, предварительно остуженной, вводится 4 ч. л. измельченного цвета и листовых пластин календулы. Отвар настаивается в течение 1 суток и, процедив, применяется для спринцевания.
Существуют и другие рецепты, но они менее известны и не всегда эффективны:
Облепиховое масло – средство наносится на тампон и устанавливается в полость влагалища, ближе к поврежденному органу. Процедура длится не больше 3-х часов. Курс лечение – 15 применений, ежедневно.Корень алтея в измельченном виде, в объеме 1/2 ст. л. помещается в кипяток 200 мл. Кипятится на водяной бане в течение получаса. Настаивается и фильтруется. Спринцевание проводится 2 раза в 24 часа, в течение 7 дней.
Воздействие народными способами лечения используется только в качестве вспомогательных методов лечения. Перед любым использованием лекарственных трав следует проконсультироваться с лечащим доктором.
Таким образом, гипертрофия шейки матки является серьезной патологией. Если болезнь зафиксирована на первых этапах протекания, то проблема решается с помощью медикаментов или посредством применения упражнений Кегеля. В противном случае, при тяжелом протекании приходится прибегать к хирургии.
Причины, симптомы и лечение гипертрофии шейки матки

Многие пациентки узнают о том, что у них имеется гипертрофия шейки матки только при визите к гинекологу. Это происходит потому, что начальные стадии увеличения шейки матки не сопровождаются выраженными симптомами. А если и есть минимальная симптоматика, то женщины объясняют ее предменструальным синдромом или простудой.
Шейка здоровой рожавшей женщины:
- Имеет форму цилиндра с ровными контурами, однородной структуры.
- Плотно-эластической консистенции.
- Длина ее составляет примерно четверть от общей длины матки, то есть, около 3 см.
В разные дни менструального цикла шейка может немного менять свое положение относительно оси таза, немного размягчаться. В дни овуляции наружный зев приоткрывается, что при осмотре в зеркалах хорошо видно, и это называется «симптом зрачка».
Почему у некоторых женщин происходит гипертрофия шейки матки, каких видов она бывает, как можно заподозрить ее наличие? Также многих интересует, какое обследование необходимо пройти для подтверждения диагноза, при каких ситуациях надо лечиться? На все эти вопросы врач даст полную информацию.
Увеличение в объеме и удлинение влагалищной части шейки может сопровождаться опущением матки, а может быть самостоятельной патологией.
Причины

Часто причиной возникновения увеличения шейки являются другие заболевания матки. Вот примеры патологий, при которых появляется гипертрофия шейки матки:
- Один из вариантов миомы матки с низким расположением узлов (шеечная миома).
- Аденомиоз с наличием эндометриоидных включений в шейке.
- Воспаление матки с переходом на шейку или цервицит.
- Слабость связочного аппарата и мышц тазового дна с опущением матки.
- Онкологические заболевания органа.
Провоцирующими факторами могут быть:
- Наследственная предрасположенность.
- Возрастные климактерические особенности женского организма.
- Нарушения гормонального статуса.
- Не ушитые или неправильно ушитые разрывы шейки в родах.
- Травмы шейки во время абортов или других внутриматочных манипуляциях.
- Избыточная масса тела.
- Гиподинамия и сидячая работа.
- Постоянный подъем или перенос тяжестей.
- Хронические колиты с запорами.
Причины гипертрофии шейки матки могут быть сочетанными. Травмы шейки сопровождаются выворотом шеечного канала, инфицированием, отеком, нарушением кровоснабжения. В результате этого разрастается соединительная ткань, появляются рубцы, шейка увеличивается в размерах и деформируется.
Степени и виды
Степень опущения гипертрофированной шейки матки определяется при визуальном осмотре и влагалищном исследовании. В норме шейка располагается в верхней трети влагалища. А вот патология может быть трех степеней:
- При 1 степени наружный зев находится выше входа во влагалище.
- При 2 степени наружный зев на уровне входа во влагалище.
- При 3 степени гипертрофированная шейка выходит за пределы больших половых губ, видна при осмотре.
Матка при этом может находиться на своем месте, то есть ее опущения может не быть.
Гипертрофически измененной бывает как одна, так и обе губы шейки матки. Возможно удлинение одной или обеих губ без утолщения размеров. Это называется элонгация. В основе ее лежит увеличение мышечного слоя.
Для более полного понимания видов увеличения органа в объеме рассмотрим 2 пути. Гипертрофия – увеличение объема клеток без изменения их количества. Гиперплазия – увеличение клеточной массы за счет количества клеток. Эти 2 механизма могут сочетаться.
При гиперплазии цилиндрического эпителия внутри шеечного канала образуются железистые или фиброзные полипы, которые иногда выступают за пределы наружного зева благодаря наличию ножки. Множественные полипы (полипоз) вызывают утолщение шейки. Очень часто процесс сопровождается воспалением в канале шейки (эндоцервицит), что усугубляет гипертрофию.
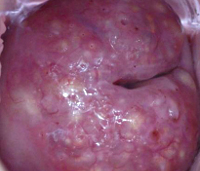
Хронический воспалительный процесс на влагалищной части шейки матки провоцирует другой вид гипертрофии. Протоки находящихся на шейке желез перекрываются плоским эпителием. Вследствие продолжающейся секреции желез и отсутствия оттока образуются многочисленные кисты до 3–6 мм в диаметре, слегка выступающие над поверхностью шейки (наботовы кисты). Отек и набухание тканей шейки ведет к погружению части кист в толщу шейки, вызывая ее гипертрофию.
Симптомы

При небольших степенях гипертрофии в начале заболевания симптомов может не быть. Да и в более поздних стадиях признаки заболевания минимальны и непостоянны:
- Периодически появляются ноющие боли внизу живота.
- Дискомфорт во время полового акта.
- Кровянистые сгустки при менструации.
- При 2–3 степени основной жалобой является ощущение опущения матки во влагалище, чувство дискомфорта в зоне промежности.
Неправильно было бы считать, что отсутствие симптомов говорит о безопасности гипертрофии. В каждом конкретном случае необходимо тщательное обследование и выбор единственно правильной тактики лечения. Ведь даже безобидная на первый взгляд гипертрофия 1 степени может быть препятствием для наступления беременности.
Сложность зачатия объясняется тем, что гипертрофированная, отечная шейка может служить препятствием для прохождения сперматозоидов через шеечный канал.
Диагностика
Комплексное обследование включает не только осмотр шейки матки в гинекологических зеркалах. Для постановки диагноза:
- Делается бимануальное влагалищное исследование, при котором врач оценивает размеры, консистенцию, подвижность шейки.
- Во время первичного осмотра берутся мазки на флору и атипические клетки, обследование на ЗППП, предпочтительнее методом ПЦР.
- Необходимо провести обследование на наличие вируса папилломы человека, особенно онкогенных серотипов.
- Для измерения размеров увеличенной шейки, оценки наличия полипов и кист и состояния внутренней структуры выполняется УЗИ.
- Необходима цервикоскопия, то есть осмотр канала шейки матки при помощи специального инструмента.
- Не обойтись в случае патологии шейки без кольпоскопии – осмотра при помощи оптического прибора под увеличением.
Кольпоскопия может выполняться в 2 вариантах: простая и расширенная. Ценность этого метода состоит в том, что есть возможность сделать прицельную биопсию и исследовать взятый материал гистологически.
По показаниям проводится обследование на гормоны. Иногда приходится прибегать к рентгенографии с применением контрастного вещества.
При проведении обследования необходимо дифференцировать обнаруженные изменения от рака шейки матки и шеечной беременности. В последнем случае цвет ее становится синюшным.
Лечение

В каждом конкретном случае врач назначает лечение, причем не только учитывая стадию и вид заболевания, но и наличие сопутствующей гинекологической патологии.
В целом, при гипертрофии шейки матки лечение сводится к следующему:
- Консервативные методы.
- Малоинвазивные хирургические.
- Более радикальная и пластическая хирургия.
Консервативные методы включают проведение противовоспалительной терапии с назначением:
- Антибиотиков.
- Нестероидных противовоспалительных препаратов.
- Иммунокорректоров.
- Антиоксидантов.
По показаниям применяются противовирусные средства. Местно назначаются вагинальные свечи с антибактериальным эффектом. По окончании курса следует принять меры к восстановлению микробиоценоза влагалища.
Все препараты подбираются врачом индивидуально. Курс приема также устанавливается отдельно для каждой женщины.
При небольших размерах шеечных миоматозных узелков можно начать лечение с гормональных препаратов, а именно гестагенов для снижения гиперэстрогении и предотвращении роста миомы.
К консервативной терапии ранних стадий гипертрофии шейки относится лечебная гимнастика. Целью упражнений является укрепление мышц тазового дна. Наиболее известен комплекс Арнольда Кегеля, успешно применяющийся более века. Подробное описание метода будет приведено ниже.
Малоинвазивные хирургические методы

Под хирургией в основном подразумевают пластическую коррекцию. В этом случае матка уменьшается в объеме, что дает возможность женщине забеременеть и родить ребенка.
- Криодеструкция жидким азотом. Замораживание выполняют жидким азотом температурой -196 градусов по Цельсию при помощи специального аппарата. Экспозиция воздействия составляет несколько минут, сопровождается незначительными болевыми ощущениями.
- Диатермокоагуляция наботовых кист. Эта операция подразумевает воздействие электрическим током низких частот, разрушающим кисту. Выполняется при помощи электрода. Диатермокоагуляция наботовых кист – процедура малоболезненна.
- Конизация шейки. Это операция, суть которой заключается в конусовидном иссечении тканей, расположенных вокруг цервикального канала. Ранее она выполнялась электродом треугольной формы, на который подавался низкочастотный электрический ток, и называлась диатермоконизация. Конизация шейки в современных условиях производится СО2.
К этим методам стоит прибегать при отсутствии воспалительных изменений на шейке.
Конизация, в свою очередь, бывает:
Оба метода (лазерная и волновая конизация) более щадящие по сравнению с диатермоконизацией, так как не влекут за собой грубых рубцовых изменений.
Стоит отметить, что удаленный конус направляется на гистологическое исследование. Операция проводится под обезболиванием. После отторжения струпа, которое сопровождается мутноватыми выделениями из половых путей, формируется новый цервикальный канал.
Более радикальные методики хирургического лечения:
- Экстирпация матки, подшивание матки при тяжелых степенях опущения и выпадения.
- Пластические операции по восстановлению мышц тазового дна.
Выбор объема оперативного вмешательства определяется степенью тяжести заболевания, возрастом пациентки, наличием родов в анамнезе, наличием или отсутствием половой жизни.
Народная медицина

Рецепты народной медицины применимы при наличии воспалительного процесса в виде цервицита или эндоцервицита. Наиболее известны спринцевания настойкой календулы, отваром эвкалипта:
Другие не менее действенные средства:
- Предлагается применять алтейный корень для спринцевания. 1 ч.л. на стакан воды в течение получаса варится на водяной бане, затем настаивается еще 2 часа, после чего процеживается. Спринцеваться стоит не более 5–7 дней. Можно использовать этот метод 2 раза в день.
- Десятилетиями в гинекологии используется облепиховое масло. Желательно применять натуральное масло первого холодного отжима. Оно вводится во влагалище на тампоне, который остается внутри не более 3 часов. 12–15 процедур достаточно для проведения противовоспалительной терапии.
Эти способы консервативного лечения можно использовать только в дополнение к основным видам лечения, назначенным доктором после проведения всестороннего обследования.
Нелеченная гипертрофия шейки матки чревата осложнениями в виде бесплодия, лейкоплакии, прогрессировании опущения, развития злокачественного процесса.
Лечебная гимнастика по Кегелю
Гимнастика предназначена не только для пациенток с проблемами гипертрофии и опущения шейки матки. Она полезна всем женщинам, независимо от возраста. Почему? Ответ очевиден.
Тренировка мышц тазового дна, являющихся интимными мышцами, важна во все периоды жизни женщины. Это может быть:
- Улучшение качества секса.
- Профилактика разрывов в родах.
- Профилактика опущения и выпадения матки.
- Профилактика воспалений и неудержания мочи в менопаузе.
С возрастом мышцы тазового дна теряют свою эластичность, дрябнут. Поддержание их тонуса – реальный путь предотвратить прогрессирование опущения шейки матки.
Когда и кому следует воздержаться от выполнения гимнастики:
- Беременным.
- При миоме матки (допустимо после согласования с врачом).
- При обострении хронических воспалительных заболеваний гениталий.
- При ЗППП.
- При кистах яичников.
Очень важно следить за правильностью выполнения упражнений.
Комплекс
Обязательно нужно запомнить, что перед началом занятий необходимо помочиться. Сами же упражнения выполняются по 5 минут, трижды в день.
Гимнастические упражнения можно выполнять в различных позициях:
- Лежа на спине с согнутыми и слегка раздвинутыми ногами. Одна рука на животе, другая под ягодицами.
- Лежа на животе, ноги слегка разведены и вытянуты. Под тазом валик или подушечка.
- Лежа на животе, одна нога согнута в колене.
- Стоя.
- Сидя на стуле.
В ходе выполнения упражнения необходимо сжать и поднять вверх мышцы тазового одна и удерживать 10 секунд, после чего расслабить на 10 секунд. Цикл повторять. Не надо задерживать дыхание. Начинать надо с 3 секунд, постепенно удлиняя время до 10 секунд.
Как узнать, что вы правильно выполняете упражнение? Попробуйте прервать струю мочи во время мочеиспускания на несколько секунд. Вот точно такие ощущения должны быть при выполнении упражнения. Второй критерий – субъективные ощущения либо контроль врача гинеколога.
Гимнастика по Кегелю состоит в сокращении и расслаблении мышц тазового дна 30–50 раз. Темп постоянно меняется: медленное ступенчатое сокращение, быстрое расслабление, и наоборот, быстрое сокращение, медленное ступенчатое расслабление. То и другое должно выполняться в быстром темпе.
После освоения упражнений и гимнастики можно продолжить занятия с тренажерами (шары Кегеля).
Профилактические меры

Кроме тренировки мышц тазового дна существует целый ряд мероприятий, помогающих снизить риск возникновения гипертрофии шейки. Некоторые из них просты и банальны:
- Не торопитесь начать половые отношения в подростковом возрасте.
- Не стремитесь к частой смене и большому количеству половых партнеров.
- Защищеный половой акт – правило, а не исключение.
- Своевременно и грамотно лечите генитальные инфекции.
- Бурный половой акт приводит к микротравмам шейки и риску хронической инфекции.
- Планируйте беременность, скажите «Нет!» абортам.
- Роды проводите в квалифицированном родовспомогательном учреждении. Во время родов строго выполняйте указания врача и акушерки, чтобы избежать разрывов шейки матки.
- Рациональное здоровое питание поможет избежать ожирения.
- Не поднимайте тяжести больше 5 кг.
- Посещение гинеколога каждые 6 месяцев. Кольпоскопия и сдача мазков на атипические клетки – закон.
- При обнаружении первых признаков неблагополучия пройдите тщательное обследование.
Научитесь прислушиваться к своему организму, не оставляйте без внимания даже незначительные отклонения, и организм ответит вам здоровьем и долголетием.
Гипертрофия шейки матки и беременность

Если желанная беременность наступила на фоне гипертрофии шейки матки, она может осложниться угрозой прерывания. Причиной угрозы может быть истмико-цервикальная недостаточность.
В родах возможны:
- Развитие аномалий родовой деятельности по типу слабости.
- Дистоция шейки вследствие рубцовых изменений.
- Травматизм матери и плода.
В ряде случаев беременную родоразрешают путем кесарева сечения.
Что касается вопроса лечения гипертрофии шейки во время беременности, то с большой осторожностью можно применять консервативные методы, приемлемые при лечении цервицитов.
Причины и лечение гипертрофии шейки матки
Гипертрофия шейки матки представляет патологическое изменение органа в сторону увеличения размера влагалищного сегмента. Причины заболевания могут заключаться в опухолевом росте тканей, гиперплазии, воспалении. Не исключены и физиологические этиологические факторы увеличения шейки. Состояние не во всех случаях является серьезной медицинской проблемой и требует обязательного лечения.

Что такое гипертрофия шейки матки
В каких случаях ставят диагноз «шейка матки гипертрофирована» или увеличена и что это такое?
Визуально матка напоминает перевернутую грушу, нижняя часть которой выступает в полость влагалища. Ее нижний сегмент выглядит как пустотелая трубка, длиной в 3-4 сантиметра. Внутренняя полость носит название цервикальный канал. Выстилающий его эпителий (эндоцервикс) содержит множество желез.
В некоторых случаях слой слизистой цервикального канала становится более толстым, вызывая увеличение и самой шейки матки. Она гипертрофируется. Но патологическое утолщение может инициировать разрастание и мышечной ткани.
Гипертрофия шейки матки не вызывает изменения клеток, поэтому причинами состояния могут выступать как простой рост мышечной ткани, так и развившиеся гиперпластические процессы. В некоторых случаях в формировании патологии задействованы оба механизма.
Гипертрофированная (увеличенная) шейка матки может встречаться при следующих состояниях:
• нарушениях гормонального фона;
• изменениях тканей, вызванных травмированием;
• выпадении матки и самой шейки;
• развитии в просвете цервикального канала миоматозных узлов и полипов.

Но в некоторых случаях причины, по которым сформировалась гипертрофия шейки матки, остаются медиками невыясненными.
Причины заболевания
Среди наиболее часто встречающихся причин гипертрофии шейки матки гинекологи выделяют две основных:
- изменения эпителия цервикального канала в результате гиперпластических процессов;
- увеличение массы мышечной ткани.
Гиперплазия слизистой цервикального канала, заканчивающаяся гипертрофией, может развиваться по нескольким причинам.
- Травмирование слизистой шейки матки, вызванное абортами, родами либо диагностическим выскабливанием. После любой травмы эндоцервикса начинается его физиологическое восстановление – процесс активного деления, необходимый для возобновления его травмированной области. В некоторых случаях толщина резервного эпителия превышает физиологическую норму, формируя локальное утолщение. Если этот процесс повторяется несколько раз подряд, то не исключено развитие гипертрофии шейки матки.
- Может иметь место и рубцовое утолщение, формирующееся в результате того же самого механического повреждения. Но рана в этом случае заживает путем рубцевания – разрастания элементов соединительной ткани.
- Следующая причина – сбой в гормональном фоне. Состояние тканей шейки матки во многом зависит от текущего уровня прогестерона и эстрогена. При развитии гормональной дисфункции эндоцервикс становится рыхлым и может значительно увеличиваться в объеме.
- Инфекционно-воспалительные процессы – следующая причина гипертрофии влагалищного сегмента шейки матки. Цервицит, имеющий инфекционное происхождение, – наиболее частая причина гипертрофии.

Воспаление достаточно часто вызывает развитие фолликулярной формы гипертрофии. Для патологии типичен сильный отек, провоцирующий закупорку желез. Из-за невозможности выхода, накапливающаяся слизь вызывает растягивание желез, которые трансформируются в образования – ретенционные (наботовы) кисты. Постепенно, по мере их погружения в слизистую цервикального канала, происходит и увеличение шейки.
Фолликулярная гипертрофия может формироваться на фоне эрозии, тогда кисты будут расположены в области влагалищного сегмента шейки матки, т.е. снаружи.
- Гипертрофию шейки матки может спровоцировать изменение в состоянии мышечной стенки. Причиной этого становится выпадение либо опущение органа. Чаще всего смещение матки происходит в результате возрастных изменений.У пожилых женщин поддерживающие орган мышцы малотазовой области становятся менее прочными, теряя свою эластичность. Вскоре при значительных нагрузках начинается смещение органа во влагалище.
- Не менее распространенной причиной гипертрофии становится миома. Миоматозные узлы в некоторых случаях располагаются очень низко, в области перешейка либо полностью размещаясь в шейке матки. По мере их роста происходит ее увеличение – шейка становится гипертрофирована.

Причиной патологии могут выступать и генетические факторы. Если в роду пациентки по женской линии уже имелись случаи развития заболевания, то риск его формирования значительно возрастает.
В некоторых случаях гипертрофия шейки матки развивается во время гестации. Причиной становится значительное изменение гормонального фона. Довольно часто увеличенная шейка диагностируется после родов и у кормящих мам. Состояние не признается медиками заболеванием, поскольку вызвано физиологическими причинами. Стабилизируется оно без лекарственной терапии после нормализации гормонального фона.
Лечение назначается в зависимости от причин заболевания.
Лечение патологии
 Гипертрофированная шейка матки лечения требует не во всех случаях. Основанием для выбора методики становится фактор, спровоцировавший заболевание, а также результаты диагностики. Лечение направлено не только на устранение самой патологии, но и ее первоначальной причины.
Гипертрофированная шейка матки лечения требует не во всех случаях. Основанием для выбора методики становится фактор, спровоцировавший заболевание, а также результаты диагностики. Лечение направлено не только на устранение самой патологии, но и ее первоначальной причины.
Поскольку заболевание провоцируется различными причинами, то методика лечения в каждом конкретном случае выбирается индивидуально. Все известные способы делятся на следующие:
- консервативные;
- хирургические, чаще всего применяются малоинвазивные технологии.
Оперативное лечение практикуется, когда гипертрофия спровоцирована смещением либо выпадением органа . Но в самом начале процесса возможна консервативная корректировка состояния. Здесь задействуют мероприятия, направленные на укрепление мышечного корсета малотазовой области. Больной назначается выполнение специализированного гимнастического комплекса.
В каждом конкретном случае подбираются определенные упражнения, помогающие в решении текущей проблемы. Как правило, они способствуют не только торможению дальнейшего смещения матки, но и укреплению поддерживающего ее мышечного каркаса.
Чаще всего гипертрофию шейки матки из-за ее опущения выявляют у женщин в климактерическом периоде.
Консервативное лечение пациенток предусматривает:
- профилактику атрофии слизистой влагалища;
- повышение ее эластичности.
Женщине в качестве лечения назначаются эстрогены для местного использования – гели, мази либо крема, а также их метаболиты.
Дополнительно больной будет рекомендовано соблюдение диеты. В рационе должно содержаться достаточное количество свежих овощей и фруктов, а также клетчатки, жидкостей. Последние необходимы для полноценного функционирования ЖКТ.
Лечение на поздних стадиях предполагает хирургическое вмешательство. Удаление матки проводится в исключительных случаях.
Изолированная форма гипертрофии шейки матки лечится при помощи пластической хирургии. Этому сегменту органа возвращают нормальный размер и восстанавливают проходимость цервикального канала, если имеется такая необходимость.
Малоинвазивные методики применяются в начале развития патологического процесса и при лечении состояний средней тяжести. Существуют следующие виды операций.
- Криодеструкция – заморозка при помощи жидкого азота участков гиперплазии. Длительность экспозиции пораженной области – несколько минут. Процедуре сопутствует незначительный дискомфорт.
- Вскрытие наботовых кист.
- Конизация шейки. Лечение проводится с обязательным обезболиванием. В ходе манипуляций хирург иссекает увеличенные ткани вокруг цервикального канала. Ранее методика осуществлялась посредством низкочастотного тока (диатермоконизация). Сегодня используется лазерный скальпель .

Конизация делится на две разновидности.
- Лазерная. Методика позволяет избегать массивного кровотечения, поскольку лазер не только удаляет ткани, но и сразу же коагулирует поврежденные сосуды.
- Радиоволновая. Не менее эффективный способ лечения. Проводится при помощи аппарата «Сургитрон».
Обе разновидности конизации не сопровождаются образованием рубцовых тканей, что типично для диатермоконизации. Удаленные ткани обязательно отправляются на гистологию.
Лечение рецептами народной медицины может применяться только в том случае, если гипертрофия шейки матки была вызвана ее воспалением (цервицит или эндоцервицит). Хорошие результаты дают орошения влагалища настоем календулы и отваром эвкалипта.
- На 200 мл остуженной кипяченой воды берется 2 ст.л. готовой настойки календулы. Ее можно купить в аптеке.
- 1 ст.л. измельченных листьев эвкалипта заварить в 200 мл кипятка. Настоять, отфильтровать, остудить и использовать для спринцевания влагалища.
Менее распространенные, но эффективные способы лечения.
- 1 ч.л. измельченного корня алтея заливается 200 мл воды. Варить смесь на водяной бане 30 мин. Затем настоять 2 часа и отфильтровать. Проводить орошения дважды в сутки. Длительность курса – неделя.
- Тампонирование с облепиховым маслом. Средство наносится на тампон и помещается во влагалище как можно ближе к шейке матки. Длительность сеанса – 3 часа. Продолжительность лечения – 15 процедур.

Народные способы лечения не должны исключать подобранную гинекологом медикаментозную терапию. Они являются только вспомогательными видами.
Наиболее часто диагностируют бесплодие, опущение органа, лейкоплакию и дисплазию.
Диагностика и лечение гипертрофии эпителия шейки матки
Гипертрофия шейки матки – это гинекологическая проблема, связанная с увеличением размеров части репродуктивного органа из-за чрезмерного нарастания соединительнотканных волокон. Женщинам рекомендуется проходить профилактический осмотр у гинеколога не реже двух раз в год.
 Гипертрофия эндометрия
Гипертрофия эндометрия
Это нужно делать даже при отсутствии подозрительных симптомов и дискомфортных ощущений, ведь многие заболевания протекают длительное время бессимптомно, включая онкологию.
Что же такое гипертрофия
В Международной Классификации Болезней (МКБ 10) заболеванию присвоен код N88.4. Патологический процесс характеризуется увеличением размеров репродуктивного органа в результате разрастания мышечных или соединительных тканей. При гипертрофии отмечается повышенное количество клеток в волокнах, которые больше нормальных размеров.
 Разрастание эндометрия
Разрастание эндометрия
Опущение репродуктивных органов – основная причина гипертрофии шейки матки, а что это за процесс, рассмотрим детально.
Во время него происходит смещение книзу, провоцируя удлинение влагалищной части. На последних стадиях гипертрофированная шейка выступает за пределы наружных половых органов.
Если своевременно не начать лечение, у женщины постепенно разовьются осложнения.
В репродуктивном возрасте отмечается невозможность беременности, механическое бесплодие. При менопаузе, наступающей после 50 лет, диагностируется атрофия шейки матки. Она напрямую связана с естественным старением организма и увяданием детородной функции.
Виды и стадии заболевания
Когда женщинам диагностируют атрофию шейки матки, разбираться, что это такое нужно с определения стадий и форм заболевания. Первично степень определяется гинекологом в ходе визуального осмотра половых органов, а также влагалищного исследования на кресле с использованием зеркал.
Нормой считается расположение шейки матки в верхней трети влагалища. Специалисты выделяют три стадии патологии:
- Локализация наружного отверстия выше входа во влагалище.
- Локализация наружного отверстия на уровне входа во влагалище.
- Выход гипертрофированной шейки за пределы больших половых губ, что видно при визуальном осмотре.
Матка может быть опущенной, либо располагаться на своем физиологическом месте. Изменениям подвергается одна или обе половые губы шейки, утолщение не отмечается, возможно, удлинение органа. Такое состояние называют элонгацией. Оно развивается в результате увеличения мышечного слоя. Врачи выделяют несколько форм заболевания.
Фолликулярная форма
Представленный вид патологического процесса, как и некоторые другие, развивается в результате увеличения размеров секреторных клеток эпителия с их последующей закупоркой. В результате этого нарушается отток специфического секрета. На этом месте появляются фолликулы или кисты, прорастающие вглубь тканей.
В результате такой трансформации отмечается увеличение размеров маточной шейки. Контуры части репродуктивного органа грубеют, становятся жесткими.
Если прогрессирует воспалительный процесс, не исключено нагноение. Это состояние считается опасным, поскольку не исключается вероятность разрыва фолликула и вытекания экссудата.
Мышечная форма
Гипертрофироваться (атрофироваться) и опускаться могут органы малого таза. Мышечная форма патологии зачастую диагностируется у женщин, которые уже рожали, либо находятся в пожилом возрасте. Основная причина кроется в слабости волокон, поддерживающих внутренние органы в естественном анатомическом положении.
Заболевание имеет три стадии прогрессирования:
- на первом этапе отмечается незначительное опущение маточной шейки в полость влагалища (незаметно во время визуального осмотра, диагностируется только при обследовании с зеркалами);
- на второй стадии продолжается смещение органа книзу, при этом он располагается практически у половой щели, но не выходит за ее пределы;
- на последнем этапе прослеживается чрезмерно низкое расположение органа.
В ситуации, когда орган выходит за пределы половых губ, врачи диагностирую выпадение. Эта патология не поддается медикаментозному лечению и требует срочного хирургического вмешательства.
Железистая форма
В большинстве клинических случаев главными причинами развития железистой формы патологии выступают прогрессирующие хронические заболевания воспалительного характера.
Шейка матки покрыта выстилающей (слизистой) оболочкой. Главной ее составляющей являются множественные железистые структуры.
Под воздействием некоторых негативных факторов они расширяются. В результате этого начинает развиваться патологическое изменение размеров органа.
Нередки случаи, когда при железистом виде заболевания у женщин выявляли кистозные формирования. При этом в диагнозе будет указана железисто-кистозная форма.
 Вид гипертрофированных желез под микроскопом
Вид гипертрофированных желез под микроскопом
Кистозная форма
Наиболее распространенный тип патологии. Процесс развития сопровождается появление кист. Эти новообразования имеют доброкачественный характер.
По внешнему виду напоминают продолговатую капсулу с плотной структурой, внутри находится жидкостная составляющая. Причина заболевания – закупорка слизистых желез в органе.
Так же, как и при фолликулярной форме, эта разновидность гипертрофии характеризуется нарушением оттока секрета, что приводит к формированию наботовых кист.
Они имеют небольшой размер и чаще множественные, нежели единичные, не исключено их слияние в одно новообразование. Спровоцировать патологию может хроническое воспаление или нарушение гормонального фона.
Рубцовая форма
При проведении диагностических или лечебных гинекологических процедур существует вероятность травмирования слизистой оболочки. Во время нарастания нового эпителия, когда происходит заживление, могут сформироваться рубцы в области шейки матки. Они отличаются малой эластичной и повышенной плотностью.
Еще одной причиной развития данной формы атрофии считаются роды, при которых нарушается целостность тканей промежности (происходит разрыв).
Сюда можно отнести выскабливания и искусственное прерывание беременности (аборт). Поскольку возможно нарушение процесса естественной регенерации, нарастает рубцовая ткань, поэтому размеры шейки матки увеличиваются.
 Лечение рубцовой деформации
Лечение рубцовой деформации
Причины
Гинекологи определяют широкий список негативных факторов, под воздействием которых развивается гипертрофия шейки. Они касаются всего организма в целом.
Если рассматривать физиологические причины, то они связаны с анатомически низким расположением половых органов.
Изменяет структуру эндоцервикса (слизистой оболочки) такое женское заболевание как миома. Опухоль доброкачественного характера может располагаться перед шейкой матки, либо же на самом органе.
Провокаторами всегда выступают различные патологии хронического типа, если они воздействуют на зону расположения шейки.
Воспалительный процесс в цервикальном канале, который больше известен под названием цервицит, не всегда самостоятельный. Он может свидетельствовать о развитии гипертрофии шейки матки, поэтому важно пройти тщательное гинекологическое обследование. И последней, но не менее значимой, причиной считается генетическая предрасположенность, то есть, заболевание может передаваться по наследству.
 Цервицит может приводить к гипертрофии органов женской репродуктивной системы
Цервицит может приводить к гипертрофии органов женской репродуктивной системы
Симптомы
Данное заболевание относится к тем патологиям, которые характеризуются скрытым характером течения. На протяжении длительного времени она может себя никак не проявлять, а затем диагностируется случайно в ходе планового гинекологического исследования, если врач тщательно осмотрел органы и заметил опущение.
Для определения степени тяжести патологии врач проводит визуальную оценку и выполняет действия, провоцирующие напряжение мышц влагалища.
Разработка тактики последующей терапии напрямую зависит от степени опущения репродуктивного органа. При наличии сопутствующих заболеваний возможна симптоматика в виде неприятного запаха, зуда и жжения, боли внизу живота и при интимной близости, бесплодия.
 Боль и жжение в интимной области – один из признаков гинекологических заболеваний
Боль и жжение в интимной области – один из признаков гинекологических заболеваний
Диагностика заболевания
Первичный диагноз выставляет врач на основании визуального гинекологического осмотра. Для его подтверждения назначается ряд дополнительных обследований. При подозрении на кистозную и фолликулярную форму показано проведение кольпоскопии, цитологического анализа, рентгенографии и ультразвукового скрининга.
Благодаря такой диагностике удается точно установить размеры матки, ее расположение относительно других внутренних органов. Обязательно проводится дифференциация с шеечной беременностью, что позволяет исключить вероятность врачебной ошибки и назначения неподходящего лечения.
Как лечить гипертрофию шейки матки
Изначально точно выставляется диагноз, а также определяется тип патологического процесса. На основании полученных данных врач предложит схему, того, как будет лечить гипертрофию.
В учет принимаются особенности организма пациентки и клинической картины, присутствующие заболевания, степень тяжести патологии.
В зависимости от этого определяется консервативная или оперативная тактика лечения.
Если заболевание выявлено на первой стадии, тогда устранять его будут посредством выполнения предложенного комплекса гимнастических упражнений.
 Криодеструкция – лечение запущенной формы заболевания
Криодеструкция – лечение запущенной формы заболевания
Важно помнить, что пациенткам запрещается поднимать вес, массой более 5 кг.
Медикаментозная терапия
Основу консервативного лечения составляют медикаменты антибактериальной и противовоспалительной группы, а также гормональные препараты.
Неосложненная гипертрофия устраняется путем повышения эластичности мышечных волокон органов малого таза. Комплекс может содержать лекарства, в которых присутствует эстроген. Они выпускаются в виде свечей, мазей, гелей, таблеток.
В зависимости от причины патологии, лечить ее могут противовирусными препаратами, которые убивают патогенные микроорганизмы и антибактериальными суппозиториями. Чтобы не допустить развития дисбактериоза влагалища, обязательно необходимо принимать назначенные специалистом лактобактерии.
Оперативное лечение
При отсутствии эффективности консервативной терапии, либо же, патологический процесс осложненный, диагностирован на последней стадии, показано проведение оперативного лечения.
В основном это необходимо тогда, когда наблюдается частичное выпадение органа за пределы половых губ.
Специалисты проводят полное удаление матки только в экстренных ситуациях, в большинстве клинических случаев с проблемой удается справиться посредством пластической хирургии.
Если применяются малоинвазивные методики, это позволяет не только уменьшить объем матки, но и в последующем осуществить репродуктивную функцию (родить здорового ребенка).
 Оперативное вмешательство – крайний метод лечения заболевания
Оперативное вмешательство – крайний метод лечения заболевания
Три основных способа хирургического лечения:
- Криодеструкция. Воздействие на пораженную зону критически низкими температурами (обработка жидким азотом). Во время процедуры возможны болезненные или дискомфортные ощущения.
- Конизация. Конусообразное иссечение пораженных тканей по периметру при помощи специального электрода. Есть лазерная и радиоволновая методика, основным достоинством которых считается низкий уровень травматизма и моментальная закупорка кровоточащих ран.
- Диатермокоагуляция. Используется при выявлении наботовых кист. Разрушение внутреннего секрета в образовании происходит посредством низкочастотного тока. Манипуляция не вызывает выраженных болезненных ощущений.
Если имеются показания, тогда проводится радикальное хирургическое вмешательство. Зачастую это экстирпация (удаление) матки. Назначается при выпадении органа и осуществляется посредством подшивания шейки к стенке органа.
Прогноз и профилактика гипертрофии шейки матки
При отсутствии своевременного лечения прогноз на выздоровление неблагоприятный. В запущенной форме патология становится причиной развития механического бесплодия у женщин.
Поскольку сперматозоиды не будут иметь возможности проникнуть сквозь увеличенные ткани к яйцеклетке, оплодотворение не происходит.
В основу профилактики заболевания заложено предупреждение возникновения различных негативных факторов, которые могут спровоцировать возникновение опухолевых новообразований.
Не менее важно исключать интимную близость в молодом возрасте (подростковом), минимизировать количество половых партнеров.
Гипертрофия цервикального канала – серьезное и опасное заболевание, если его не диагностировать своевременно. На начальных этапах справиться с патологией можно при помощи гимнастики и консервативного лечения, в запущенных случаях потребуется выполнение хирургического вмешательства. Поэтому нужно следить за здоровьем репродуктивной системы и регулярно посещать гинеколога.
Гипертрофия шейки матки
Гипертрофия шейки матки – увеличение объема влагалищной части шейки матки, связанное с избыточным развитием соединительнотканной стромы, не сопровождающимся количественными и структурными изменениями клеток. Гипертрофия шейки матки может сопровождаться периодическими болями внизу живота, болезненностью при половом акте, полименореей, белями, ощущением выпадения половых органов, бесплодием. Диагноз гипертрофии шейки матки основан на данных кольпоскопии, гормонального исследования, УЗИ органов малого таза с цервикометрией. В лечении гипертрофии шейки матки применяют диатермокоагуляцию, электроэксцизию, криодеструкцию, ампутацию шейки матки, реконструктивную пластику.
Общие сведения
Гипертрофия шейки матки – изменение размеров шейки матки за счет утолщения стенок и ее элонгации (удлинения). Гипертрофия может затрагивать одну или обе губы влагалищной части шейки матки. При малой степени гипертрофии возможно удлинение только передней части шейки матки, которая выступая вперед, прикрывает заднюю губу. При значительных размерах гипертрофии наружный зев шейки матки выдвигается из половой щели. Гипертрофия шейки матки может наблюдаться как при нормальном положении матки, так и при опущении ее дна. Данное состояние не оказывает прямого влияния на быстроту наступления беременности, но косвенно, как проявление другой гинекологической патологии, может снижать фертильность и повышать возможность осложнений в период гестации.

Причины
Гипертрофия шейки матки может быть следствием различных патологических процессов, однако иногда может быть обусловлена генетической предрасположенностью и анатомическими особенностями строения внутренних половых органов женщины.
Чаще гипертрофия шейки матки формируется на фоне стойкого воспалительного процесса слизистой цервикального канала (эндоцервицита), перехода воспаления на более глубокую строму с развитием хронического цервицита. Длительно протекающее воспаление вызывает уплотнение и утолщение шейки матки. Из-за отека и набухания тканей шейки матки происходит облитерация выводных протоков желез с нарушением оттока секрета и образованием небольших, до 6 мм в диаметре, тонкостенных ретенционных пузырьков – наботовых кист. Пузырьки, заполненные прозрачным секретом, могут полностью погружаться в разбухшую строму, формируя фолликулярную форму гипертрофии.
Кроме воспаления, гипертрофия может быть спровоцирована неоднократным повреждением шейки матки в процессе родов или при абортах (в отсутствии полноценного лечения микротрещин и разрывов). При этом возникает выворот слизистой оболочки цервикального канала в полость влагалища. Воздействие неблагоприятной кислой среды влагалища на эндоцервикс приводит к появлению отека, увеличению и уплотнению слизистой и подлежащих тканей, разрастанию эпителия, появлению патологических выделений с возможной примесью гноя или крови.
Регенерация тканей цервикального канала и стромы на месте повреждений протекает с образованием рубцов, приводящих к увеличению размеров шейки матки, потере свойственной ей эластичности. Посттравматическое нарушение трофики, микроциркуляции и обменных процессов гипертрофированной шейки матки создают благоприятные условия для развития инфекции, способствуя рецидивированию воспаления, развитию фоновых предраковых заболеваний. Изменения гормонального фона, а также расположенные вблизи или с захватом шейки матки миоматозные узлы (пришеечные и шеечные) также могут становиться причиной ее гипертрофии.
Симптомы гипертрофии шейки матки
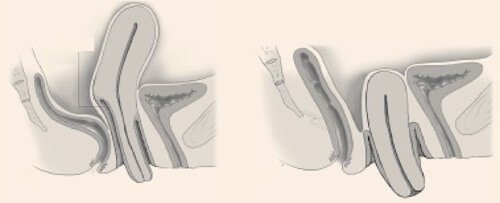
Формирование гипертрофии шейки матки проходит несколько этапов:
- I стадия – наружный зев шейки матки расположен выше половой щели;
- II стадия – наружный зев опускается на уровень половой щели, но не выступает за ее пределы;
- III стадия – гипертрофированная шейка матки выходит за границы половых губ.
На начальной стадии развития гипертрофия шейки матки клинически ничем не проявляется и в последующем не имеет специфически выраженных симптомов. В случае длительной гипертрофии шейки матки пациентку могут беспокоить непостоянные, периодически возникающие неприятные ощущения или тянущие боли в нижней части живота, области паха и крестца, болезненность при половом акте, гиперполименорея, бели. Может иметь место бесплодие без очевидных причин. Основным симптомом II –III стадии гипертрофии шейки матки выступает ощущение провисания или выпадения внутренних половых органов.
Диагностика
При гипертрофии шейки матки выполняется комплексное гинекологическое обследование, включающее осмотр с помощью зеркал, простую и расширенную кольпоскопию, оценку гормонального статуса, УЗИ органов малого таза с цервикометрией, цитологическое исследование мазков из шейки матки.
Дополнительно могут использоваться цервикоскопия, диагностическое выскабливание цервикального канала, прицельная биопсия шейки матки, ПЦР – диагностика. Визуализация позволяет провести оценку состояния внутренних половых органов, определить размеры и структуру шейки матки, ее расположение относительно других органов малого таза, особенности кровотока, изменения эндоцервикса. Дифференцируют гипертрофию шейки матки от рака шейки матки, внематочной шеечной беременности.
Лечение гипертрофии шейки матки
Методы лечения шейки матки подбираются гинекологом индивидуально, с учетом характера фоновой патологии, провоцирующей заболевание. При легкой степени гипертрофии шейки матки в отсутствие факторов риска показаны наблюдение с ежегодной кольпоскопией, запрет на поднятие тяжестей (более 5 кг). При гипертрофии шейки матки в сочетании с воспалительным процессом цервикального канала или шеечной миомой в гинекологии используется консервативная тактика – антибиотикотерапия, интенсивная иммуностимуляция или гормонотерапия. При гипертрофии шейки матки эффективно применение малоинвазивных техник – диатермокоагуляции, электроэксцизии и криодеструкции избыточной ткани. Вскрытие наботовых кист не всегда результативно и противопоказано при остром и подостром воспалении. К перспективным способам лечения гипертрофии шейки матки относят радиоволновую конизацию.
При значительной гипертрофии показано хирургическое вмешательство – частичная резекция, ампутация (клиновидная, конусовидная, высокая) или полное удаление шейки матки, а также реконструктивно-пластическая коррекция с обязательной кольпоперинеолеваторопластикой. Важно определить оптимальное количество ткани, подлежащей иссечению. Операция позволяет уменьшить длину и объем шейки матки, повысить репродуктивный потенциал и восстановить сексуальную активность. При резкой гипертрофии шейки, сочетающейся с выпадением матки, у пациенток, не планирующих деторождение, проводится гистерэктомия (удаление матки) вместе с удалением шейки.
Прогноз и профилактика
В отсутствие лечения гипертрофии шейки матки может иметь негативные последствия. Запущенные случаи могут привести к механическому или гормональному бесплодию, кровотечению (при миоме шейки матки или самопроизвольном прорыве наботовых кист), дистрофической трансформации, развитию лейкоплакии шейки матки и предраковых состояний.
Профилактика основана на предупреждение заболеваний шейки матки, рациональном питании, занятиях спортом, (включая упражнения Кегеля для укрепления мышц тазового дна в период беременности и после родов), бережном ведении родов во избежание родовых травм, своевременном лечении воспалительных процессов цервикса.
Гипертрофированная шейка матки – лечение и причины
Привет всем, дорогие читатели! Многие женщины сталкиваются с такой проблемой, как гипертрофированная шейка матки. При этом значительно увеличивается объем шейки, что сопровождается опущением и выпадением органа.
Длина и размеры шейки матки могут достигать огромных размеров. Такое явление требует серьезного внимания и лечения.
В этой статье мы поговорим о том, что это такое и что делать при гипертрофии. Приглашаем вас посетить курс «эрозия шейки матки» [urlspan]по этой ссылке[/urlspan], из которого вы узнаете все о методах решения данной проблемы.
В некоторых ситуациях при диагностике гипертрофии уточняется, что матка не опущена, но шейка настолько изменена, что выходит наружу половых органов женщины. Данное состояние лечится только хирургическим путем.

Часто пациенток беспокоят неприятные симптомы: чувство свисания органа, сильная боль, локализирующаяся в поясницу.
Бывает, что видоизменяется лишь передний участок влагалища, который будет выглядывать наружу и прикрывать заднюю губу из-за больших размеров.
Гипертрофия шейки матки – причины
Причины гипертрофии обусловлены воздействием множества факторов, среди которых низкое расположение органов и частые заболевания эндоцервикса. Миома является одной из причин данного явления.
Очень важную роль в развитии гипертрофии играют кисты и генетическая склонность. Гипертрофия возникает вследствие хронических воспалений. При этом врастают ткани шеечного канала, что способствует закупорке проходов.
К сожалению, болезнь может привести к бесплодию. При этом наблюдается увеличение размеров шейки, что происходит по причине гиперплазии и гипертрофии.
Клиническая картина
Симптоматика заболевания длительный период времени никак не проявляется. Часто женщины не замечают абсолютно никаких признаков. Патология диагностируется с помощью тщательного осмотра, при котором видно изменения размеров шейки.
Одним из важных факторов становится выявление стадии опущения. Проверяется данное состояние доктором при визуальном осмотре и с помощью специального напряжения мышц женщиной.
Опущение шейки делится на три стадии:
- Наружный зев расположен на несколько сантиметров выше половых губ.
- Зев расположен на уровне половых губ.
- Зев выходит за пределы интимных губ.
Для выбора тактики терапии очень важно определить степень опущения. Если при первой стадии можно устранить дефект при помощи специальных упражнений, то в третьей стадии требуется непременное хирургическое вмешательство.
При продолжительном протекании болезни, которая перешла в хроническую форму, женщины жалуются на такие симптомы: неприятные ощущения в паху, чувство выпадения шейки наружу, болезненность при половом контакте, бесплодие, тупые боли внизу живота.
Диагностика
Диагностика гипертрофии проводится после визуального осмотра пациентки при помощи зеркал и пальпации. Дополнительно применяется ультразвук и рентген с применением контраста. Очень информативной является кольпоскопия, цитологический анализ и биопсия.
Эти диагностические методики определяют не только точные размеры органа, но и выявляют ее размещение.
Нужно обязательно проводить дифференциальную диагностику от шеечной беременности. Это проявление при внематочной беременности, когда эмбрион смещается в шейку, вследствие чего она становится отечной и увеличивается.
Гипертрофированная шейка матки – Лечение
Лечение будет зависеть от характера патологического процесса, который поспособствовал развитию гипертрофии. Методики терапии, в большинстве случаев, консервативные.
В тяжелых случаях делается операция или безболезненные манипуляции, такие, как криодеструкция и диатермокоагуляция.
Перед любой тактикой лечения назначается диагностика с помощью кольпоскопии. Доктор назначает щадящие и надежные способы лечения, если гипертрофия спровоцирована миомой или воспалительным процессом.
А при первой стадии может помочь лечебная гимнастика, укрепляющая мускулатуру органов малого таза. Не стоит поднимать вес более 5 кг.

Чтобы устранить воспаление, показано антибактериальное лечение и укрепление иммунной системы. Для лечения миомы нужно принимать гормональные средства.
Хирургическая методика лечения представляет собой пластическую коррекцию. В ходе манипуляции уменьшаются размеры органа с сохранением детородной способности и восстановлением сексуальной активности.
Иногда применяется диатермокоагуляция, воздействие на ткани электрическим током и прижигание посредством криодеструкции.
В тяжелых запущенных случаях делается пластическая операция по возобновлению физиологического соотношения интимных органов, проводится удаление шейки или матки, если женщина не желает сохранять репродуктивную функцию.
Гипертрофированная шейка матки лечится в домашних условиях. Эффективность лечения народными средствами не доказана, хотя в отдельных случаях (например, при эндоцервиците) могут помочь тампоны с соком алоэ и облепиховым маслом. Курс терапии длится от двух недель до месяца.
Гипертрофия шейки матки – профилактика
Профилактические мероприятия гипертрофии заключаются в предупреждении опухолевых процессов, своевременном лечении эрозии, дисплазии и воспалений шейки матки. Основой хорошего здоровья является исключение половых связей в очень раннем возрасте.
Серьезный подход к выбору сексуальных партнеров исключает риск заражения ИППП.
К примеру, вирус папилломы человека может находиться в организме и длительный период времени не давать о себе знать. В это время зараженный человек является носителем инфекции ВПЧ, которая легко передается через кожный контакт.
Очень важно следить за состоянием женщины после родов и своевременно лечить осложнения.
Каждая женщина должна проходить осмотр у лечащего гинеколога как минимум один раз в полгода. Регулярно сдавать анализы крови и мазки из шейки матки.
Такие методики будут полезными не только для профилактики болезни, но и для раннего обнаружения серьезных патологий женской репродуктивной системы, а значит и предотвращения осложнений.
Прогноз гипертрофии
 Если вовремя не вылечится гипертрофированная шейка матки, прогноз достаточно печален. Тяжелая стадия гипертрофии приводит к бесплодию. Мужским половым клеткам будет сложно попасть в измененную в размерах шейку матки, поэтому шансы на оплодотворение минимальны.
Если вовремя не вылечится гипертрофированная шейка матки, прогноз достаточно печален. Тяжелая стадия гипертрофии приводит к бесплодию. Мужским половым клеткам будет сложно попасть в измененную в размерах шейку матки, поэтому шансы на оплодотворение минимальны.
В связи с заболеванием появляется нарушение состояния эпителия, что приводит к гормональному нарушению. Если это случается, тогда беременность становится невозможной.
При гипертрофии шейки матки увеличивается объем цервикса, что приводит к кровотечению, появлению миоматозных узлов, лейкоплакии и других заболеваний, даже раку.
Все это способствует рецидиву воспалений и изменениям тканей. Также наблюдаются разрывы кист и дистрофические нарушения.
Помните, что внимательное отношение к себе, регулярный осмотр у гинеколога, может предотвратить развитие множества гинекологических проблем, в том числе и гипертрофирования шейки матки.
Подписывайтесь на наши обновления и не забывайте делиться с информацией в социальных сетях.
Всего хорошего! Будьте здоровы!
Диагностика и лечение заболеваний шейки матки видео
Понравилась статья? Поделись с друзьями в соц.сетях:


