Как применять пивные дрожжи для роста волос и укрепления ногтей
Пивные дрожжи являются одной из популярных биологических добавок, улучшающих состояние кожи, волос и ногтей. Они содержат множество полезных веществ и ценных витаминов, благотворно влияющих на организм человека. После их употребления кожа становится более здоровой, проходят угри и другие высыпания, значительно улучшается состояние волос, они перестают выпадать и начинают активно расти. Положительно влияют дрожжи и на ногти, делая их крепче.
Пивные дрожжи представляют собой биологически активную добавку, основу которой составляют микроскопические грибки, однако не следует их путать с обычными дрожжами. В большом количестве в них содержатся аминокислоты и микроэлементы, поэтому их можно использовать в качестве медицинского средства против выпадения волос и для укрепления ногтей. Пивные дрожжи на 60% состоят из аминокислот, в число которых входят аргинин, треонин, лизин, серин, и гистидин. Белок, содержащийся в этом продукте, легко и практически полностью усваивается человеческим организмом.
Такая биологическая добавка содержит полезные минеральные вещества:
- марганец;
- железо;
- медь;
- цинк;
- фосфор;
- сера;
- калий.
Сейчас в продаже появились продукты с усовершенствованным составом, где, помимо основных микроэлементов, содержится селен. Такие средства способствуют продлению молодости и полезны для устранения признаков старения. Также в состав дрожжевых препаратов входят необходимые витамины. В их числе практически все витамины, принадлежащие к группе В. Они особенно необходимы для поддержания здоровья нервной системы и регенерации клеток.

Эту биологическую добавку употребляют в первую очередь для решения косметических проблем, таких как угревая сыпь, выпадение волос или ломкие ногти. Пивные дрожжи делают локоны сильным и блестящими, ногти после них становятся крепкими, а кожа очищается от высыпаний.
Поскольку в веществе содержится большое количество витаминов группы В, его полезно употреблять для улучшения работоспособности и иммунитета. Оно особенно необходимо людям, придерживающимся вегетарианской диеты. Этот продукт восполняет дефицит белка, укрепляет нервную систему, снижая влияние стрессовых ситуаций на здоровье. Препараты на основе дрожжевых грибков помогают лечению таких болезней, как экзема и псориаз, улучшают обмен веществ и стимулируют процессы метаболизма.
Многие женщины боятся употреблять пивные дрожжи, считая, что они способствуют увеличению веса, так как обладают высокой калорийностью: 452 ккал на 100 г продукта. Но такое мнение ошибочно, препарат не вызывает ожирения. Побочное действие в этом случае проявляется в виде усиления аппетита, но если держать его под контролем, вес не увеличится.
Противопоказаниями для употребления этой биологической добавки являются:
- подагра;
- кандидоз;
- почечная недостаточность;
- болезни грибкового характера;
- индивидуальная непереносимость.

Препараты с пивными дрожжами в продаже бывают в виде таблеток, капсул и в форме порошка. Для общего оздоровления организма, улучшения состояния ногтей и волос рекомендуется принимать их в виде таблеток и капсул, так как их проще всего дозировать. Суточная норма для взрослого человека – 3 таблетки, которые употребляют перед основными приемами пищи, запивая большим количеством воды. Курс рассчитывается индивидуально – в зависимости от состояния здоровья – и составляет, согласно инструкции по применению, от 14 дней до 2 месяцев.
Из дрожжей в виде порошка удобно делать укрепляющие маски для оздоровления волос. Их можно готовить и из таблеток дрожжей, если их предварительно растолочь. Наиболее популярные рецепты масок:

Приобрести пивные дрожжи можно в любой аптеке, такие БАДы выпускают многие фармацевтические компании. Наибольшей популярностью пользуются препараты с обогащенным составом, в которых содержатся полезные добавки, например, цинк, селен или сера. Такие продукты позволяют воздействовать на организм комплексно, не только улучшая состояние волос и ногтей, но и насыщая его необходимыми минералами.
Наибольшее признание получили следующие препараты:
| Название | Описание | Фото |
| Нагипол 1 | Кроме автолизата дрожжей, в составе содержатся витамины группы В, аскорбиновая кислота и токоферол, селен и цинк. Препарат рекомендуется употреблять по 1 таблетке трижды в день после еды |  |
| Эвисент | Представляет собой препарат пивных дрожжей с серой. Способствует укреплению и росту локонов. Рекомендуется употреблять по 3 таблетки в день |  |
| Пивные дрожжи ЭКО-МОН | Эти пивные дрожжи в своем составе содержат дополнительно селен и особенно рекомендуются женщинам для сохранения молодости кожи и волос. Употреблять их нужно дважды в день по 1 таблетке в течение 1 месяца |  |
Для максимальной эффективности, усиления роста и укрепления волос и ногтей необходимо принимать все препараты, точно соблюдая инструкцию по применению. Не допускается прерывать лечение, увеличивать или уменьшать дозировку. Окончив курс, следует сделать перерыв на 1 месяц. Хранить дрожжи в таблетках нужно в сухом месте, так как при попадании влаги начинается процесс ферментации.
Можно ли есть фасоль при панкреатите
К выбору продуктов при составлении рациона при воспалительных заболеваниях поджелудочной железы подходите тщательно. Для употребления выбираются рецепты диетических блюд, которые щадящим образом действуют на воспаленный орган. Диета должна максимально снизить ферментативную активность железы. Несмотря на ценность питательных веществ, которые находятся в составе бобовых, фасоль при панкреатите вводить в меню нежелательно. Но существуют некоторые тонкости, когда фасоль употребляется.

В каком виде употребляется фасоль при панкреатите
Несмотря на полезный состав, в который входит легкоусвояемый белок и большое количество витаминов и минералов, продукт содержит огромное количество клетчатки, которая повреждает слизистую желудка и повышает работоспособность поджелудочной железы. Как известно, выделение большого количество желудочного сока провоцирует повторный приступ панкреатита.

Фасоль — продукт, для переваривания которого в любом виде термической обработки требуется большое количество энергии.
Употребление семейства фасолевых и бобовых будет сопровождаться усиленной работой кишечника и появлением метеоризма, вздутия живота.
Можно ли есть фасоль при панкреатите? В период ремиссии врачи-диетологи рекомендуют отдать должное отвару из фасоли.
Благоприятное воздействие фасолевых на поджелудочную оказывается только с помощью настоев и отваров. Данные рецепты употребляются в стадии обострения заболевания и для лечения хронического панкреатита. Большое значение имеет диета при панкреатите. При соблюдении назначений врача и использовании средств народной медицины помните и важности правильного питания в период обострения и ремиссии заболевания.

Для приготовления отвара используют сухие створки растения. Как приготовить: от зерен отделяют створки, заливают кипятком и варят на медленном огне в течение часа. На одну столовую ложку понадобится стакан воды. Отвар пьют три раза в день за полчаса до еды.
Каждый раз готовится новое питье, так как полезные свойства быстро улетучиваются при остывании. Принимать средство необходимо не менее двух недель, затем сделать перерыв и повторить курс лечения.
Полезные свойства отвара:
- Помогает снять воспалительные процессы в тканях поджелудочной железы.
- Регулирует уровень глюкозы в кровотоке. Благодаря содержанию глюкокинин — инсулиноподобного компонента. Именно поэтому отвар станет заменителем инсулина при сахарном диабете второго типа и применяться как дополнение к лечению.
- Под действием отвара открываются поджелудочные протоки, что способствует дальнейшему очищению и снижению отека близлежащих тканей.
Для лечения хронического панкреатита активно используют настой. А также целесообразно применение сухих створок в объеме 50 граммов, которые измельчаются до состояния порошка. Залить 500 мл крутого кипятка в термосе и оставить для настаивания на ночь.
Употреблять настой следует, предварительно взболтав, три раза в день перед едой по полстакана.
Противопоказания к отвару из фасоли
Отвар противопоказан женщинам, находящимся в состоянии беременности, а также кормящим матерям, людям, с низким содержанием глюкозы и пациентам с заболеваниями крови и сосудов. Можно или нет употреблять настой из фасоли- посоветует лечащий врач.

Фасоль при панкреатите можно только в виде отвара из сухих створок. Редкий протеин фитогемагглютинин, входящий в состав, оказывает поразительное действие на поджелудочную железу. Он активирует процессы регенерации, способствуя работоспособности лейкоцитов.
Применение отвара из стручков при остром и хроническом течении заболевания в течение 10-14 дней улучшит состояние больного.
Зерновая фасоль при панкреатите
При болезнях внутренних органов зерновая фасоль полезна. Она имеет мочегонное свойство, поэтому применяется при болезнях почек. Количество полезных витаминов, в том числе витамина Е — известного антиоксиданта, помогает предотвратить серьезные заболевания сердца и сосудов. Витамины А и С способствуют улучшению зрения. А также антибактериальные свойства растения позволяют использовать при заболеваниях полости рта и легких.

Можно ли фасоль при панкреатите? Ответ однозначен -нет. Клетчатка, которая в большом количестве содержится в бобах, грубо воздействует на слизистую желудка и «заставляет» усиленно вырабатывать поджелудочную железу панкреатические ферменты и сок. Что приведет к рецидиву приступа. А также клетчатка активно действует на перистальтику кишечника, поэтому пациенту не избежать вздутия живота и метеоризма.
Больным панкреатитом нельзя использовать в еду зерновую фасоль в любом виде, даже при тщательной термической обработке. Такие действия даже в стадии длительной и стойкой ремиссии спровоцирует болевой синдром и начало воспалительного процесса.
Стручковая фасоль при панкреатите
Стручковая фасоль при панкреатите также противопоказана. В отличие от зерновой содержит меньшее количество белка, но гораздо большее число витаминов и минеральных веществ.

Содержание в стручковой фасоли большого количества железа, позволяет вводить в диету при лечении анемий.
Калорийность стручковой ниже ее зерновой родственницы. Такое свойство в помощь худеющим и спортсменам. Уникальное свойство стручковой фасоли в том, что она не впитывает в себя вредные вещества извне, обеспечивая полную безвредность и полезность продукта. В составе продукта содержится аргинин, который влияет на уровень сахара в крови, поэтому следует с осторожностью употреблять продукт людям с сахарным диабетом.

Диета при панкреатите исключает стручковую фасоль ввиду содержания большого количества клетчатки, которая поможет спровоцировать приступ панкреатита.
Можно ли при панкреатите есть стручковую фасоль? Нельзя, в любом виде, не смотря что легче переваривается, восстанавливает углеводный баланс в организме и влияет на обменные процессы.
Почему фасолевые бобы нельзя
Бобовые продукты обладают массой преимуществ, но при употреблении в еду при воспалительных заболеваниях поджелудочной железы и нарушения работоспособности всего пищеварительного тракта вызывают массу неприятных симптомов.
Пурины, входящие в состав, активно участвуют в образовании солей в организме. При постоянном отложении солей высок риск образования камней в желчном пузыре, поджелудочной железе, почках. Соли требуется выводить из организма, поэтому создается усиленная работа кишечника и остальных органов. Появившиеся камни вызовут острую симптоматику закупорки протоков и потребовать экстренного хирургического вмешательства.

Употребление стручков приведет к метеоризму и другим диспепсическим явлениям — вздутию, усиленной работе кишечника. Высокое содержание клетчатки вызывает газообразование в организме человека.
Высокое содержание белка делает фасоль тяжело усвояемой едой. Выделяется большое количество желудочного сока и ферментов для расщепления и переваривания продукта. Поэтому употреблять зерновую и стручковую фасоль при заболеваниях ЖКТ противопоказано.
Фасоль при панкреатите
Панкреатит – воспаление поджелудочной железы, главной методикой лечения заболевания, наряду с медикаментозной терапией, становится специальная диета. Некоторые люди, стремясь готовить уже испробованные и принятые организмом продукты, часто интересуются, разрешено ли вводить в рацион новый вариант пищи. Фасоль – не исключение, консервированный продукт кажется доступным и невредным.
В каком виде следует употреблять фасоль при панкреатите
Фасоль при панкреатите употреблять разрешено, желательно, в отварном виде. Отваривание либо готовка на пару – лучший способ приготовления еды при панкреатите и во время диеты. При подобной обработке полезные вещества не исчезают, вредных веществ, как при поджаривании на масле, не выделяется.

Указанные сорта фасоли содержат специальный протеин, заживляющий лейкоциты:
- лимская фасоль;
- тепари;
- остролистая.
Не нужно готовить плод целиком – понадобятся створки, заваренные на слабом огне. Полезно приготовить отвар – на стакан воды приходится ложка фасолевых створок. Пить показано за полчаса перед приёмом пищи.
Оставлять отвар надолго не стоит, фасоль при панкреатите должна оставаться свежей. Если средство сделано, приготовлено и употреблено правильно, поджелудочные протоки очищаются под воздействием отвара, через пару недель наступит явное улучшение.
При удовлетворительном физическом состоянии, с учетом приёма больным медицинских препаратов помимо диеты, прохождения рекомендованного курса лечения, состояние ремиссии достигается через 10 дней. В состоянии восстановления требуется соблюдать строгую диету, предотвращая повторный приступ панкреатита.

Если панкреатиту сопутствует сахарный диабет, приём отвара положительно отразится на состоянии диабетика. В составе фасолевых створок присутствует вещество, напоминающее по составу инсулин. Приём фасоли в пищу приравнивается к приёму таблетки инсулина.
Противопоказания к отвару из фасоли
Присутствуют отдельные нюансы употребления средства. С осторожностью к применению отвара следует подходить:
- беременным женщинам;
- кормящим матерям;
- людям, склонным к гипогликемии.
При опасениях, что фасоль повредит организму, от продукта лучше отказаться.

Зерновая фасоль
Вид фасоли, полезный для здоровых людей, но запрещенный при панкреатите – фасоль зерновая. В бобах множество белков, питательных веществ, продукт включается в рецепты различной степени сложности, но из-за обилия питательных веществ, высокой энергетической ценности указанная фасоль при панкреатите запрещается.
Зерновая фасоль при обострении панкреатита
По причине употребления фасоли извлекается избыток желудочного сока, разрушающий питательные вещества, полученные из сторонних продуктов. Обилие желудочного сока означает обилие работы для пищеварения, потом для поджелудочной, которой предписывается при панкреатите состояние покоя. Переваривание зёрен фасоли вызывает вздутие кишечника, приводя к новому болевому приступу.
Зерновая фасоль при хроническом панкреатите
Употребление зерновой фасоли вызывает приступ боли при остром панкреатите и обострение при хроническом. В дни ремиссии продукт, включающий белок и клетчатку, не приветствуется в рационе. Лучше придерживаться диеты, предписанной на консультации врача. Приготовьте белое мясо (кролик, курица), нежирное – продукт станет необходимым источником белка. Источником клетчатки можно избрать некоторые фрукты, в разумных количествах.

Стручковая фасоль при панкреатите – да или нет?
Употреблять стручковую фасоль полезно, продукт помогает заменить прочие запрещенные блюда. Известны противопоказания при выборе фасоли в стручках, если диагностирован панкреатит.
Стручковая фасоль запрещена для приёма в пищу при панкреатите, гастрите и прочих заболеваниях, связанных с желудочно-кишечным трактом. В растении избыток клетчатки – из-за упомянутого вещества фасоль считается чрезвычайно полезным, питательным продуктом у здоровых едоков. Диета при панкреатите предусматривает пищу, легко перевариваемую. Стручковая фасоль к подобным продуктам не относится. Появляются проблемы с пищеварением, начинается ощущение тяжести в желудке, следует ухудшение состояния.
Стручковую фасоль при панкреатите употреблять нельзя. Когда наступит стадия выздоровления, разрешено использовать спаржевую фасоль – маленькими порциями, продукт требуется отваривать и поедать без добавления масла либо специй.
Почему фасолевые бобы нельзя использовать в пищу
Фасолевые бобы в пищу при панкреатите не допускаются. В составе присутствуют пурины – вещества, при попадании в организм откладывающие соли. Соли из организма требуется выводить, для начала – переработать. Для кишечника создаётся лишняя работа, как и для поджелудочной железы, почек, желчного пузыря. При постоянном отложении солей у человека образуются камни, сложно выводимые, порой требующие оперативного вмешательства.
Если больной хочет рискнуть и попытаться ввести фасоль в рацион, стоит придерживаться общих правил по приготовлению. Помните, в сыром виде фасоль приносит вред, готовьте блюдо на пару, отваривайте, перед приготовлением – вымачивайте на протяжении 12 часов.
Желательно приобретать не консервированную фасоль в магазине, готовить продукт самостоятельно. Если после употребления в пищу у больного не случится несварения, разрешено увеличить порцию. Фасоль не относится к продуктам, обязательным в рационе человека с диагнозом панкреатит.
Диета при панкреатите

- Статья обновлена:28.12.2020
При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
- липаза — расщепляет жиры;
- лактаза, амилаза, мальтаза и инвертаза превращают углеводы в моносахара — глюкозу, галактозу и фруктозу;
- трипсин — обеспечивает усвоение организмом белков.
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
- Злоупотребление алкоголем. Более половины наблюдений (с.36-47) панкреатита связано с регулярным потреблением больших доз спиртного.
- Панкреатит часто развивается при желчнокаменной болезни, травмах живота, образовании кист в желчных протоках, злокачественных образованиях в железе.
- Заболевание может быть побочным эффектом приема некоторых лекарственных препаратов, например, диуретиков.
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
- Сильная боль в левом подреберье, отдающая в другие органы. Болевой приступ длится примерно полчаса-час. Особенно сильно боль чувствуется в положении лежа на спине. Приступ усиливается после приема пищи, особенно жареной и острой, и любых спиртных напитков.
- Рвота, часто неукротимая с примесью желчи и горьким привкусом. Постоянная тошнота, не проходящая после рвоты.
- Субфебрильная или высокая температура.
- Иногда из-за нарушения оттока желчи наблюдается пожелтение глазных белков, очень редко — желтый оттенок кожи.
- В некоторых случаях болевой синдром сопровождается изжогой и вздутием живота.
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
- диареей,
- вздутием живота,
- изменением характера каловых масс — они приобретают липкую консистенцию из-за большого количества жира в них и плохо смываются со стенок унитаза.
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
- сильная опоясывающая боль,
- тошнота,
- рвота,
- нарушения в работе кишечника.
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Недостаточность функции поджелудочной железы определяют по анализу каловых масс. При наличии в них специфического фермента — панкреатической эластазы — ставится диагноз «хронический панкреатит».
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
- обеспечивает антибактериальную защиту организма;
- стимулирует выработку гормонов поджелудочной железы;
- регулирует моторику желудка;
- расщепляет жиры и выполняет ряд других функций.
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
- желатиназа — растворитель коллагена, желатина и других белков соединительной ткани;
- липаза — фермент, расщепляющий некоторые молекулы жира до жирных кислот и моноглицеридов;
- химозин — запускает процесс переваривания белка молока.
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
- протеазы — расщепление белков до аминокислот;
- нуклеазы — воздействуют на нуклеиновые кислоты ДНК;
- амилаза — расщепляет крахмал на простые сахара;
- липазы — разлагают жиры на высшие жирные кислоты и глицерин.
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
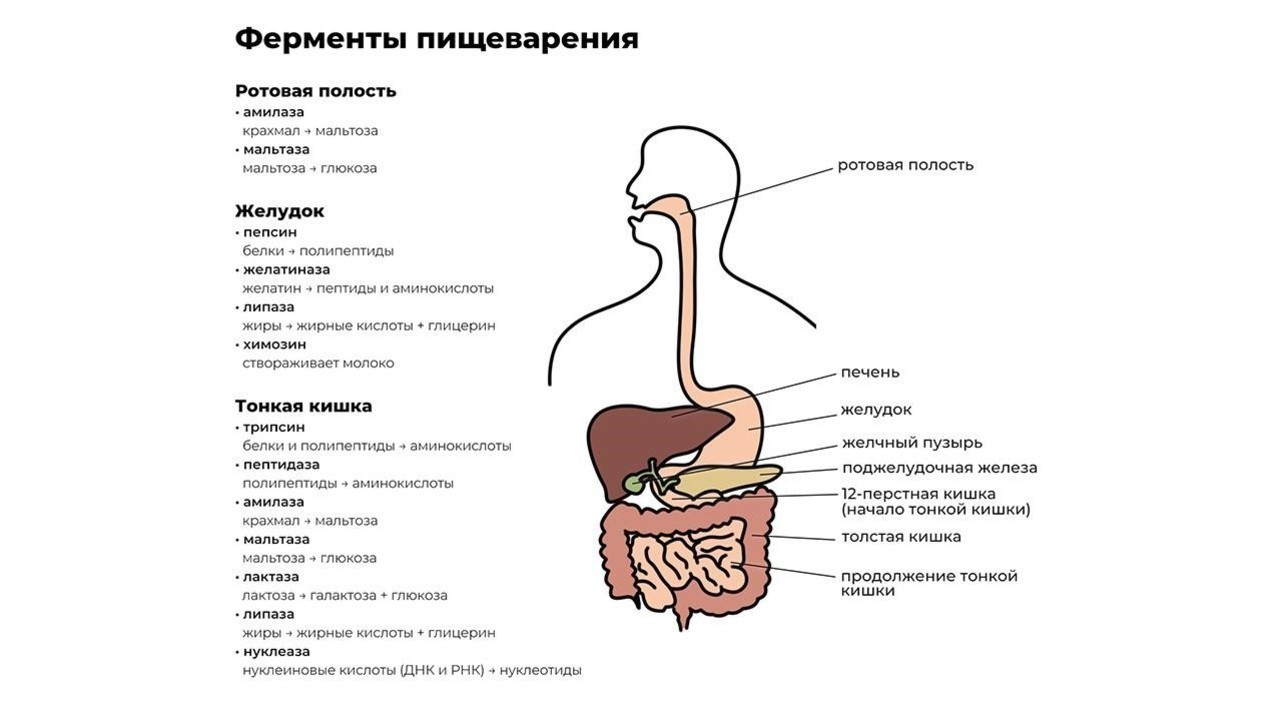 Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
- тяжесть в животе после приема пищи,
- изжогу,
- отрыжку,
- приступы боли в области желудка.
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
- питаться нужно 5 раз в день небольшими порциями;
- исключить жареные и маринованные продукты;
- при острой стадии заболевания пищу нужно измельчать или протирать;
- в рационе должен преобладать животный белок;
- количество жиров в день не должно превышать 50 г;
- сахар также попадает под строгое ограничение — не больше 30 г в день;
- под запретом продукты, повышающие метеоризм, — сладкие газированные напитки, любые бобовые, сладкие яблоки и виноград, сладкая сдоба и некоторые другие;
- потребление соли сводится к минимуму — не больше трех-пяти граммов.
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
- суп из постного мяса, желательно варить бульон из телятины, индейки или куриной грудки, мясо из бульона следует пропустить через мясорубку или измельчить в блендере;
- омлет, приготовленный на пару или яйца всмятку;
- паровые котлеты из постного мяса или нежирной рыбы;
- творожные запеканки и суфле из творога с минимальной жирностью.
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.
Некрепкий чай с добавлением лимона и небольшим количеством сахара
Разбавленные водой овощные и фруктовые соки
Компоты и морсы из свежих фруктов без сахара
Шоколад и какао
Любой алкоголь, включая пиво
Овощные супы без поджарки
Крупяные супы или суп с лапшой
Борщ на бульоне из постного мяса без поджарки
Классический борщ с поджаренными овощами
Щавелевый суп или суп со шпинатом
Окрошка на кефире, квасе или сыворотке
Гречневая, овсяная, рисовая каша на воде или на разбавленном молоке
Плов с сухофруктами
Запеканки и пудинги из круп
Индейка и курица без кожи, предпочтительно белое мясо
Морепродукты – в ограниченном количестве
Морская рыба (2-3 раза в неделю)
Молочные сосиски – очень ограниченно
Жирная речная рыба
Рыбные и мясные консервы
Хлеб с отрубями
Любая сладкая выпечка
Изделия из сдобного теста
Жареные пирожки с любой начинкой
Кисломолочные продукты низкой жирности
Натуральные йогурты без добавок
Жирные кисломолочные продукты
Сильно соленые рассольные сыры
Помидоры (только в стадии ремиссии и в небольшом количестве)
Консервированные и маринованные
Кукуруза, спаржа, баклажаны, редька и редис
Употребление стручковой фасоли при панкреатите
Панкреатит — это опаснейшее заболевание, требующее чёткого и грамотного соблюдения всех рекомендаций специалистов, только так можно вернуться к нормальной жизни. В противном случае, если употреблять все продукты, а также не придерживаться комплексной терапии, назначенное врачом, то велик риск печального Исхода.
Сначала начнут развиваться серьезнейшие осложнения, а потом человек и вовсе может умереть, такие случаи встречаются довольно часто. По словам специалистов, придерживаться правильного питания так же важно, как и вовремя принимать назначенные медикаментозные препараты. Давайте рассмотрим, возможно ли употреблять продукт под названием стручковая фасоль при панкреатите.

О заболевании
Сразу упомянем, что рассматриваемый недуг характеризуется поражением такого органа, как поджелудочная железа. Данный медицинский термин отражает воспалительные процессы, начавшиеся в этом органе.
Вопрос о том, при панкреатите можно или нет есть какой-либо продукт, важен, ведь этот орган напрямую связан с пищеварительной системой (он производит выработку специальных ферментов, без которых переваривание пищи невозможно).

Рассматривать-то, можно ли есть стручковую фасоль в данном случае, следует, предварительно разделив заболевание на хроническую форму и острую.
Фасоль при остром панкреатите
При острой форме панкреатита, специалисты категорически запрещает употреблять любые блюда, в приготовлении которых использовались зерна или же стручки фасоли.
Дело в том, что при употреблении этих продуктов у вас будет вырабатываться огромное количество желудочного сока, так как данные тяжелые продукты требует долгого переваривания. По этой причине поджелудочной железе придется гораздо интенсивнее работать, а это, в свою очередь, приведет значительному усилению болей, а также воспалительных процессов.
Можно услышать и про спаржевую фасоль в подобном контексте, ведь это второе название стручковой фасоли. Она имеет свойство значительно усиливать процессы, а также вызывать у человека метеоризм. Вашей задачей является обеспечение покоя данному органу в период обострения.
Специалисты утверждают, что в первые дни важно соблюдать правила лечебного голодания, назначенного специалистом. Его суть заключается в том, что вам будет разрешено только пить чистую воду!
Фасоль во время хронического панкреатита
Осталось рассмотреть только последний вопрос, касающийся того, можно ли фасоль употреблять при хронической форме данного заболевания. Сразу упомянем, что обострение хронической формы следует относить к острой форме, то есть употребление фасоли ни в каком виде не допускается.
Есть фасоль (в обыкновенном понимании) нельзя даже и при нормальном состоянии пациента, так как это может вызвать обострение. Оговорка была сделана по той причине, что есть исключение из этого правила. Дело в том, что врачи разрешают готовить специальный фасолевый отвар, рецепт которого будет разобран немного позже.
Отвар из фасоли
Считается невероятно полезным для любого ослабленного организма, но он поможет только в том случае, если вы его приготовите грамотно. Для этого важно заранее приобрести створки фасоли в засушенном виде, они обязательно должны принадлежать зрелым сортам.

Эффект в большинстве ситуаций является отличным, ведь общее состояние пациента улучшается, а воспаление постепенно снимается. Врачи упоминают, что отвар особенно полезен для тех людей, которые, кроме панкреатита, страдают и от сахарного диабета (вне зависимости от его типа). Дело в том, что глюкокинин, содержащийся в отваре, отлично регулирует уровень глюкозы в крови человека. Вот рецепт данного отвара:
- Измельчите ранее упомянутые створки, способ не имеет особого значения (это можно сделать, например, в блендере).
- Насыпьте в 50 г смеси прямо в термос.
- Теперь осталось только залить пол-литра кипятка и оставить это на 9 часов.
Существуют и противопоказания, имеющие абсолютный характер, то есть они, совсем не допускают возможности применения. Речь идёт период лактации или беременности, а также про гипогликемию.
Можно ли при панкреатите есть фасоль?

Соблюдение диеты во время лечения обострения панкреатита подразумевает отказ от многих продуктов, в том числе – от некоторых полезных овощей. Фасоль при панкреатите есть не рекомендуется, несмотря на большое количество полезных веществ, которые она содержит. Иногда на этапе ремиссии заболевания разрешается использовать фасоль, приготовленную особым образом.
Зерновая фасоль при различных стадиях заболевания
Зерновая фасоль содержит много нужных здоровому организму веществ:
- большое количество растительных белков,
- сложные углеводы (клетчатка),
- витамины группы В, а также С, РР, Е, фолиевую кислоту,
- микроэлементы: калий, железо, магний, цинк, кальций и другие,
- глюкокинин – вещество, снижающее концентрацию сахара в крови,
- фитогемагглютинин,
- пурины.
Но, несмотря на такое количество полезных ингредиентов, зерновая фасоль (белая или красная) – запрещенный при панкреатите продукт. Причем запрет распространяется как на время обострения заболевания, так и на период ремиссии. Связано это с тем, это очень калорийный продукт, сложный для переваривания, особенно при имеющихся проблемах с пищеварением. 
Можно ли при панкреатите стручковую фасоль?
Стручковая (сахарная или спаржевая) фасоль – более диетическая разновидность этого представителя семейства бобовых. Ее энергетическая ценность значительно ниже, чем у зернового вида из-за гораздо более низкого содержания белка. По остальным показателям (витамины, минералы, биологически активные вещества) эти продукты похожи.
Стручковая фасоль во время панкреатита и при других заболеваниях пищеварительного тракта (гастрит, дуоденит, энтероколит, холецистит) иногда разрешается только на этапе стойкой ремиссии хронического воспаления. Но при ее употреблении возможно обострение заболевания из-за большого количества клетчатки, поэтому специалисты обычно рекомендуют воздержаться от употребления любой разновидности фасоли при установленном диагнозе хронического панкреатита.
Фасолевый отвар
Для лечения панкреатита разрешается пить отвар из этого растения. Для его приготовления используются не все части, а только створки свежей фасоли. Рецепт приготовления несложный:
- Разделить створки и зерна.
- Свободные от фасолин зеленые стручки высушить и измельчить с использованием кофемолки.
- 4 столовые ложки полученного порошка залить литром кипящей воды в термосе и оставить настаиваться примерно на 8 часов.
Пить такой отвар рекомендуется по половине стакана дважды в день. Диетологи рекомендуют обычно употреблять это средство около 2 недель. Судя по отзывам пациентов, дополняющих стандартный курс лечения приемом отвара, улучшение состояния наступало быстрее: боли в животе уменьшались, быстро проходила тошнота, нормализовалось общее состояние. 
Этот напиток улучшает состояние поджелудочной железы:
- оказывает противовоспалительное, противоотечное влияние,
- способствует быстрой регенерации поврежденных тканей благодаря содержащимся в отваре витаминам, минералам, белкам фитогемагглютинина,
- улучшает проходимость панкреатических протоков, а также желчных путей при холецистите,
- снижает уровень сахара крови.
Противопоказания к отвару из фасоли
Фасолевый напиток полезен для любого человека и почти не имеет противопоказаний. Но все же при некоторых физиологических или патологических состояниях врачи рекомендуют воздержаться от его употребления:
- беременность,
- период лактации,
- сопутствующий сахарный диабет,
- заболевания крови.
В чем вред фасоли для больного организма?
При панкреатите употребление бобовых вызывает нежелательные явления, значительно ухудшающие самочувствие больного:
- Усиление перистальтики органов пищеварительного тракта, что клинически проявляется абдоминальными спазмами, развитием диареи.
- Повышенное газообразование в кишечнике, вздутие живота.
- Стимуляция выработки пищеварительных соков всеми железами ЖКТ (желудочного, кишечного, панкреатического сока, желчи). Это вызывает обострение многих хронических воспалительных процессов.
- Выраженное снижение уровня сахара в крови из-за наличия в составе фасоли глюкокинина. Это состояние называется гипогликемия и встречается нечасто, в основном, при сопутствующем приеме сахароснижающих препаратов или инсулина.
- Повышенный риск образования камней в почках, мочевом пузыре из-за пуринов. Эти вещества метаболизируются в организме до производных мочевой кислоты и откладываются в почках, что провоцирует развитие мочекаменной болезни.
- Риск развития заболеваний суставов из-за отложения там солей той же мочевой кислоты. Такое состояние принято называть подагрический артрит. Эти патологии развиваются довольно редко – при очень частом употреблении большого количества фасоли.
Фасоль – это очень полезный продукт, но из-за большого количества клетчатки при заболеваниях органов ЖКТ блюда из нее кушать не рекомендуется. Под особым запретом находится зерновая фасоль. Стручковая фасоль – менее вредный для поджелудочной железы продукт, но и его вводят в рацион питания больного человека с осторожностью. Самым полезным фасолевым продуктом для пациента с панкреатитом считают отвар, который не содержит клетчатки, но снабжает организм полезными веществами.
- Гогулан М. Законы полноценного питания. Энциклопедия здоровья. издательство АСТ Москва 2009 г. стр. 127–141.
- Казьмин В.Д. Лечебные свойства овощей, фруктов и ягод с приложением оригинальных рецептов оздоровления (советы врача) М. Феникс 2007 г.
- Губа Н.И., Смолянский Б.Л. Диетическое питание и кулинария в домашних условиях. Днепропетровск Січ 1992 г.
- Маршак М.С. Диетическое питание. М. Медицина. 1997 г.
- Картотека блюд диетического (лечебного и профилактического) питания оптимизированного состава под редакцией академика РАМН профессора В. А. Тутельяна. М. 2008 г.
- Мартынов С.М. «Овощи+фрукты+ягоды=здоровье». издательство Просвещение 1993 г. стр. 98–116.
- Сборник рецептур блюд диетического питания. Киев Техника 1988 г. Харченко Н.Э. Технология приготовления пищи. Издательский центр «Академия» 2004 г.
Вредно или полезно есть фасоль при заболеваниях поджелудочной
При панкреатите питание должно быть сбалансированным, безвредным для органов пищеварения и воспаленной поджелудочной железы. В вопросе того, что можно есть при патологии, обязательно полное согласование меню с лечащим врачом. Многие продукты обладают ценными свойствами и содержат в своем составе витамины, белки растительного происхождения и другие полезные вещества. Фасоль относится к таким продуктам, однако при воспалении поджелудочной стоит внимательно отнестись к ее употреблению.

Употребление фасоли в пищу при воспалении поджелудочной
После обострений заболевания фасоль можно употреблять только в виде отвара. После 10 дней регулярного употребления пациенты добиваются состояния устойчивой ремиссии.
В продукте содержится фитогемагглютинин — полезный протеин, способный активировать лейкоциты и оказывающий заживляющее действие.
Присутствует фитогемагглютинин в остролистой, лимской фасоли, а также в тепари.
При панкреатите нельзя есть сами зерна – только створки растения, которые термически обрабатываются на слабом огне перед употреблением. Напиток выпивается за полчаса до основного приема пищи не менее 3 раз в день. Пропорции воды и створок – 250 мл на 1 столовую ложку. За один раз можно выпить половину стакана, причем напиток обязательно должен быть свежим. Фасолевый отвар способствует эффективному прочищению протоков воспаленного при панкреатите органа. Курс приема согласовывается со специалистом, но максимум фасоль в виде отвара можно пить 14 дней.

Рассматриваемый продукт содержит следующие питательные вещества:
- жиры – 2 гр;
- углеводы – 46 гр;
- белки – 22 гр.
Пищевая ценность 100 гр зерновой фасоли равна 300 ккал.
Из-за пуринов, содержащихся в фасоли и увеличивающих отложение солей в организме, ее не рекомендуется есть при панкреатите. Причина запрета к употреблению заключается и из-за долгого усвоения рассматриваемого представителя бобовых организмом, нагрузки на железу, содержания большого количества клетчатки. Стручковая и зерновая фасоль – продукты для здоровых людей с нормальным обменом веществ и ненарушенным пищеварением.
Только в период устойчивой ремиссии фасоль после длительной термической обработки можно есть при панкреатите.
Стручковая фасоль: польза и вред
Незаменимым пищевым продуктом считается стручковая фасоль, которую также называют зеленой, сахарной или же спаржевой.

Калорийность продукта на 100 гр составляет 290 ккал. В ней содержится множество микроэлементов, полезных для организма, и витаминов. Стручковая фасоль оказывает ранозаживляющее, мочегонное, противомикробное, сахароснижающее действие. Из минеральных веществ в продукте содержатся следующие:
- медь;
- железо;
- фосфор;
- марганец;
- магний;
- кальций;
- цинк;
- калий.
При панкреатите или других патологиях пищеварительной системы, например, при повышенной кислотности, язве, колите или гастрите, есть стручковую фасоль запрещено, так как в ней содержится большое количество клетчатки.

Вещество плохо усваивается, больной может чувствовать постоянную тяжесть, дискомфорт, не исключено появление болей и спазмов, что приведет к обострению заболевания. На поджелудочную также оказывается негативное действие: усиливается работа воспаленного органа из-за активации выделения сока для переваривания фасоли. Лечение же подразумевает питание, при котором железа находится в состоянии покоя.
При панкреатите можно есть блюда, где основным компонентом является стручковая фасоль, только при облегчении состояния – на стадии выздоровления.
При этом продукт должен пройти длительную термическую обработку, нельзя добавлять пряности и масло. Максимальная порция в день определяется лечащим врачом.

Фасоль при острой стадии панкреатита
Под строжайшим запретом при остром панкреатите оказываются все блюда, приготовленные с добавлением зерен или стручков фасоли. При употреблении зерновых бобовых вырабатывается большое количество желудочного сока, необходимого для переваривания этого тяжелого продукта. Одновременно с активацией пищеварительных процессов начинает интенсивнее работать и поджелудочная железа, что приведет к усилению болей и возникновению острого воспалительного процесса в травмированном органе.
Новую волну обострения можно вызвать, употребляя без разрешения специалиста при остром панкреатите стручковую фасоль, усиливающую газообразование и вызывающее метеоризм. Воспаленная железа должна находиться в покое, именно поэтому в первые дни после перенесенного приступа не разрешено ничего есть, можно только пить.

Употребление продукта при хроническом панкреатите
Фасоль в качестве главного компонента для первых или вторых блюд при воспалении поджелудочной железы есть запрещено, даже когда в состоянии здоровья пациента не замечено никаких отклонений. Единственное исключение – отвар из этого бобового, который полезен для ослабленного организма. При возникновении дискомфорта и болей эффективным народным средством является отвар из засушенных створок фасоли (зрелые сорта). Такой напиток поможет снять воспаление и облегчит общее состояние больного. Если же патологии поджелудочной сопутствует диабет любой формы, то фасолевые створки с содержащимся в них глюкокинином (инсулиноподобное вещество) помогут регулировать уровень сахара в крови.
Рецепт отвара следующий:
- Измельчить створки фасоли любым удобным способом: в блендере, кофемолке, ступке.
- Насыпать в термос 50 гр полученного порошка, оставшаяся часть потребуется для изготовления следующей порции.

Перед каждым приемом напиток нужно взбалтывать. Выпивать по половине стакана отвара, снимающего воспаление поджелудочной, незадолго до основных приемов пищи.
Из противопоказаний к употреблению настоявшегося напитка из фасолевых створок отмечают период беременности и лактации, гипогликемию.
Частоту приема и точное количество употребления напитка следует согласовывать с лечащим врачом, особенно, когда панкреатит сопровождается сахарным диабетом. В этом случае недостаток или переизбыток инсулина может вызвать многие нежелательные явления, пагубно повлиять на состояние больного.
Из видео вы узнаете о пользе и вреде фасоли для организма:


